简称:
-

视频简介
作者:山西中医药大学附属医院 内分泌科 主任医师 陈筱云
宝宝咳嗽,要根据不同的年龄段,它发生咳嗽的情况,发生咳嗽的频率预防。
如果是由于冬季气候一发生改变,就发生呼吸道的症状,可以建议他适当进行免疫接种、打预防针,但是最主要的还是调理体质,从治未病的角度采取中医药进行体质调理。
对于孩子偶尔发生的咳嗽,针对疾病作为治疗,不建议去预防接种的。
-




参考文献:
[1] 戴李琴.支气管扩张患者行雾化吸入治疗的护理效果分析[J].健康之路,2017,16(03):168-169.
[2] 石琳.振动排痰联合呼吸训练护理对支气管扩张患者的疗效[J].西藏医药,2021,42(02):114-115.
[3] 骆森英.振动排痰系统联合体位引流在支气管扩张患者中的护理效果[J].中西医结合护理(中英文),2021,7(01):92-94.
[4] 冯苑苓.有氧运动联合振动排痰提升支气管扩张肺功能的效果[J].实用临床护理学电子杂志,2019,4(36):6.
[5] 唐贞明,刘卫,蒋连强,凌宙贵.不同排痰方法治疗老年支气管扩张并感染患者疗效对比[J].中国老年学杂志,2015,35(13):3744-3745.
-

各位老师好
为提升患者对此项服务的认知,轻松复诊,【图文追问】服务正式更名为【便捷复诊】。除此之外,【便捷复诊】服务卡片也正式在医生主页上露出。复诊患者可通过医生主页找到此项服务直接下单,减少之前下单的长流程。
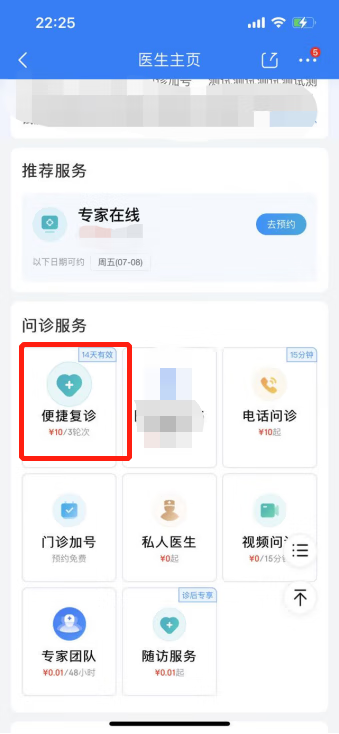
同时,为节省医生问诊时的操作,有效提升医生服务体验。快捷回复中新增【便捷复诊】推荐话术,当您判断患者需要持续找您复诊时,您可通过点选【便捷复诊】话术模板,实现快速发送。
经观测,主动向患者提供复诊服务的医生,患者复诊率比同行平均高10%。为更好服务患者,提升医生收益,欢迎各位医生开通【便捷复诊】服务,并使用此快捷回复模板。

【便捷复诊】是为了满足患者的复诊需求而新推出的问诊服务类型,平台患者问诊结束后7日内复诊咨询高达 60%! 本问诊类型仅支持医患之间的3轮次对话,适用于复诊患者或未及时完成沟通的患者 。开启此服务,问诊结束后系统会自动给患者推送【便捷复诊】服务的下单卡片。此项服务需医生开启便捷复诊功能开关并设置价格,未开启将不会推送患者。 医生可参考图文问诊设置合理价格(建议图文问诊的3-5折),患者满意度高复诊率越高,点击首页问诊设置—图文问诊—便捷复诊,打开并设置价格即开启此服务,快来尝试吧!
-

双重抗血小板治疗(DAPT),通常为阿司匹林联合ADP受体抑制剂,如氯吡格雷、普拉格雷或替格瑞洛,是急性冠脉综合征发生后的治疗基石。多项临床试验表明,这种联合治疗能显著降低急性冠脉综合征患者缺血事件复发的风险(包括支架血栓形成)。然而,这种风险的降低是以出血风险的增加为代价的。
2014年美国心脏病学会(ACC)/美国心脏协会(AHA)指南推荐 氯吡格雷或替格瑞洛用于非ST 段抬高型急性冠脉综合征的治疗,且更倾向于替格瑞洛。出血风险不高的患者进行经皮冠状动脉介入治疗(PCI)时可采用普拉格雷。PLATO试验表明,对于有或无血运重建的中到高危缺血患者,替格瑞洛比氯吡格雷获益更大。2020年欧洲心脏病学会(ESC)非ST 段抬高型急性冠脉综合征治疗指南优先推荐替格瑞洛或普拉格雷作为所有急性冠状动脉综合征患者的标准治疗,除非患者有禁忌。
2019年,ISAR-REACT试验将4018名急性冠脉综合征患者随机分配到替格瑞洛组或普拉格雷组。结果发现, 普拉格雷优于替格瑞洛,即1年内死亡、心肌梗死或卒中的发生率更低,且出血风险没有增加。然而,这项研究存在一定的局限性,例如该研究为开放标签设计,样本量不够大,替格瑞洛组的停药率更高(部分原因可能是替格瑞洛会导致呼吸困难)。ESC指南建议, 对于接受PCI的非ST段抬高型急性冠脉综合征患者,考虑使用普拉格雷而不是替格瑞洛。
DAPT治疗的持续时间
对大多数患者来说,急性冠脉综合征后建议 DAPT至少持续12个月,以下情况例外:急需手术的患者,因心房颤动需要抗凝的患者,其他原因所致出血风险过高的患者,如血小板减少症、肝病或肾病。ESC指南推荐的阿司匹林日剂量为75-100mg,ACC-AHA指南推荐的日剂量为81-325mg。目前,一项临床试验(ADAPTABLE)正在评估冠状动脉疾病患者阿司匹林长期治疗的合适剂量,预计2021年将有结果公布。
当急性冠状动脉综合征患者停止DAPT以进行冠状动脉旁路移植术(CABG)时, 应该在术后恢复DAPT,但这在术后经常被忽视。因急性冠状动脉综合征而接受药物治疗的患者(未接受支架)也能从DAPT中获得缺血事件风险降低的益处。DAPT超过12个月可导致缺血事件并发症的风险降低,但出血风险增加。
一项名为DAPT的研究比较了冠状动脉支架术后DAPT治疗30个月和12个月的疗效,结果显示,急性冠状动脉综合征患者的主要不良心脑血管事件(MACCE)下降幅度大于冠状动脉疾病比较稳定的患者,30个月治疗组的下降幅度也大于12个月治疗组,但30个月组的出血率更高。
PEGASUS-TIMI试验显示,急性心肌梗死后继续使用替格瑞洛治疗超过12个月,可以减少MACCE的发生,但也会增加出血风险。冠状动脉解剖结构复杂、患有其他血管疾病或未经治疗的残余冠状动脉疾病患者,如果出血风险不高,可从较长的DAPT疗程中获益, 特别是在DAPT治疗的1年内没有发生过大出血的患者。
近期的一些试验研究了停止使用阿司匹林继续使用P2Y12抑制剂的策略。例如,TWILIGHT试验比较了3个月的DAPT治疗后,继续采用DAPT(阿司匹林+替格瑞洛)与仅采用替格瑞洛单药治疗的疗效。其中半数以上的患者在接受PCI前曾出现过急性冠状动脉综合征。1年时的分析显示,与替格瑞洛尔+阿司匹林相比, 替格瑞洛单药治疗的临床出血率较低,并且没有增加缺血事件。
TICO试验显示,在进行3个月的DAPT治疗(替格瑞洛+阿司匹林)后,与继续DAPT相比, 仅继续使用替格瑞洛单药(不含阿司匹林)的策略,主要终点事件(出血和缺血事件的复合终点)的发生率更低。TICO研究的一个主要局限性是观察到的事件数量较少,这意味着研究者无法量化对比出血事件减少的益处和缺血性事件增加的风险。
O'Donoghue等进行的一项荟萃分析显示,在急性冠状动脉综合征患者中,DAPT 1至3个月后,停用阿司匹林并继续P2Y12单药治疗可降低出血风险,且不会增加缺血事件风险。目前能够获得的大多数数据都支持这样的观点:早期高强度的DAPT治疗可以随着时间推移安全地降级, 停用阿司匹林并继续使用P2Y12抑制剂,对缺血事件有益,同时能降低出血风险。
在某些情况下可以考虑DAPT的降级,将更强效的P2Y12抑制剂如普拉格雷或替格瑞洛换成氯吡格雷,例如出血风险高或需要口服抗凝剂时。应避免在急性冠脉综合征后或PCI术后的头30天内降级,因为该期间血栓并发症的风险很高。目前还缺乏可以为降级方案提供指导的临床试验证据。
抗凝治疗
目前的临床指南推荐对急性冠状动脉综合征的住院患者进行DAPT和抗凝治疗的联合治疗策略,无论计划采取侵入性还是保守性治疗策略。 依诺肝素、比伐卢定、磺达肝癸钠或普通肝素,是初始阶段(事件发生后48小时内)的I类推荐用药。抗凝剂的选择,需要考虑到早期是否使用侵入性策略以及时机,例如,计划采取侵入性治疗策略的患者,几小时内转到导管室进行PCI,可能最好使用普通肝素或比伐卢定,而计划采取非侵入性策略的患者可能更适合使用依诺肝素或磺达肝癸钠。
对于急性冠状动脉综合征伴心房颤动的患者,所有的证据都支持在大多数情况下进行 短期的三联疗法,然后用P2Y12抑制剂(氯吡格雷)和直接口服抗凝剂(DOAC)进行至少12个月的双重抗栓治疗。AFIRE试验的结果表明,利伐沙班单药治疗可能是房颤伴稳定性冠状动脉疾病患者长期治疗(PCI或搭桥手术后至少1年)的一个安全选择。
参考文献:
N Engl J Med 2021;384:452-60.京东健康互联网医院医学中心
作者:龚志忠,首都医科大学硕士,研究生期间在北京安贞医院主要从事心血管病研究,已参与发表英文SCI论文2篇,中文核心期刊论文3篇,参与编写出版著作2部。
-
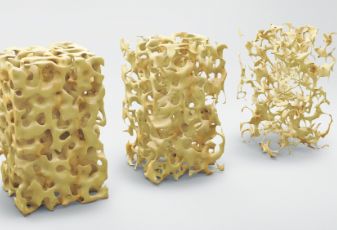
卫生部在上世纪90年代就提到了中国人日常钙离子的摄取不足问题,自此就掀起了全国人民一起补钙的风潮。虽然现在人们的生活条件和饮食结构都有很大的改善,每日钙的摄取量也有了一定的增长,然而骨质疏松的患者人数却是持续走高。

根据18年的骨质疏松疾病的相关调查显示,50岁以上人群患上骨质疏松的概率接近20%,男性骨质疏松的概率在6%左右,而女性的患病率要远远高出同年龄的男性,高达30%以上。65岁以上的女性更是多达52%的骨质疏松率。即使人们对补钙的越来越重视,但离预计的目标距离还是很远,怎样才能减少骨质疏松的患病率呢?人们的眼睛单单盯着补钙,其实除了补钙,维生素D3和维生素K也是补钙的重要元素。维生素K2是一种溶于脂的维生素,它可以起到让钙附着到我们的骨头上的作用,而且是人体中不可或缺的维生素之一。而且想要钙充分发挥强健骨质的作用,就需要维K来合成骨骼所需的骨钙蛋白。
维生素K促进骨质的生成如果身体中缺乏维生素K,那么质量欠佳的骨钙蛋白就会相应地增多。这样不仅会导致骨骼对钙质的吸收困难,还会让钙质从骨骼中析出,长时间下去骨骼会变得越来越脆弱。想要维持骨骼健康的状态,平时就要有意识地从食物中摄取维生素K,比如莴苣和纳豆等。
维生素K之间还是有区别的,大致分为K1和K2两种,维K1大都存在天葵、明日叶、同号等深色蔬菜当中。而维K2则大多是由微生物产出,所以上面提到的纳豆就是补充益生菌的高维K2食品。这种维生素被实验证明能增加骨量,还能在一定程度上预防骨质疏松,而且常被临床上当做治疗手段。纳豆除了含有丰富的维生素之外,还有其他的护骨成分。比如大量的蛋白质、钙离子、还有矿物质镁,还有能促进女性荷尔蒙分泌的异黄酮。还没有吃过纳豆的人可以尝试一下,可以趁这个机会尝尝鲜。

除了维生素K2,镁也是守护骨头健康必不可少的物质正常成年人的体内大概含有30克的镁,而六成都用来保证骨质健康。如果镁元素的摄入不足时,就会让体内钙质的合成处于失衡的状态,这是骨头就会异常脆弱。所以在日常意识中要增加镁的摄取,比如多吃坚果、海藻、以及绿叶蔬菜等。
-
2018年5月份,美国癌症学会(American Cancer Society, ACS)发布了一项最新指南[1],推荐意见指出,一般人群从45岁就可以开始结直肠癌的筛查(有条件推荐),50岁以上人群定期筛查结直肠癌是强推荐。指南还指出:① 身体健康、未来预期寿命超过10年的人群,应持续筛查至年龄75岁;② 针对76岁至85岁的人群,临床医生可根据患者意愿、预期寿命、健康状况和既往筛查情况,制定个体化筛查策略;③ 年龄大于85岁的人群,不推荐继续进行结直肠癌筛查。
结直肠癌筛查的方法有:每年进行粪便免疫化学检测;每年进行高灵敏度愈创木脂大便潜血测试;每三年进行一次多靶点粪便DNA检测;每10年进行一次结肠镜检查;每5年进行一次CT结肠造影检查;每5年进行一次柔性乙状结肠镜检查。
ACS新指南引争议
如果按照这个新指南提出的筛查建议,美国可进行结直肠癌筛查的人群数量增加了2200万,指南发布后也引起了关于筛查风险获益以及对医疗资源影响的讨论。
50岁以下人群结直肠癌筛查的直接有效性证据很少,大多数证明结直肠癌筛查益处的随机对照试验(RCT)证据都是针对50岁以上的人群。这次指南更新的内容是基于2017年一项对SEER数据库(注:美国权威的癌症统计数据库)的分析结果[2],显示从2000年到2013年,40-49岁人群结直肠癌(即早发结直肠癌)发病率相对增加了22%,从5.9例/10万人年增加到7.2例/10万人年。虽然看起来数字增加了,但是众多专家对提前筛查年龄持批评态度,因为50岁以下的人群发生结直肠癌的绝对风险依然非常低,而且缺乏支持这个年龄组进行筛查有效的有力证据。
修订后的这一指南建议,并未考虑提早筛查年龄带来的社会成本增加,不论是医疗花费还是医疗资源都会从疾病风险更大的人群中分散出去,疾病风险更大的人群才是筛查的重点对象。
年轻成人结直肠癌风险有多高?
在上述背景下,《Annals of Internal Medicine》(内科学年鉴)期刊上近期发布了一项新报告[3],对SEER数据库进行一次更新、更全面的分析,描述了年轻成人的结直肠癌风险,包括20-29岁、30-39岁、40-49岁以及50-54岁年龄组的人群。
2017年的SEER数据库研究将“结直肠癌”作为一个整体,而在近期的这项报告中,作者将结直肠癌腺癌(筛查的主要类型)和其他组织学类型的结直肠癌分割开来,后者包括神经内分泌肿瘤(类癌)(不推荐对这个类型进行筛查)。新报告的分析表明,既往研究中提到的结直肠癌,4%到20%不是腺癌,而是类癌。既往研究中早发结直肠癌中发病率增幅最大的部分,即直肠癌,多达34%是类癌而并非腺癌。
针对癌症预防性干预措施(如癌症筛查)的指南建议,应基于癌症绝对风险和筛查后绝对风险降低的数据来制定。这项新报告给出的结果很有价值,因为它阐明了结直肠腺癌的风险要低于ACS指南中估计的风险,基于这项新数据,2018年ACS指南中估计的45岁至49岁结直肠癌新发病例数应下调。
有必要对50岁以下人群进行筛查吗?
40至49岁人群的结直肠癌绝对风险为7.2例/10万人年,约为50至59岁人群的三分之一,60岁及以上人群的十分之一。结肠镜检查相关的30天死亡率估计为3/10万检查。由于没有针对40至49岁人群的临床筛查试验,因此无法量化该年龄组筛查带来的获益,只能基于模型来估算。即使是乐观的情况,假设在40至49岁的人群中进行筛查可将CRC发病率降低达50%,计算一下,每10万例结肠镜检查导致3例死亡的危害,也超过了每10万人年可避免3.6例结直肠癌发生的收益。此外,对45至49岁年龄组筛查的成本也会很高。
正如最新报告指出的那样,类癌不是结直肠癌筛查的目标,但这一发现还值得进一步思考。类癌通常为惰性,比大多数其他癌症类型的预后更好。这项新研究发现,类癌的发病率上升最快的人群是年龄在50至54岁之间的人群,这类人群的筛查已经很普遍了。因此,筛查确定了大多数类癌,代表了多数都是偶然发现的。实际上,很多可能是被过度诊断的肿瘤,这也增加了筛查的负担和危害。
2020年10月,美国预防服务工作组(USPSTF)发布了结直肠癌筛查建议的更新[4],该建议考虑将结直肠癌开始筛查的年龄降低到45岁。自2016年USPSTF指南更新以来,未出现任何新的有力证据可证明50岁以下人群进行筛查的有效性。和2018年ACS指南一样,工作组完全依赖模型估计。上述新报告提供的新数据应促使研究人员重新计算对筛查的益处和危害的估计。
毫无疑问,早发性结直肠癌是一个重要但仍知之甚少的领域。但是,也不应该根据次优数据来制定筛查决策,尤其是当这一建议可能影响数百万人时。ACS在2018年指南中将该建议标记为有条件推荐(B级)。尽管这样看起来比较严谨,但在美国,45至49岁人群的结直肠癌筛查已经增加了50%以上。一些患者不管其推荐强度如何,只会关注指南推荐的内容。许多医疗机构也在不完全了解数据或潜在影响的情况下,迅速遵循了新的指南建议。
结合《Annals of Internal Medicine》新报告的数据,并考虑到基于建模数据制定指南推荐意见的不确定性,在评估50岁以下人群进行结直肠癌筛查的益处时,应格外谨慎。结直肠癌筛查在年轻成人中的功效,仍不确定,要求进行更严格的临床试验,而不是广泛实施指南推荐。
参考文献:
1. CA Cancer J Clin. 2018;68:250-81.
2. CA Cancer J Clin. 2017;67:177-93.
3. Ann Intern Med. 15 December 2020. doi:10.7326/M20-0068
4. U.S. Preventive Services Task Force. Draft recommendation statement. Colorectal cancer: screening.
5. Ann InternMed. doi:10.7326/M20-7244
京东健康互联网医院医学中心
作者:梁辰,约翰霍普金斯大学公共卫生学院流行病学硕士,主要研究方向为慢性病流行病学。
-

生酮饮食(KD)是一种以摄入极低碳水化合物为特征的饮食方式,碳水化合物占每日总热量的5%-10%,或每天20-50g。高脂生酮饮食(HFKD)的特点是限制碳水化合物的摄入(<50g/d),但不限制脂肪和热量。这些方法最初是用于治疗难治性癫痫,但目前广泛用于减肥。极低卡路里的生酮饮食(VLCKD)是极低卡路里饮食(VLCD)的一种亚型,也被称为保留蛋白质断食法(PSMF),通常依赖于来自乳清、大豆、鸡蛋和青豆中的蛋白质。欧洲食品安全局(EFSA)定义,当碳水化合物摄入<30-50g/天,脂肪占总热量摄入的15%-30%时,VLCD可以视为生酮饮食。要注意的是,生酮的碳水化合物和卡路里摄入量是很主观的,这使得饥饿和营养性生酮之间的界限很微妙。
饮食方案通常不会像药物那样有明确的禁忌症,因此生酮饮食也缺乏明确的适用人群说明。VLCKD是相当极端的饮食控制,如果没有医学指导,可能会导致严重的不良事件。目前,生酮饮食的应用不断增加,证据最多的领域是肥胖和难治性癫痫,在神经系统疾病、癌症、非酒精性脂肪肝、2型糖尿病和慢性疼痛等疾病的治疗中正在崭露头角。随着肥胖率逐步增加,以及新出现的应用领域,越来越多的患者可能会从生酮饮食中受益,与此带来的问题时,需要明确哪些人可以真正从生酮饮食中获益,哪些人不能采用生酮饮食。
肝脏疾病
非酒精性脂肪肝(NAFLD)是肝移植的常见原因。相关证据表明,生酮饮食在其发病机制中有保护作用,不仅仅是减肥带来的:几乎所有评估肝脏脂肪的研究都报告了各种类型生酮饮食的阳性结果,包括高脂肪饮食。
但要注意的是,营养不良是慢性肝病的常见问题。因此,2019欧洲肝脏研究协会指南建议摄入足够量的卡路里和蛋白质。为避免肝性脑病,建议优先食用植物蛋白和乳制品蛋白,减少动物(肉)蛋白的摄入量,即使存在肝硬化,也不要减少总蛋白摄入量。然而,随着全球肥胖率的上升,加上NAFLD已成为肝硬化的常见原因,超过30%的肝移植受者为肥胖,因此强烈建议这类患者减肥。一项病例系列报道称,两名终末期肝病(ESLD)患者对VLCKD治疗肥胖的耐受性良好,可有效减轻体重,无不良事件发生,并可能改善肝脏损伤。
在密切的医疗监测下,生酮饮食可能不会加重肝脏损害,相反,生酮饮食可能是有益的。因此,肝病患者可以使用生酮饮食,直到出现ESLD再停止,但还需要进一步的研究来明确推荐。
慢性肾病
肥胖是慢性肾脏疾病(CKD)公认的危险因素,同时患有严重肥胖和肾功能衰竭的患者并不少见,对这类患者不可以使用生酮饮食,因为蛋白质相对过量,可能会损害肾脏。指南对于早期CKD患者蛋白质摄入的建议尚无定论,一些建议为0.8 g/kg体重,而一些建议则高达1.4 g/kg体重。肾脏功能可能受到蛋白质来源的影响,红肉会以剂量依赖的方式损害肾脏功能,其他蛋白质来源(鱼、蛋和奶制品)的伤害较小,植物来源的蛋白质甚至可能起保护作用。
一项评估肾脏结局的系统评价称,肾脏似乎几乎不受VLCD的影响,但饮食中营养成分不同,且只纳入了肾功能正常的受试者,因此该研究的发现不适用于基线肾功能受损的患者。既往有研究表明,在轻度慢性肾病(GFR>60)患者中,VLCKD不会改变肾功能,近三分之一的患者在饮食干预后甚至出现GFR正常化。值得注意的是,VLCD依赖于乳清和植物来源的蛋白质,当需逐渐引入其他蛋白质来源时,强烈建议鱼、家禽和乳制品,而非红肉,总蛋白质摄入量要≤1.5g/kg理想体重。综上所述,现有的证据表明,VLCKD可以显著减轻体重,可能是有轻度肾病的肥胖患者的一种有效方法。
肾功能受损更严重的患者使用该饮食策略的安全性证据很少。一项为期12周针对5名肥胖和晚期糖尿病肾病患者的研究报告称,VLCKD干预后,肾功能显著改善,体重减轻。同样,5名血液透析患者接受低热量、低碳水化合物饮食,中位时间为364天,没有发生重大安全问题,体重明显减轻。但这些研究的样本量过少,因此需要谨慎评估生酮饮食对于晚期肾病患者的利弊。
1型糖尿病
由于糖尿病性酮症酸中毒和低血糖的风险增加,1型糖尿病可能是生酮饮食证据力度最强的禁忌症。但是,伴有超重的1型糖尿病患者越来越多,需要进行饮食调整。美国糖尿病协会(ADA)最新指南并未说明哪项饮食方案更优,但强烈建议对患者进行碳水化合物计算的教育。
一项回顾性研究分析了高脂生酮饮食的安全性及其改善血糖的功效,12名1型糖尿病受试者在节食时进行了严格的葡萄糖监测(每天>4次)和胰岛素治疗(<7 IU)。治疗18个月后,没有报道严重低血糖事件,A1C显著降低。最近对11名1型糖尿病受试者的连续血糖监测报告表明,高脂生酮饮食对血糖控制有益,然而,增加了低血糖风险。由于缺乏高质量的前瞻性试验,因此生酮饮食用于1型糖尿病患者是否安全尚无定论。
此外,目前的证据旨在评估生酮饮食能否改善1型糖尿病的血糖控制,而不是研究其他目的(例如减肥)。总的来说,现有的少量文献表明,仅考虑在极少数的情况下进行生酮饮食,例如伴有肥胖的1型糖尿病患者,需由经验丰富的医疗人员给予指导,同时需要持续血糖监测。需要进一步研究以明确哪些人可以使用生酮饮食。
怀孕和哺乳
目前尚无针对孕妇使用生酮饮食的临床研究,一组针对2名孕妇的病例系列表明高脂生酮饮食治疗难治性癫痫可能有致畸作用。很少有研究描述女性自发发生哺乳期酮症酸中毒,但是少数病例报告显示,生酮饮食可能导致风险增加。考虑到潜在的严重不良事件,目前可得出结论,孕妇和哺乳期女性不应采用生酮饮食。
参考文献:
Obes Rev. 2020; 21(10): e13053.京东健康互联网医院医学中心
作者:肖靖,2009-2012年就读于301医院内分泌学硕士,2012年毕业后工作于北京博爱医院内分泌科。
-
 乳腺恶性肿瘤在临床上是属于比较常见的,可以分为乳腺癌和乳腺肉瘤,其中以乳腺癌的发病率最高。乳腺肉瘤在临床上并不多见,但是其恶性程度是比较高的。常见的临床症状有乳房肿块、乳头溢液、乳房皮肤的改变、局部腋窝淋巴结肿大、体重减轻、全身乏力、持续性低热等。从临床上来看,乳腺肉瘤也是可以治愈的,但是需要结合肉瘤具体的分期以及治疗效果来进行全面的评估。对于早期的乳腺肉瘤患者,通过局部的手术切除时可以达到根治的,术后在辅助以放化疗可以达到临床治愈的标准。对于中晚期乳腺肉瘤患者主要的治疗方案包括手术切除、放化疗、靶向治疗、免疫治疗等。通过合理的治疗方法来尽可能的控制病情的发展。中晚期乳腺肉瘤患者的临床治愈率是比较低的,通过合理的治疗方案来尽可能的延长患者的生存期,同时提高其生存质量。总之,虽然乳腺肉瘤在临床上的发病率是比较低的,但是在日常生活中发现有乳腺肿块,特别是无痛性的肿块是需要引起警惕的。积极地进行乳腺肿块的弹性彩超来明确具体的分期,通过局部的穿刺活检病理诊断明确具体的病理类型,然后选择合适的治疗方案来控制病情。同时在治疗过程中要注意患者可能出现的相关药物不良反应,及时对症治疗来保证治疗的顺利进行,才能有效的提高乳腺肉瘤的治愈率。
乳腺恶性肿瘤在临床上是属于比较常见的,可以分为乳腺癌和乳腺肉瘤,其中以乳腺癌的发病率最高。乳腺肉瘤在临床上并不多见,但是其恶性程度是比较高的。常见的临床症状有乳房肿块、乳头溢液、乳房皮肤的改变、局部腋窝淋巴结肿大、体重减轻、全身乏力、持续性低热等。从临床上来看,乳腺肉瘤也是可以治愈的,但是需要结合肉瘤具体的分期以及治疗效果来进行全面的评估。对于早期的乳腺肉瘤患者,通过局部的手术切除时可以达到根治的,术后在辅助以放化疗可以达到临床治愈的标准。对于中晚期乳腺肉瘤患者主要的治疗方案包括手术切除、放化疗、靶向治疗、免疫治疗等。通过合理的治疗方法来尽可能的控制病情的发展。中晚期乳腺肉瘤患者的临床治愈率是比较低的,通过合理的治疗方案来尽可能的延长患者的生存期,同时提高其生存质量。总之,虽然乳腺肉瘤在临床上的发病率是比较低的,但是在日常生活中发现有乳腺肿块,特别是无痛性的肿块是需要引起警惕的。积极地进行乳腺肿块的弹性彩超来明确具体的分期,通过局部的穿刺活检病理诊断明确具体的病理类型,然后选择合适的治疗方案来控制病情。同时在治疗过程中要注意患者可能出现的相关药物不良反应,及时对症治疗来保证治疗的顺利进行,才能有效的提高乳腺肉瘤的治愈率。
展开更多














