风湿免疫科
展开更多
-
腹膜透析7天functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
你好,5个月宝宝可以用*****吗functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
脸上痘痘比较多 看过医生说是痤疮functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
身体一侧浮肿右半边functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
耳朵里掏出来一坨黑色的东西functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
六味地黄丸没什么副作用吧functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
皮肤起疙瘩,痒functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
剪指甲是突然有一块像是有淤血也不疼functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
包皮过长functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
焦虑症高血压能治愈吗functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者:
展开更多
-
 点击查看å现在发现肺结节的年轻人有不少,但十几岁就发现肺结节的不是特别多。最近,有一位家住河北省的女士带着女儿过来找我看片子,她女儿今年十五岁,上初三,前几天因为摔了一跤,到当地医院拍胸部CT,发现了肺里有结节,这让她母亲特别担心。特地从河北过来,让我看看这些肺结节严重不严重?我仔细阅读她带过来的片子,肺里边有一些磨玻璃结节和实性结节,直径都不大,看起来像是典型的炎症,并不像是她母亲担心的早期肺癌,这些都可以继续观察,并且不需要那么近就复查CT。在看病过程中,她母亲表现的特别紧张,反复问我这些有没有可能是恶性的?但这位女孩表现的很沉着冷静,一直在旁边听,表情也很平和,表现的比妈妈要镇定的多。十几岁的孩子发现有肺结节,作为父母肯定特别担心,这种心情是可以理解的。
点击查看å现在发现肺结节的年轻人有不少,但十几岁就发现肺结节的不是特别多。最近,有一位家住河北省的女士带着女儿过来找我看片子,她女儿今年十五岁,上初三,前几天因为摔了一跤,到当地医院拍胸部CT,发现了肺里有结节,这让她母亲特别担心。特地从河北过来,让我看看这些肺结节严重不严重?我仔细阅读她带过来的片子,肺里边有一些磨玻璃结节和实性结节,直径都不大,看起来像是典型的炎症,并不像是她母亲担心的早期肺癌,这些都可以继续观察,并且不需要那么近就复查CT。在看病过程中,她母亲表现的特别紧张,反复问我这些有没有可能是恶性的?但这位女孩表现的很沉着冷静,一直在旁边听,表情也很平和,表现的比妈妈要镇定的多。十几岁的孩子发现有肺结节,作为父母肯定特别担心,这种心情是可以理解的。 -
 点击查看å
点击查看å脚掌痛
-
 点击查看å反应性关节炎该如何治疗?
点击查看å反应性关节炎该如何治疗?治疗反应性关节炎需要风湿科医生与其他医生可能包括妇科医生或泌尿科医生,眼科医生(眼睛),皮肤科医生(皮肤)等进行合作。治疗的目的是控制和缓解疼痛,保护关节功能。
抗生素:治疗上对于有明确前驱感染病史而未使用抗生素治疗的患者,可使用抗生素。但不推荐长期使用抗生素。
非甾体抗炎药:非甾体抗炎药是Reiter综合征的首选药物,可以减轻关节肿胀和疼痛,但在用药过程中应监测药物的不良反应。
糖皮质激素:是用于减轻炎症的强效药物。可以注入关节腔内或口服。一般不推荐使用糖皮质激素,因为口服糖皮质激素治疗既不能阻止本病的发展,还会因长期治疗带来不良反应。
缓解病情的抗风湿药:用于慢性病例或特别严重病例,如柳氮磺胺吡啶。
生物制剂:生物制剂已经成功地用于治疗其他类型的脊柱关节病,但对ReA尚缺乏随机对照的研究验证其有效性和安全性。一些小样本的开放研究或病例报道表明其可能有效。
-
 点击查看å
点击查看å一般是直径小于0.5厘米或者0.6厘米的结石都可以通过保守治疗排出来。保守治疗首先就要多喝水,每天要喝到2500毫升水,还可以用些解痉利尿排石的药来排石。假如知道结石成分,就可以更有针对性地去排石,比如尿酸盐结石,可以通过分析尿里面的PH值,假如是酸性,就可以用些碱化尿液的药物,比如聚氨酸钾或者聚氨酸氢钾钠,时间长了就可以溶解尿酸盐的结石。其它的结石也可以通过利尿排石的中成药,比如尿石通、五淋化石丸等等这些药物排出。假如排石的过程出现疼痛,可以针对性的用些解痉止疼的药,比如西乐葆。假如到了输尿管中下段,可以用下α受体阻滞剂、阿洛、可多华等等。
-
 点击查看å
点击查看å年龄大了,冠心病就容易“找上门”!它的危害可不小,可能引发心绞痛、心肌梗死、心力衰竭等,严重时还会危及生命。高血压、低密度脂蛋白、糖尿病、吸烟等都容易诱发冠心病,除此之外,血浆中还有一种物质也容易伤害我们的心脏,它就是脂蛋白α。

1. 首先让我们来了解什么是冠心病?
冠心病,学名是冠状动脉性心脏病,又叫做缺血性心脏病。我们都知道,心脏是人体的血泵,能为全身的器官提供血液和营养;然而,心脏自身也需要血液的“滋润”,而这种“缠绕”在心肌壁上,能为心脏供血的血管就是冠状动脉了。冠状动脉如果发生狭窄,就会引起心肌缺血缺氧,出现功能障碍,这时我们就是出现了冠心病。
一般什么原因会导致冠状动脉的狭窄呢?最常见的原因就是冠状动脉的粥样硬化。所谓粥样硬化,顾名思义,指的就是一种血管壁上长了粥糜样纤维斑块,因而变硬变厚的疾病。这一粥样斑块如果长在冠状动脉上,就会引起冠状动脉的狭窄,造成冠心病,进而引发心绞痛、心肌梗死等多种临床症状[1]!
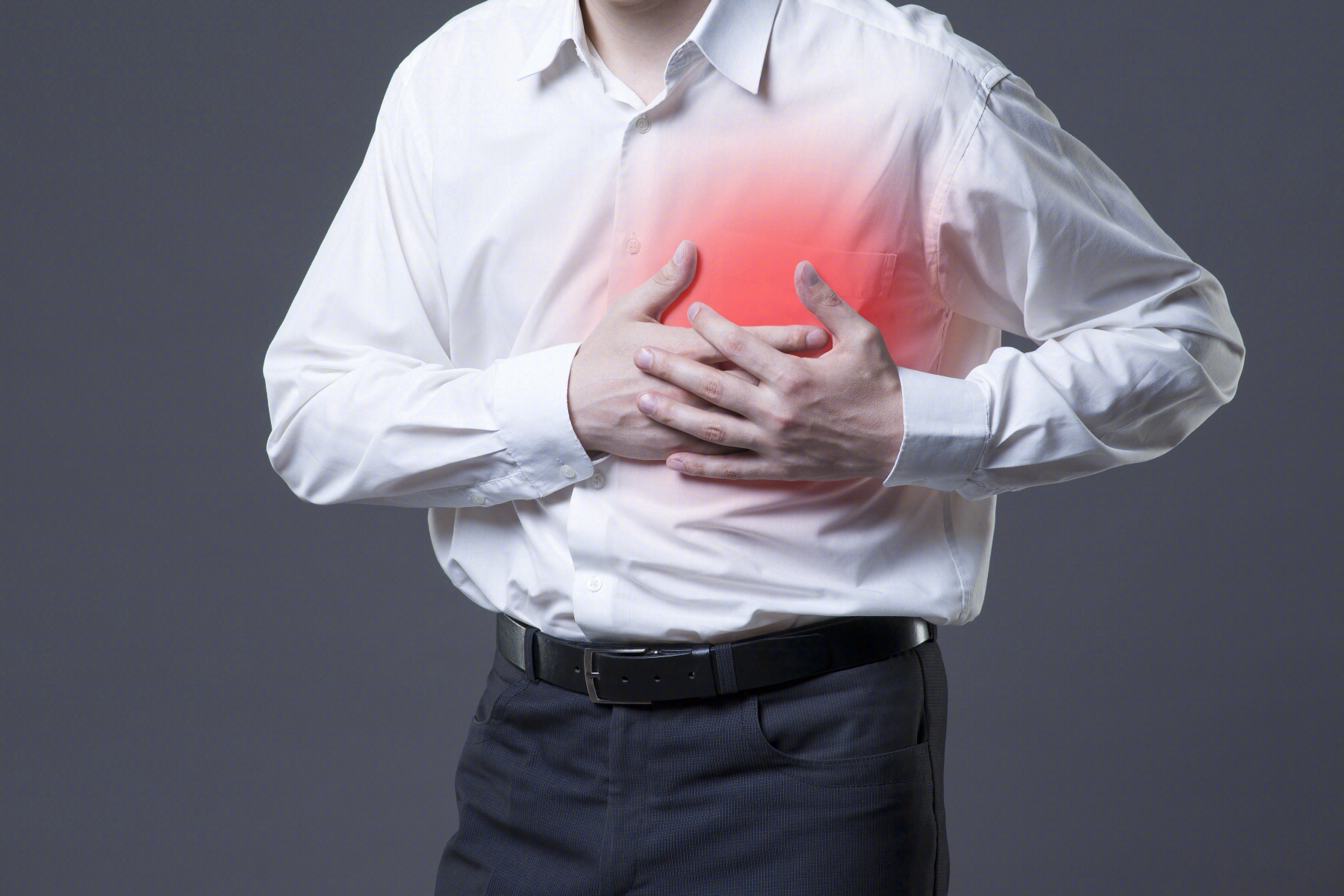
2. 什么是脂蛋白α?
在血液中,脂质由于不能溶于水,往往不能单独存在运输;它会被组装成一种特殊的形式——脂蛋白,即脂质和蛋白质的结合体,我们就把这一能“运载”脂质的蛋白质叫做在载脂蛋白。
我们常说的低密度脂蛋白(LDL)就是脂蛋白的一种形式,主要用来运输人体内自己合成的胆固醇。脂蛋白α则是LDL的“亲戚”,相比于LDL,只是多了一种载脂蛋白——载脂蛋白α。这种载脂蛋白和人体内的纤溶酶原同源,可以和纤溶酶原“抢夺”结合位点,进而影响纤溶酶原的溶栓功能[2]。

3. 脂蛋白α和冠心病的关系
脂蛋白α是冠心病的独立危险因素!也就是说,脂蛋白α较高的人往往更容易患上冠心病。这是怎么回事呢?
我们首先需要搞清楚冠状动脉粥样硬化是怎么形成的。原来,LDL是一种小而致密的颗粒,容易“渗入”血管壁而沉积在其中。脂质沉积会吸引巨噬细胞迁移过来进行吞噬清扫,形成泡沫细胞;巨噬细胞如果“吃撑”了,还会破裂崩解,释放出其中的脂质。泡沫细胞和泡沫细胞的“尸体”堆积起来,就会最终形成粥样斑块,引起动脉硬化。
和LDL结构和功能相似的脂蛋白α也容易穿过血管内皮屏障,形成脂质斑块,引发动脉粥样硬化[3]。除此之外,由于脂蛋白α含有特殊的“武器”——载脂蛋白α,能对抗纤溶酶原的溶栓作用,促进冠脉内血栓的形成。这一血栓也会造成冠脉的狭窄,引发冠心病[4]。

“臭名昭著”的LDL常常是各类心血管疾病的“罪魁祸首”,与之类似的脂蛋白α也不遑多让,可能诱发冠心病!
了解了它们的危害,就要行动起来!我们可以通过健康饮食、增强运动,来阻止这两类“坏”脂蛋白伤害我们的心脏!
【参考文献】
[1]步宏,李一雷主编;来茂德,王娅兰,王国平,陶仪声副主编.病理学 本科临床 配增值 第9版[M].北京:人民卫生出版社,2018.07.
[2]李瑞香,刘恩桥.脂蛋白(α)在动脉粥样硬化形成机制中的作用[J].天津医科大学学报,2004(S1):30-31.
[3] Heermeier K, Schneider R, Heinloth A, Wanner C, Dimmeler S, Galle J. Oxidative stress mediates apoptosis induced by oxidized low-density lipoprotein and oxidized lipoprotein(a)[J]. Kidney Int. 1999;56(4):1310-1312.
[4]吴春芳,陈良华,陆国平,龚兰生.脂蛋白(a)对HepG_2细胞纤溶酶原激活物抑制物-1分泌的影响[J].中华心血管病杂志,1999(03):71-73.
-
 点击查看å
点击查看å腘窝处麻木疼痛腿回弯就痛是否是风湿性疾病需要根据发病年龄来判断:第一,年轻人:年轻的多半是软组织劳损,也就是损伤,要注意关节里结构上的问题,比如有没有半月板、交叉韧带损伤、慢性滑膜炎,还要排除是否是全身性的滑膜炎症性的疾病。腘窝胀痛,有可能是滑膜炎导致滑液从前面不同的关节腔里跑到腘窝,形成贝克囊肿,更严重的会跑到腓肠肌当中,出现脓肿,若出现这些情况,做超声可以观察到。第二,老年人:老年人要注意骨关节炎的可能性多一点,骨关节炎也会造成关节炎症,会出现打弯、疼痛、麻木或者活动受限的症状。具体治疗要综合患者的基本的背景情况以及完善其他相关的检查。
-
 点击查看å
点击查看å尖锐湿疣是一种好发于18到50岁性活跃中青年男女人群的性传播疾病(STD),它并没有性别差异,男女均可感染发病。导致该病的病原体是人乳头瘤病毒(HPV),对于该病毒多数女性并不陌生,因为引起宫颈癌的也是这种病毒。而男性朋友可能对它了解不多,让我们具体给大家科普一下男性尖锐湿疣的相关知识,包括病因、症状、治疗等。
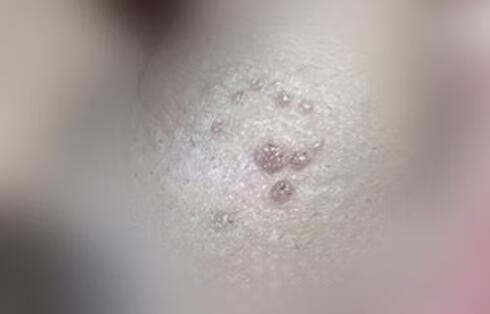
男性感染HPV病毒相对女性来说比例要小很多,他们主要是因为不洁性史或者婚外性行为而引起的病毒感染,临床上常见于性伴侣较多或者性生活不洁的男性群体,另外男男同性关系者也是该病的高发人群。当他们被HPV病毒侵犯以后不会马上出现皮损增生,而是会经历半个月到8个月,平均3个月的潜伏阶段。处于潜伏阶段的过程中局部没有症状,患者自己也察觉不到异常。等到潜伏期之后,皮损初起为单个或多个的淡红色小丘疹,随之增大或增多,慢慢地变成典型的菜花状、鸡冠状、乳头状的赘生物,突起于皮肤表面。这些赘生物也就是常说的疣体。疣体表面往往具有粗糙不平,湿润柔软,边缘角化,顶端尖锐,触碰或擦拭容易出血的特征。如患者的局部特征典型,经验丰富的皮肤科医生肉眼观察就能帮助诊断。
也有一些男性患者的局部尖锐湿疣并不典型,医生仅凭肉眼还不好下结论,这个时候就需要到正规医院皮肤科做醋酸白试验、HPV分型、病理组织活检等方法来进一步鉴别诊断。
-
 点击查看å
点击查看å狼疮实际上分好多种类,或者叫红斑狼疮,包括亚临床皮肤型的、急性、慢性等。还包括系统性、药物相关性、盘状等。但是一般风湿免疫科特指,就是系统性红斑狼疮。系统性红斑狼疮就是免疫功能的紊乱,平衡打破了,免疫系统有一个识别自我区别平衡的机制,但该机制出现问题了以后,就敌我不分了。它把自身组织,因为外界某种因素,包括遗传、 雌激素、感染等等因素,最后体内的组织成分或者蛋白发生变化,让体内的免疫系统识别,它是外来抗原,然后就把抗原的组织破坏了。狼疮主要外来抗原,认为是细胞核的东西,所以它有抗核抗体,特别是抗双链DNA抗体,这是它的特点。所以它有抗核抗体自身免疫反应异常,以及全身性的血管炎,还有多系统受累,就是它显著的特点。
-
 点击查看å临床上脑外伤后综合征是比较常遇见的疾病,也会危害到我们的身体健康。当人们患上脑外伤后综合征时,要及时去治疗。脑外伤后综合征主要是指,大脑之前受到过伤害,疾病大部分已经开始恢复,但是还是有一些症状没有恢复。一些患者会出现在患者时间熬夜之后,会在白日时间的大概下午时分,出现头部的头晕、头部疼痛的现象。一些患者会出现心情比较波动幅度偏大,经常表现出容易发怒的现象,出现癔症。脑外伤后综合征的患者,可以去医院检查头部X片、CT检查、神经检查等。来帮助确定病情后,加以明确治疗。治疗方面主要是通过服用镇静药物进行治疗。还可以服用营养神经的药物帮助治疗。头痛比较剧烈的时候,可以服用止痛药进行治疗。
点击查看å临床上脑外伤后综合征是比较常遇见的疾病,也会危害到我们的身体健康。当人们患上脑外伤后综合征时,要及时去治疗。脑外伤后综合征主要是指,大脑之前受到过伤害,疾病大部分已经开始恢复,但是还是有一些症状没有恢复。一些患者会出现在患者时间熬夜之后,会在白日时间的大概下午时分,出现头部的头晕、头部疼痛的现象。一些患者会出现心情比较波动幅度偏大,经常表现出容易发怒的现象,出现癔症。脑外伤后综合征的患者,可以去医院检查头部X片、CT检查、神经检查等。来帮助确定病情后,加以明确治疗。治疗方面主要是通过服用镇静药物进行治疗。还可以服用营养神经的药物帮助治疗。头痛比较剧烈的时候,可以服用止痛药进行治疗。 -
 点击查看å不过,加号是充满变数的,成功与否取决于几方面:·一,专家中午不算太饿不尿急下午没有手术;·二,专家属于愿意加号的性格,同时当天心情不错;·三,也是决定性的一点,病情符合专家的方向且比较复杂能够体现出他的价值。前两点是不可控因素,第三点就要取决于病人或家属的口才了。不要一进来就哭诉自己有多可怜,要冷静理智地把病情用简单几句话介绍清楚,突出复杂性,让专家对患者产生兴趣。另外,特需门诊加号的成功率比普通门诊高一些,因为普通门诊一上午3个小时20个号,分给每个患者的时间最多只有9分钟,稍微有人一拖拉就过点了。而特需一上午只有10个号,专家的时间比较充裕,心情也舒畅一些。我之前说,实名制挂号的医院无法完全杜绝黄牛,就是在加号这个环节。我和教授出门诊的时候就遇到过几次,医院保安来加号,说是自己的亲戚朋友。一开始都给他们加了,后来觉得不对劲,感觉他和患者并不认识,才意识到他们有可能跟黄牛串通好了加号赚钱,于是以后碰到这种人就坚决不加了。最后,碰上不加号的专家,最后的一招也只能找黄牛了。这一点没什么好多说的,只是提醒大家最好确定号是真的后再交钱,不要让假号给坑了。挂号的事大概就说这么多,其实相对于病房,门诊才真是让我看尽世间百态的地方,什么有趣的、感人的、奇葩的事情都有,以后会慢慢分享给各位。
点击查看å不过,加号是充满变数的,成功与否取决于几方面:·一,专家中午不算太饿不尿急下午没有手术;·二,专家属于愿意加号的性格,同时当天心情不错;·三,也是决定性的一点,病情符合专家的方向且比较复杂能够体现出他的价值。前两点是不可控因素,第三点就要取决于病人或家属的口才了。不要一进来就哭诉自己有多可怜,要冷静理智地把病情用简单几句话介绍清楚,突出复杂性,让专家对患者产生兴趣。另外,特需门诊加号的成功率比普通门诊高一些,因为普通门诊一上午3个小时20个号,分给每个患者的时间最多只有9分钟,稍微有人一拖拉就过点了。而特需一上午只有10个号,专家的时间比较充裕,心情也舒畅一些。我之前说,实名制挂号的医院无法完全杜绝黄牛,就是在加号这个环节。我和教授出门诊的时候就遇到过几次,医院保安来加号,说是自己的亲戚朋友。一开始都给他们加了,后来觉得不对劲,感觉他和患者并不认识,才意识到他们有可能跟黄牛串通好了加号赚钱,于是以后碰到这种人就坚决不加了。最后,碰上不加号的专家,最后的一招也只能找黄牛了。这一点没什么好多说的,只是提醒大家最好确定号是真的后再交钱,不要让假号给坑了。挂号的事大概就说这么多,其实相对于病房,门诊才真是让我看尽世间百态的地方,什么有趣的、感人的、奇葩的事情都有,以后会慢慢分享给各位。
展开更多








