
食管癌其发病率和死亡率分别位列世界所有恶性肿瘤的第七位和第六位,发病隐匿、早期缺乏典型临床表现,多数患者常因渐进性吞咽困难症状就诊,此时病情多已处于中晚期,且食管鳞状细胞癌为主要的病理类型,占食管癌发病率约90%,在亚洲食管癌人群中,接近一半食管鳞癌病例发生在中国,河南又为食管癌病例高发省份。
对于食管癌的检查有以下几种:
普查性质的口服硫酸钡的上消化道造影检查(如下图)。
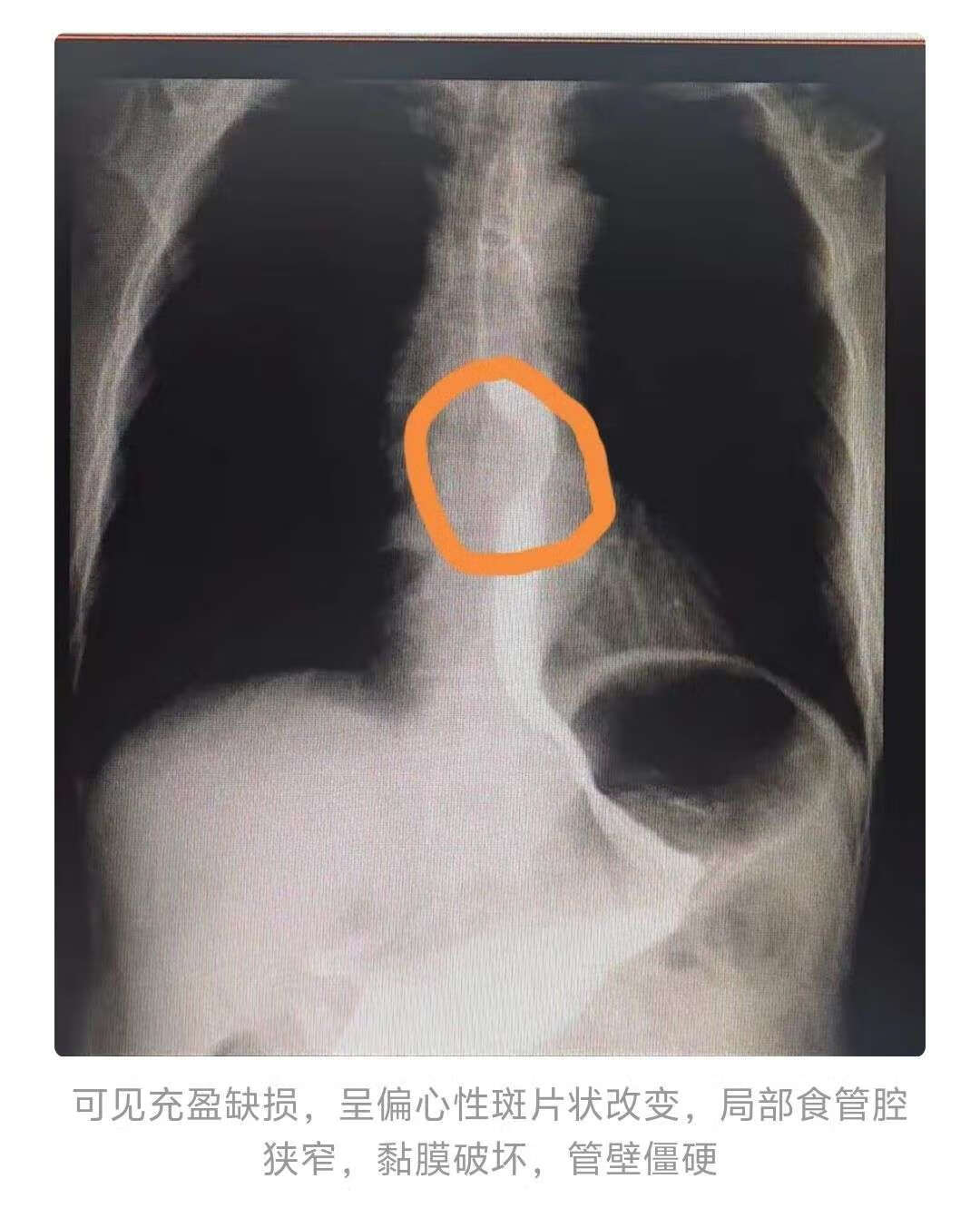
可见充盈缺损,呈偏心性斑片状改变,局部食管腔狭窄,黏膜破坏,管壁僵硬
行进一步的检查 胸腹部的平扫+增强CT
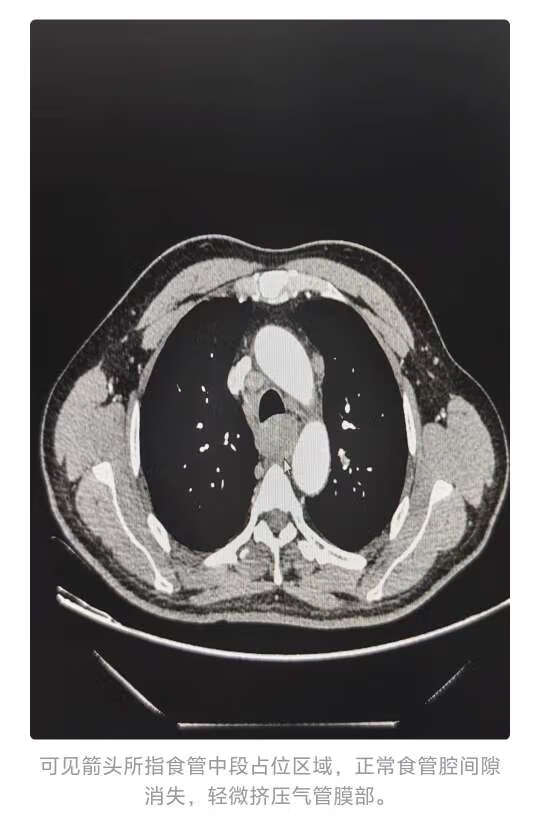
可见箭头所指食管中段占位区域,正常食管腔间隙消失,轻微挤压气管膜部。
电子胃镜检查
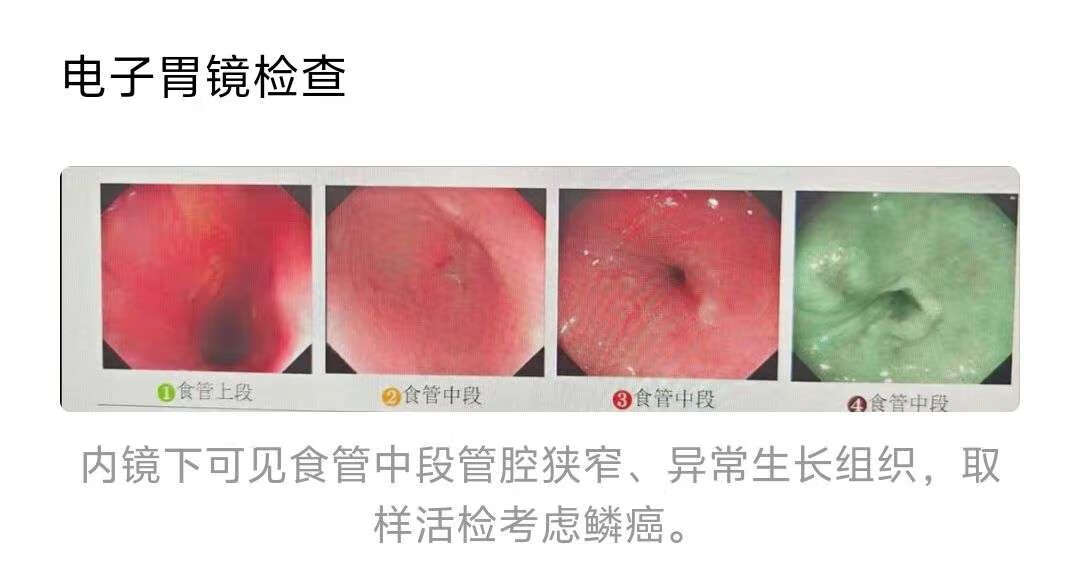
内镜下可见食管中段管腔狭窄、异常生长组织,取样活检考虑鳞癌。
针对于食管癌患者手术方式的选择
患者不同病情不同、治疗方式选择不同,目前多为微创手术(胸腹腔镜联合食管癌根治术、纵隔镜联合腹腔镜食管癌根治术),开放食管癌根治术等,应结合患者基础情况、检验、检查结果、肿瘤所在部位、临床分期等综合判定。




心房颤动是老年患者中最常见的心律失常,而免疫治疗是肿瘤患者常用的治疗方式。当两者碰撞,该如何处理?免疫治疗前,需要规范房颤的治疗,如抗心律失常和抗凝治疗。在规范的房颤处理基础上,再进行免疫治疗会规范。
食道与胃、空肠、或结肠吻合术后,从吻合口,胸腔或颈部切口发现消化道内容物外溢称为吻合口瘘。吻合口瘘分为颈部吻合口瘘与胸腔内吻合口瘘。颈部吻合口瘘较胸腔内吻合口瘘更为安全,因为如果发生吻合口瘘常可通过颈部伤口排出,而胸腔内吻合口瘘常产生致命的纵隔炎。
吻合口瘘的发生原因与出现时间有一定关系。早期瘘(术后3天内)多与吻合技术、吻合部位与吻合方式有关。中期瘘多与病人年龄、全身因素、胃上提牵拉过分造成血运不良、术后围术期的处理、术后颈部切口及胸腔内局部感染有关。晚期瘘要与病人年龄、全身因素。
诊断:一般在术后3-14天出现发热、全身中毒症状、胸闷、胸痛、呼吸困难及心悸、血压下降等可有明显的切口感染症状,如颈部切口红肿,渗液,脓性分泌物渗出,随吞咽及进食动作可能渗出增多。胸部平片可见胸腔内有气液平面或纵隔阴影明显增宽,胸部叩诊呈实音或鼓音,呼吸音明显减弱或消失,胸腔穿刺抽到恶臭脓液、气体、食物残渣或坏死组织,口服美蓝后可从胸腔闭式引流管内流出,食道吞钡或碘油造影可明确瘘口的大小及部位。
治疗:吻合口瘘的治疗原则为早期诊断、早期治疗。
保守治疗:一般保守治疗:禁食、胸腔闭式引流、充分引流(局部换药治疗),静脉应用广谱抗生素控制感染,有效的营养支持(静脉高营养,或空肠造瘘)及纠正水电解质紊乱。
针对吻合口瘘的保守治疗:
a)胸腔内灌洗:大量生理盐水内加入氯霉素或庆大霉素直接口服或经脓腔最高点肋间置管反复冲洗脓腔。
b)三管法治疗:置胸腔引流管,及空肠造瘘管,空肠逆向胃肠减压管。待胃肠减压液颜色正常及胸腔引流液为口服液体时将三根管连接起来,利用肠蠕动的负压和呼吸运动引流并回收消化液。以维持电解质平衡及营养支持。
c)白芨粉粘堵法:口服白芨粉10g,一日三次,持续一个月。该适用于较小的吻合口瘘。其机理可能为白芨粉遇水形成胶状膜,在瘘口起机械堵塞作用。
手术治疗:吻合口瘘修补术和吻合口切除术。
手术适应症为:① 一般状况尚好,可以耐受二次手术。②症状出现时间短,胸内感染轻 ③胸胃长度足够长,切出原吻合口后可再行高位吻合。④经保守治疗无效或症状突然加重。
手术方法:吻合口瘘修补术和吻合口切除术

食管癌患者往往受到吞咽疼痛,困难等不良症状的困扰,吃饭又是营养的必须,所以解决好营养摄入也是对抗癌症,提高生命质量的关键。
首先,食管癌患者饮食上应注意要以流食或者半流食为主,必要时候需要口服补充肠内营养制剂,当出现吞咽困难或者进食疼痛的症状时,往往会影响营养摄入的总量,表现为明显蛋白质的缺乏以及能量摄入的缺乏,晚期常出现恶病质状态。
其次,出现哽咽感的时候,选择流食和半流食摄入,不要选择慢慢的吞咽粗硬的食物,容易刺激到局部癌症组织的出血,转移。半流食也要选择细嚼慢咽,比如面片,面条,米粥,鸡蛋羹等等。
假如可以手术, 手术前如果出现体重丢失严重,吃不进去东西的状态的时候,需要积极采取其它的非饮食外的营养摄入,比如选择口服补充剂补充,严重的选择肠外营养的补充,改善营养状况,然后降低手术并发症。
手术后需要禁食一段时间,7 天左右,营养的摄入不能停,需要采用管饲或者肠外营养的方式保证营养的摄入,7 天后的饮食也得有个过渡,循序渐进,少量多餐,一般先从米汤开始,鸡汤也可以,但是要去油,不然不容易消化,往后再尝试一些半流食,然后过渡到软饭,慢慢的就可以正常饮食了,但是一般手术后的消化功能该是比较脆弱,所以要避免油脂太大的、冰冷的、粗硬的食物,也要注意避免在外就餐的暴饮暴食。
食管癌作为一种全身性疾病,当外科手术做完了,有一部分食管癌病人术后需要进行术后辅助治疗。
术后辅助治疗:目的主要是杀灭手术残留的肿瘤细胞或者减瘤术后因不良反应而大量进入增殖周期的肿瘤细胞;消灭微小转移灶及主灶外的遗留病灶和切缘阳性病灶,防止局部复发和远处转移,提高术后远期生存率。
其适应证包括:
- 癌侵及食管肌层的 T2NO 患者,伴有淋巴管、血管及神经浸润或切缘阳性者
- 癌侵及食管周围或邻近器官的 T3~4NO~1 患者
- 发现有可疑远处转移的任何 T,任何 N,M1a 或 M1b 患者
术后辅助治疗包括术后化疗、术后放疗、术后放化疗、术后生物治疗等。
术后化疗是预防术后全身转移的常用有效办法,目前大多观点认为对于局部晚期食管鳞状细胞癌术后存在高危因素者应给予辅助化疗。术后规范性化疗有助于提高病人远期生存率。
术后放疗对于肿瘤外侵明显有癌残留及局部淋巴结转移者能加强局部控制,减少局部复发概率。近 30 年的研究没有确切证据表明术前放疗能提高患者的长期生存,但许多研究结果提示对于姑息养奸行手术后应提倡术后放疗。
术后联合放化疗的相关文献报道不多,还需进一步的临床实验去研究。食管癌术后患者机体免疫力低下肿瘤细胞生长指数最高,在手术后的短期时间内,可给予生物反应调节剂(如胸腺素类制剂、细胞因子等)进行生物治疗,以促进机体免疫功能尽快提高。
其他治疗:针对食管癌还有一些其他治疗如肿瘤疫苗免疫治疗、分子靶向治疗及基因治疗等。目前这些治疗大都还处于较早的研究阶段,尚未应用于临床,效果也有待进一步证实。
【病理】食管癌的病变部位以中段居多,下段次之,上段最少。部分胃贲门癌延伸至食管下段,常与食管下段癌在临床上不易区别,故又称食管贲门癌。
(一)大体病理1.早期食管癌 在胃镜下可见充血型、糜烂型、斑块型和乳头型。充血型是食管癌最早期的表现,多为原位癌;斑块型最多见,癌细胞分化较好;糜烂型次之,癌细胞分化较差;乳头型癌细胞分化一般较好。2.中晚期食管癌 可分为髓质型、蕈伞型、溃疡型、缩窄型和未定型。
(二)组织病理我国90%的食管癌为鳞状细胞癌,少数为腺癌,后者与Barrett食管恶变有关。
(三)食管癌的扩散和转移方式①直接扩散:早中期食管癌主要为壁内扩散,因食管无浆膜层,容易直接侵犯其邻近器官;②淋巴转移是食管癌转移的主要方式;③晚期血行转移至肝、肺、骨、肾、肾上腺、脑等处。

1.趁热吃喝
吃的太热太烫,比如麻辣烫,功夫茶,热的糊糊类的食物。食管黏膜正常耐受温度在40℃~50℃,超过这一范围就容易发生损伤,造成破损、溃烂等机械损伤。
虽然黏膜上皮有增生和修复功能,损伤后会自行恢复,但长期反复刺激会导致黏膜慢性损伤,可能诱发癌。
02
吃饭太快
吃太快会使食物不能进行充分咀嚼,颗粒粗糙的饭菜容易损伤食管黏膜上皮,引发急性炎症。久而久之,急性炎症很可能形成慢性炎症,增加食管癌风险。
03
无辣不欢
尽管没有确切证据表明,吃辣椒会诱发食管癌,但仍有研究表明,过量吃辣椒与癌症风险增加相关。
印度研究发现,辣椒粉让食管癌患病风险增加1~2倍。过于辛辣的食物容易损伤食管上皮,引起上皮细胞变性,造成黏膜炎症,影响细胞核酸代谢,增加致癌物的敏感性,有可能促使食管发生癌变。
爱吃辣椒的四川北部地区,比如广元,南充,盐亭等市县也是我国食管癌高发地区之一。
04
过度饮酒
研究显示,酒精中虽然没有致癌物质,但会刺激食管黏膜,使其产生损害,特别是60度以上的高浓度白酒,对食管黏膜的伤害更明显。
国外研究显示,食管癌患者中约60%都是嗜酒者,瑞典德隆大学研究发现,45岁以上的男性如果少饮酒甚至不饮酒,食管癌的患病风险会下降五成。
05
喜食腌制、熏制、烧烤食品
腌制会使食品中的亚硝酸盐明显增高,尤其是加盐量少或气温高于20℃时,会使菜中的亚硝酸盐含量增加,亚硝酸盐含量越高,致癌性越大。
食管癌的高发地区如粤东、闽南居民就很爱吃酱菜、鱼虾酱等腌制食物。此外,烧烤、熏制食品、油炸食品等也含有很多亚硝酸盐。
如何防治食管癌?
综上所述,要预防食管癌,就必须在饮食上注意不要吃太热的,和喝太烫的东西,并要注意细嚼慢咽。除此之外,还需要定期做检查。目前,做胃镜检查是唯一在早期发现食管癌的有效措施。
医生建议,40岁以上的高危人群,为了可以及早发现食管癌,最好每2年做一次胃镜检查,万一真是发现癌前病变或者早期症状,就可以将病灶扼杀在起始的阶段,这样子,疗效也非常好。
基因检测主要应用于含腺癌成分的肺癌。
目前我国肺癌专家指南推荐肺癌基因检测用于如下患者人群:
1,可手术切除的肺癌,术后 II/III 期非鳞癌患者进行 EGFR 突变检测指导辅助靶向治疗;
2,不可手术切除的 III 期及 IV 期肺癌患者在病理学诊断后尽量保留足够组织标本进行基因检测,对于非鳞癌组织进行 EGFR 突变、 ALK 融合、 ROS1 及 RET 融合检测,肿瘤标本无法获取或量少时,可通过外周血游离 / 肿瘤 DNA 进行检测。
3, EGFR-TKIs 耐药患者,建议再次活检进行基因检测以明确耐药类型,指导后续用药。
一般地,从分期来说,0 期的原位癌和 IA 期的微浸润癌手术百分百治愈,不需要做基因检测。
IA 期病人按照肺癌诊疗指南术后也不需要做任何辅助治疗,包括靶向治疗。理论上也是不需要做基因检测的。但 IA 期,尤其是有较多高危因素的 IA3 期,有一部分病人在后续几年可能会出现复发转移,对这类病人可以根据家属意愿做基因检测。一方面是病人根据自身意愿和检测情况使用靶向药,另一方面,有些病人后面复发转移难以再次穿刺活检获取标本,提前做了基因检测也可以在未来复发转移中指导 靶向药使用 。
对于 IB 期以上的肺腺癌病人,常规要进行基因检测,因为我国腺癌病人敏感基因突变率比较高,有较大机会能使用靶向药。
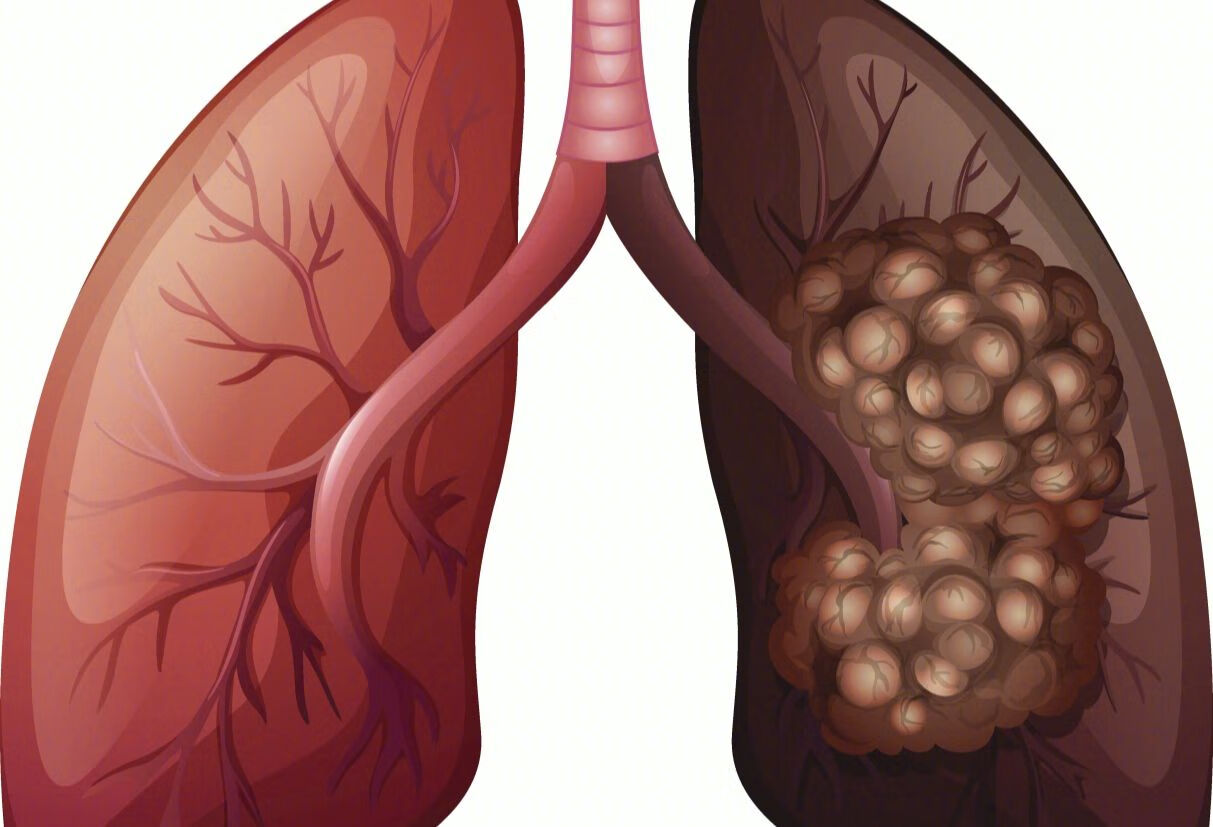
怀疑肺癌,做胸部CT好还是磁共振好?
实际上生活在地球上的人类无时无刻都接受大自然的辐射,我们可以称之为天然辐射,主要包括宇宙射线和自然界中的射线,比如,水、食物和空气等这些物质均含有少量放射性元素,全世界人均天然辐射剂量约为2.4mSv/年。
而1次低剂量螺旋CT扫描的辐射剂量约为1mSv,可见诊断用射线其实是十分安全的,您大可不必有心理负担。当然,虽然低剂量螺旋CT辐射剂量很小,但是也不建议因为焦虑等因素而自行增加检查频率,医生会结合您结节的风险等级及自身经验给出科学、合理、安全的随诊计划。
1年做多少个低剂量螺旋CT是安全的?
若低剂量螺旋CT怀疑肺癌,可复查胸部高分辨率CT、胸部增强CT或PET-CT以进一步明确病变性质。对于单纯肺实质内结节,判定结节性质,胸部CT足够了。
如果肿瘤位于肺尖部,可能侵犯神经大血管,建议加做胸部核磁,因为对于血管神经的显示,核磁更清晰。
怀疑肺癌,做胸部CT好还是磁共振好?
实际上生活在地球上的人类无时无刻都接受大自然的辐射,我们可以称之为天然辐射,主要包括宇宙射线和自然界中的射线,比如,水、食物和空气等这些物质均含有少量放射性元素,全世界人均天然辐射剂量约为2.4mSv/年。
而1次低剂量螺旋CT扫描的辐射剂量约为1mSv,可见诊断用射线其实是十分安全的,您大可不必有心理负担。当然,虽然低剂量螺旋CT辐射剂量很小,但是也不建议因为焦虑等因素而自行增加检查频率,医生会结合您结节的风险等级及自身经验给出科学、合理、安全的随诊计划。
1年做多少个低剂量螺旋CT是安全的?
若低剂量螺旋CT怀疑肺癌,可复查胸部高分辨率CT、胸部增强CT或PET-CT以进一步明确病变性质。对于单纯肺实质内结节,判定结节性质,胸部CT足够了。
如果肿瘤位于肺尖部,可能侵犯神经大血管,建议加做胸部核磁,因为对于血管神经的显示,核磁更清晰。
去火的同时需要补肾吗?一条视频给你讲清楚。
展开更多















