在胚胎发育过程中,脊索组织可能残留或迷走,通常残存于体轴的两端,即颅底蝶骨枕骨部和骶尾部。脊索瘤就是这些残留或异位的脊索组织发生,以局部骨性破坏为主,约有10%的脊索瘤发生转移。肿瘤呈明显的分叶现象,有不完整的假包膜。钙化越多,肿瘤的恶性倾向也越大。
脊索瘤可发生于任何年龄,但由于脊索组织残留的衍生物演变为瘤体是个缓慢的过程,因此好发年龄在40~50岁,男性多于女性。好发于脊柱“上下两端”是指约55%发生在骶尾部,35%发生在颅底。只有10%发生在其他椎体,主要在颈椎,其次是腰椎,故一般分为颅型、脊椎型和骶尾型。发病缓慢,虽然很早出现疼痛,但往往不引起重视,直到疼痛严重或伴有神经根症状时,才按坐骨神经痛或腰背痛治疗。
肿瘤位于骶尾部者,多表现为腰骶部疼痛,疼痛性质钝痛,部分病例有一侧或双侧下肢放射痛,但极少有感觉运动障碍。初起时不严重,以后出现腰腿痛,随着肿瘤的增大,可在盆腔内或腹膜后形成巨大肿块,肿瘤向前生长,可引起直肠和膀胱压迫症状,误诊为膀胱炎和直肠炎。若波及或压迫骶神经,可出现大小便困难或失禁。由于骶尾部脊索瘤向前发展多于向后生长,所以在骶骨后的肿块不太明显。查体可发现骶后叩击痛、压痛、局部隆起或肿块、突起,骶神经分布区感觉减退、肌力减弱、肛门括约肌松弛。直肠指检发现骶前巨大肿块。
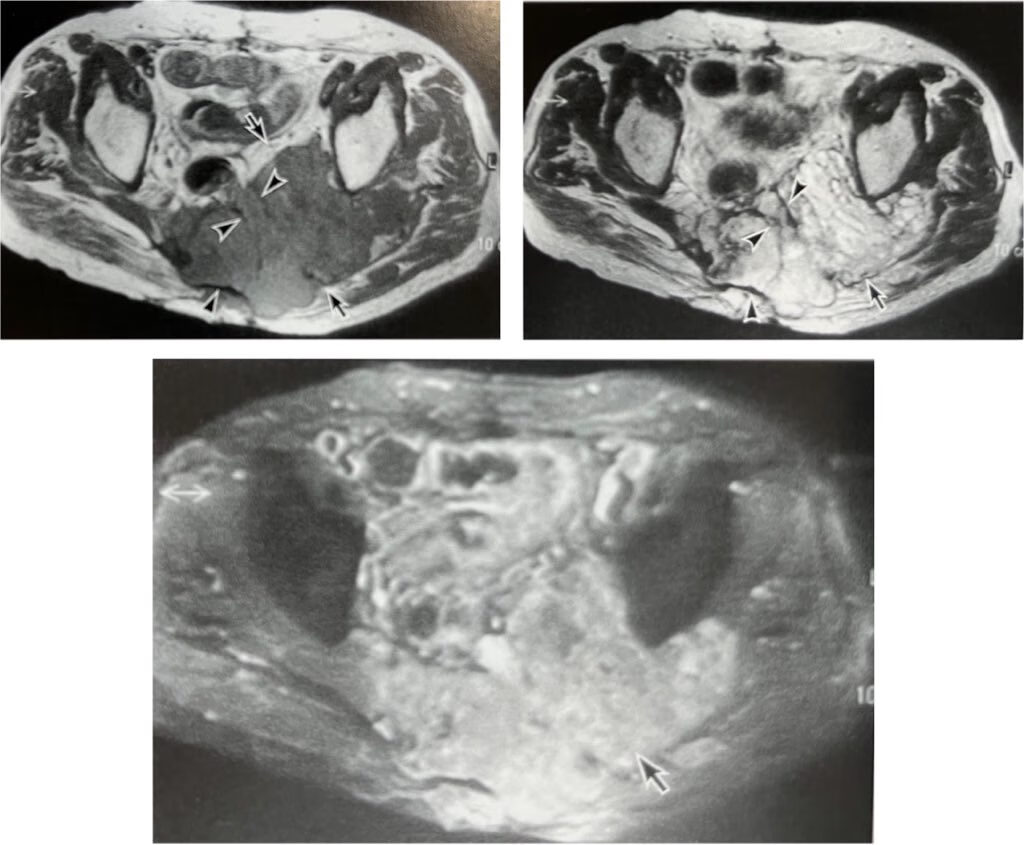
肿瘤位于上部颈椎者,可出现进行性吞咽困难,并可出现语言不清、鼻塞、听力减退等症状。严重者可出现包块,颈部活动受限,四肢麻木,甚至瘫痪。在腰椎或胸椎尚可见病理性压缩骨折。需与骨巨细胞瘤和转移瘤等相鉴别。
X线表现为广泛性溶骨性破坏,在骨病灶周围可见大而边缘清楚的软组织肿块阴影,肿块内可见残存的骨片或钙化斑。如果仅见到溶骨性破坏而未见到肿块内骨片或钙化斑,很难肯定是骶骨脊索瘤。
CT、MRI 检查对骶骨肿瘤的大小,侵犯椎节的范围及与神经根的关系,同周围组织、血管、坐骨神经的关系等辨别较清楚。尤其 MRI能辨清肿瘤在骶骨上向前还是向后生长,是否压迫直肠、膀胱等,肿瘤向软组织侵犯情况。这对于手术前准备,确定手术方案有重要意义。脊索瘤CT表现为与肌肉相似的密度。MRI上脊索瘤呈异质性表现,呈长T1与长T2,T1加权为低-中信号,T2加权高信号,死骨及钙化部分无信号。
脊索瘤的治疗应以手术彻底切除为主,位于骶2、3以下者,宜从骶2以下行骶骨大部截除术,位于骶1、2者,宣作骶骨次全截除或骶骨全截除术,同时行骨盆稳定性重建;位于颈、胸、腰椎者,宜作肿瘤椎体切除、椎体间植骨或骨水泥填塞、椎体内固定。由于脊索瘤所在部位毗邻颅脑、脊髓或神经根,手术时很难彻底切除肿瘤,特别是刮除术后极易复发,但发生肺、淋巴或其他器官转移者较少见,故手术切除后应局部辅助放疗,剂量50Gy 左右。发现复发后应再手术切除,以提高疗效。

脊索瘤多发于胚胎残留的脊索组织。脊索瘤一般是无法彻底治愈的,即使是通过手术切除,也无法完全的切除干净,因此手术后会出现复发。
脊索瘤的原因:
1、大多数脊索瘤起源于椎骨附近骨内的脊索残留物。
2、感染后引起的脊髓炎也会引发脊索瘤。
3、疫苗接种后脊髓炎也会引发脊索瘤。
4、遗传等因素也会引发脊索瘤。
脊索瘤的治疗方法:
1、手术治疗:手术治疗目前还是脊索瘤治疗的主要的方法。
2、放射治疗:适用于手术后神经血管重要区域的残余肿瘤。
3、药物治疗:采用具有抗肿瘤效应的伊马替尼,对于脊索瘤的治疗可能具有一定的帮助。
无论是进行过手术治疗的患者还是保守治疗的患者,一定要定期随访,防止复发。


脊索瘤多发于胚胎残留的脊索组织。脊索瘤一般是无法彻底治愈的,即使是通过手术切除,也无法完全的切除干净,因此手术后会出现复发。
脊索瘤的原因:
1、大多数脊索瘤起源于椎骨附近骨内的脊索残留物。
2、感染后引起的脊髓炎也会引发脊索瘤。
3、疫苗接种后脊髓炎也会引发脊索瘤。
4、遗传等因素也会引发脊索瘤。
脊索瘤的治疗方法:
1、手术治疗:手术治疗目前还是脊索瘤治疗的主要的方法。
2、放射治疗:适用于手术后神经血管重要区域的残余肿瘤。
3、药物治疗:采用具有抗肿瘤效应的伊马替尼,对于脊索瘤的治疗可能具有一定的帮助。
无论是进行过手术治疗的患者还是保守治疗的患者,一定要定期随访,防止复发。


脊索瘤多发于胚胎残留的脊索组织。脊索瘤一般是无法彻底治愈的,即使是通过手术切除,也无法完全的切除干净,因此手术后会出现复发。
脊索瘤的原因:
1、大多数脊索瘤起源于椎骨附近骨内的脊索残留物。
2、感染后引起的脊髓炎也会引发脊索瘤。
3、疫苗接种后脊髓炎也会引发脊索瘤。
4、遗传等因素也会引发脊索瘤。
脊索瘤的治疗方法:
1、手术治疗:手术治疗目前还是脊索瘤治疗的主要的方法。
2、放射治疗:适用于手术后神经血管重要区域的残余肿瘤。
3、药物治疗:采用具有抗肿瘤效应的伊马替尼,对于脊索瘤的治疗可能具有一定的帮助。
无论是进行过手术治疗的患者还是保守治疗的患者,一定要定期随访,防止复发。


脊索瘤多发于胚胎残留的脊索组织。脊索瘤一般是无法彻底治愈的,即使是通过手术切除,也无法完全的切除干净,因此手术后会出现复发。
脊索瘤的原因:
1、大多数脊索瘤起源于椎骨附近骨内的脊索残留物。
2、感染后引起的脊髓炎也会引发脊索瘤。
3、疫苗接种后脊髓炎也会引发脊索瘤。
4、遗传等因素也会引发脊索瘤。
脊索瘤的治疗方法:
1、手术治疗:手术治疗目前还是脊索瘤治疗的主要的方法。
2、放射治疗:适用于手术后神经血管重要区域的残余肿瘤。
3、药物治疗:采用具有抗肿瘤效应的伊马替尼,对于脊索瘤的治疗可能具有一定的帮助。
无论是进行过手术治疗的患者还是保守治疗的患者,一定要定期随访,防止复发。


脊索瘤多发于胚胎残留的脊索组织。脊索瘤一般是无法彻底治愈的,即使是通过手术切除,也无法完全的切除干净,因此手术后会出现复发。
脊索瘤的原因:
1、大多数脊索瘤起源于椎骨附近骨内的脊索残留物。
2、感染后引起的脊髓炎也会引发脊索瘤。
3、疫苗接种后脊髓炎也会引发脊索瘤。
4、遗传等因素也会引发脊索瘤。
脊索瘤的治疗方法:
1、手术治疗:手术治疗目前还是脊索瘤治疗的主要的方法。
2、放射治疗:适用于手术后神经血管重要区域的残余肿瘤。
3、药物治疗:采用具有抗肿瘤效应的伊马替尼,对于脊索瘤的治疗可能具有一定的帮助。
无论是进行过手术治疗的患者还是保守治疗的患者,一定要定期随访,防止复发。


脊索瘤多发于胚胎残留的脊索组织。脊索瘤一般是无法彻底治愈的,即使是通过手术切除,也无法完全的切除干净,因此手术后会出现复发。
脊索瘤的原因:
1、大多数脊索瘤起源于椎骨附近骨内的脊索残留物。
2、感染后引起的脊髓炎也会引发脊索瘤。
3、疫苗接种后脊髓炎也会引发脊索瘤。
4、遗传等因素也会引发脊索瘤。
脊索瘤的治疗方法:
1、手术治疗:手术治疗目前还是脊索瘤治疗的主要的方法。
2、放射治疗:适用于手术后神经血管重要区域的残余肿瘤。
3、药物治疗:采用具有抗肿瘤效应的伊马替尼,对于脊索瘤的治疗可能具有一定的帮助。
无论是进行过手术治疗的患者还是保守治疗的患者,一定要定期随访,防止复发。


颅底脊索瘤和软骨肉瘤是非常罕见的骨肿瘤,具有很高的局部复发倾向。迄今为止,还没有系统评价直接分析质子治疗对颅底脊索瘤和软骨肉瘤的生存率和毒性。发表在Frontiers in Oncology上的一篇系统回顾对三个数据库进行系统搜索,包括1997年至今的研究,共纳入七项研究,478例患者。分析结果显示,质子治疗有良好的局部控制率和总生存率,同时严重放射性不良反应的发生率较低。联系质子中国小编(微信号:ProtonCN)可获取全文。
图片
01
方法
所有患者均经组织病理学诊断为脊索瘤或软骨肉瘤,随访时间为21~61.7个月。纳入标准:(1)原发性或复发性脊索瘤或软骨肉瘤;(2)手术切除或活检确诊后仅进行质子放射治疗;(3)观察指标包括生存结果和毒性发生率。局部控制(LC)或总生存期(OS)均可作为生存结果。排除标准为光子-质子联合放疗和中位随访时间小于1年。这项研究分析了来自世界各地六个中心的478例患者的临床数据。中位年龄和随访时间分别为38~52岁和21~61.7个月。纳入分析的患者中复发性疾病的比例为6.7%~36.8%。
质子治疗靶体积的中位数为15~40 cm3不等,质子放疗总剂量中位数为63~78.4 Gy(RBE)不等,其中大部分的单次照射剂量为1.8~2.0 Gy(RBE),见表1。日本的一项研究中评估了超大分割高剂量质子治疗脊索瘤患者的情况,前9例患者的处方剂量为64分次77.44 Gy(RBE),后10例患者以56分次78.4 Gy(RBE)治疗。每一个分割的剂量分别设定为1.2 Gy(RBE)和1.4 Gy(RBE)。生存分析显示,后10例患者的5年LC、特定病因和OS率均高于所有患者的平均值,表明在手术切除后采用超大分割的高剂量方案对脊索瘤患者是有效的。在瑞士Paul Scherrer研究所进行的另一项研究中,采用72.6~80.0 Gy的总剂量,每个分割1.8~2.5 Gy。
表1.所有纳入研究患者的临床特征
图片
02
结果
局部控制率
从七项纳入的研究中提取数据进行LC分析,1年LC为100%(95% CI为98%~100%,I2=34%)。五项研究被纳入2年和3年LC的分析,其发生率分别为93%(95% CI为89%~97%,I2=56%)和87%(95% CI为84%~91%,I2=0%)。根据三篇文章计算,5年LC的发生率为78%(95% CI为72%~84%,I2=24%)。分析了两项研究发现,7年LC为68%(95% CI 43%~93%,I2=NA)。
总生存率
总共有七项研究计算了OS的结果,包括1、2、3、5和7年的发生率和95% CI。1年的OS是100%(95% CI为98%~100%,I2=0%),由五篇文章计算得出。对于2年的OS,分析了四项研究,其发生率为99%(95% CI为94%~100%,I2=64%)。3年和5年的OS分析包括三项研究,发生率分别为89%(95% CI为70%~100%,I2=83%)和85%(95% CI为82%~89%,I2=0%)。至于7年的OS,只分析了两项研究,其发生率为68%(95% CI为43%~93%,I2=NA)。
不良反应
在纳入分析的7项研究中,只有一项研究没有报告毒性,其余的研究都没有报告早期3级或更高的毒性。两项研究报告了晚期3级或更高的毒性。一项纳入了222例患者的研究结果显示,8.1%的患者出现了高级别的晚期毒性,包括3级单侧视神经病变5例,3级颞叶坏死13例,3级小脑脑实质坏死1例,3级单侧听力损失3例,4级双侧视神经病变2例,4级脊髓坏死1例。Gordon的报道纳入31例患者,报道了2例≥3级晚期毒性,其中3级脊髓炎1例(质子治疗后11个月出现), 5级脑干损伤1例。根据纳入的研究,报道的早期或晚期小于3级毒性包括中耳炎、颞叶坏死、复视、单侧听力损失、疲劳、呕吐、头痛、轻度认知和记忆障碍、角膜炎和喉炎。
03
讨论
脊索瘤和软骨肉瘤的主要治疗方法是手术治疗,而手术切除的程度往往与生存结果有关。残余肿瘤一般采用局部放射治疗进行辅助治疗。然而,颅底脊索瘤和软骨肉瘤采用不同放疗方式的效果仍存在异质性。一项Meta分析显示,辅助放疗提高了部分切除患者的生存期,手术后辅助放疗患者的5年生存率为90%,单独手术治疗患者5年生存率为70%,但在这个亚组中没有显示出显著的统计学意义。迄今为止,除了传统的光子放射治疗外,各种放射技术已经应用于脊索瘤和软骨肉瘤,如立体定向放射手术或低分割立体定向放射治疗(SRS/SRT)、质子治疗和其他重离子治疗,如碳离子放射治疗,旨在提高临床疗效。
虽然剂量增加后,颅底脊索瘤和软骨肉瘤的生存方面显示出优势,但一些关键的邻近结构上,特别是前视神经通路上有潜在危险。视力毒性是一种由大剂量带来的不可逆的严重晚期并发症,其中视力下降是最常见的结果。研究分析了148例患者,基线时0.1 cm3的前视神经通路接受了至少30 Gy(RBE)的照射。高剂量质子放疗后报告的中位时间为15.2个月,5年功能性致盲发生率为2.1%,60 Gy(RBE)以上视力丧失发生率为3.6%。在我们的系统综述中,在8.1%的患者中观察到高级别的晚期毒性,其中2.3%的患者发生了3级单侧视神经病变。在大多数其他涉及的研究中,没有发现晚期3级或更高的毒性。
我们的系统综述也有一些局限性,需要在未来的研究中加以解决。首先,脊索瘤是一种缓慢进展的骨肿瘤,具有较长的自然史,纳入的7项研究没有超过7年的随访统计,我们缺乏长期的肿瘤结果,如复发和放射诱导的继发性恶性肿瘤。其次,鼓励更多的队列研究或前瞻性研究,这将为我们对质子治疗的管理有更可靠和全面的了解。最后,神经认知评估和其他神经肿瘤相关结果,如生活质量应该包括在内,因为这些信息对于区分质子治疗和其他放疗方式至关重要,这样我们就可以向患者提出最好的个人建议。
04
结论
我们的分析显示,质子治疗具有令人满意的生存结果和可接受的毒性,可能是治疗脊索瘤和软骨肉瘤的优秀选择,特别是肿瘤位于颅底时。然而,目前使用质子治疗的文献数量有限,其中大多数是回顾性观察队列研究。考虑到这一点,未来应开展多中心随机对照研究和前瞻性临床试验,验证现有结果。鼓励颅底脊索瘤和软骨肉瘤中质子治疗的标准化程序和观察终点,以建立明确的指南,选择患者的最佳方法。(质子中国 编译报道)
参考文献:Nie M, Chen L, Zhang J, et al. Pure proton therapy for skull base chordomas and chondrosarcomas: A systematic review of clinical experience. Front Oncol. 2022 Nov 25;12:1016857.
脊索瘤是一种罕见的恶性骨肿瘤,源自胚胎时期残留脊索组织。 好发于中轴骨两端(骶骨、颅底)。
颈椎脊索瘤少见,难以与转移瘤及其他原发性骨病变相鉴别。
关于颈椎脊索瘤的FDG PET/CT表现既往鲜有报道。
我们通过分析11例脊索瘤18F-FDG PET/CT资料,发现:
颈椎脊索瘤多位于C2椎体,并易累及邻近脊椎或颅底骨质,FDG代谢高于邻近脊椎及肌肉,平均SUVmax 5.16,且多数代谢不均匀,CT呈溶骨性破坏。


参考文献:宋乐,陈志波,张卫方. 颈椎原发性脊索瘤的PET/CT征象. 中国医学影像学杂志,2021,29(5):479-483.

晨勃消失的原因可能有很多,以下是一些可能的因素:
1. 睡眠质量:睡眠不足、睡眠质量差或睡眠周期紊乱可能会影响晨勃的出现。保持良好的睡眠习惯,确保足够的睡眠时间和质量。
2. 心理压力:焦虑、紧张、抑郁等情绪问题可能导致身体出现应激反应,包括晨勃消失。学会放松身心,通过适当的运动、冥想、心理咨询等方式减轻压力。
3. 生活方式:不健康的生活方式,如缺乏运动、不良的饮食习惯、过度疲劳等,也可能对晨勃产生负面影响。保持健康的生活方式,包括均衡饮食、适量运动、充足的水分摄入和良好的作息习惯。
4. 药物副作用:某些药物,如抗抑郁药、降压药等,可能会导致晨勃消失。如果你正在服用药物并怀疑晨勃消失与药物有关,建议咨询医生,了解是否需要调整药物或停药一段时间观察。
5. 疾病因素:某些疾病,如前列腺炎、糖尿病、高血压等,也可能导致晨勃消失。如果你有这些疾病的疑虑或症状,建议就医进行检查和治疗。
需要注意的是,晨勃消失并不一定意味着存在问题或疾病,但如果持续出现这种情况且伴有其他不适症状,建议及时就医进行详细检查以排除潜在的健康风险。同时,关注个人身心健康状况和生活质量,保持良好的生活习惯和心态有助于维持身体健康和性功能。
展开更多




