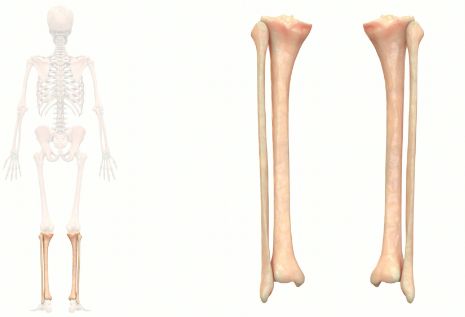
腓骨具有一定的强度,通常取腓骨中 1/3 段或上 1/2 段作为骨段移植材料。腓骨不是主要负重骨,切取后对下肢功能无明显影响,但在取骨时仍须注意以下几点:
- 妥善保护腓总神经
- 必须保留远侧 1/3 段腓骨,以保证踝关节的稳定性
- 不能切断腓骨长短肌
屈膝的腓骨应用髓内穿针固定。适用于修复儿董长骨如尺桡骨骨缺损;某些骨病如桡骨远端新生物切除后,可切取腓骨近 1/3 代替桡骨远端。
在腓骨外侧做直切口,长度按取骨需要而定。在腓骨肌与比目鱼肌之间进行分离,显露骨膜,纵向切开,由远端向近端做骨膜下剥离,骨膜剥离器紧贴骨面,以避免损伤腓动脉及其他血管。
显露腓骨后,确定所需骨块的长度,在两端各用骨钻钻多个小孔,用线锯或气锯锯断。如用骨刀截骨,应注意避免腓骨劈裂或骨折。如所取腓骨系用于替代桡骨远端,须取腓骨近侧 1/3 段。先在股二头肌腱后方显露腓总神经,逐渐向远侧游离至腓总神经绕过腓骨头颈部,此处腓总神经被腓骨长肌起始部覆盖。刀刃向外切开薄层肌纤维,使神经脱位并将其牵向前方,然后按上述方法切取腓骨。在继续行骨膜下剥离时,须小心勿伤及腓骨颈与胫骨之间的胫前动脉。
延迟愈合是胫腓骨借折常见的并发症,发生率在 1%~17%,一般成人胫腓骨骨折经过 5~6 个月的方后,在骨折局部仍有肿胀、压痛、纵轴叩击痛、异常活动、负重行走骨折处仍疼痛。X 线片显示骨折端连接,无明显骨痂形成,但骨折端无硬化现象,骨髓腔仍通者,即属于延迟愈合。
- 造成骨折延迟愈合的因素很多。
- 常见的因素:
- 胫骨骨折多在下 1/3 处血供不良;
- 因过度牵引造成骨折断分离 0.3cm 以上;
- 多次手法复位,骨折对线对位仍不良者,内外固定不确实,骨折局部有异常活动出现;
- 年老体弱,缺乏功能锻炼造成骨质疏松,功能性废用;
- 周围组织感染;
- 骨折端有软组织嵌插。
骨折延迟愈合,应针对病因进行正确的治疗,消除妨碍骨折愈合的因素,为骨折愈合创造良好条件,配合内外用药,骨折能够愈合的。
骨折端有分离者,要去除牵引,在内外固定可靠的情况下,每天用拳叩击患足跟,使骨折端嵌插或紧密接触;并鼓励患者扶双拐下地练习患肢负重行走。内服补肾活血接骨中药。
骨折不愈合是指骨折愈合的功能停止,骨折端已形成假关节。X 线片显示骨折断端有明显硬化,骨髓腔封闭,骨质疏松,骨折端分离,虽有骨后存在,但无骨连接。临床体征有局部压痛,负重痛,异常活动。
造成骨折不众合的病因主要是内因。骨折过多地粉碎,甚至有骨缺损。骨折严重移位,对位不良,断满有软组织嵌人或血世受阳,开放件骨折合并感染。外因是对骨折处理不当,牵引过度或内固定时造成骨端分离,手术时骨膜广泛剥离,或伴有神经血管的损伤。内外固定不恰当亦可造成不愈合。
骨折愈合功已停止的不愈合,应及时的采取有效的手术治疗。如有感染伤口,需在伤口愈合后 2~4 个月才能手术中要切除骨折断端之间纤维瘢痕组织及硬化的骨质,凿通髓腔,使骨折端成为新鲜骨折。矫正畸形,正商复位,坚强固定。植骨要松质骨和坚质骨并用。骨缺损多的,可选用同侧胖骨带肌蒂移位胫胖融合。
胫腓骨骨折有许多并发症,其中常见的有:软组织损伤、感染、血管神经损伤、骨筋膜室综合征、骨延迟愈合或不愈合、骨髓炎、废用性骨萎缩、创伤性关节炎、关节僵硬强直等等。可以通过预防及正确处理尽量减少这些并发症,直接关系到患者肢体功能的恢复情况。
血管损伤
胫腓骨上 1/3 段骨折时易并发重要血管损伤。胸动脉向下延续为胫后动脉,同时分出胫前动脉穿过骨间膜上缘进人小腿前方。此处骨折块移位,腘动脉较固定不能避开,易在分叉处受损。骨间膜的撕裂、局部肿胀等原因,也能导致胫前动脉的裂伤、受压、痉挛。开放性骨折合并血管扭伤较易确定,闭合性骨折轻度损害缺血不易判明。有些因骨折压迫,血管痉挛引起的缺血症状,可于骨折复位,痉挛解除后消失。对于闭合性损伤,若出现小腿与足部皮肤苍白、皮温降低、脉搏消失、伤肢感觉与运动功能障碍等表现,说明动脉供血中断现象已很明显,应行手术探查血管。
神经损伤
胫腓骨骨折本身不易引起神经损伤。但也有些胫腓骨上端骨折,骨折端移位较大时可能伤及腓总神经。临床上较多的腓总神经损伤是来自于软组织肿胀及外固定物对神经的压迫,因此,在使用外固定时,必须注意腓骨小头的位置,应加以保护。发生神经损伤后,应立刻解除压迫,可暂行观察待神经功能恢复。多数患者可得到满意恢复或完全恢复的效果。少数患者伤后 3~4 个月仍无感觉、无运动功能恢复的迹象,应行神经探查术。

(2)局部治疗,知清创,活当固定骨折,闭合伤口,使开放性骨折转为闭合性骨折,是开放性骨折总的治疗原则。
彻底清创:良好的清创本身就是防止感染的重要手段。骨折发生后,在患者全身状况允许的条件下,应尽早施行清创术,以改善伤口组织条件,减少细菌数量。清创的首要原则是必须正确判断软组织的存活能力。对有些软组织失活较大的患者,不可为图能一期闭合伤口而简单清创,这样反而会带来更大的不良后果。
骨折的固定:治疗开放性胫腓骨骨折,同样有内固定和外固定两种固定方法。对于是否使用内固定目前仍有争论,有学者主张使用内固定,而固定趋向单纯化。针对某些病例的具体情况,伤口条件,在彻底清创的基础上,可视具体情况而定。内固定的基本适应证是:多段骨折;合并有血管、神经损伤需手术探查者;其他固定方法难以使骨折复位固定者。内固定常用的方法有:单纯螺丝钉内固定,髓内钉内固定,钢板螺丝钉内固定。
治疗开放性胫腓骨骨折,外固定也必不可少,可根据具体情况进行选择。石膏外固定可做为内固定后的补充。单纯石膏外固定仅适用于 I 度骨折且稳定者,伤口处开窗换药。对于有些损伤严重、创面较大,难以固定的开放性骨折,可首先行胫骨下端或跟骨结节牵引,使骨折在较长时间持续施力的条件下得到满意复位,同时利于创口换药,待创口闭合或缩小,骨折部纤维连结后,辅以石膏外固定。
外固定架在治疗胫腓骨开放性骨折上有良好的疗效。在十分严重的开放性骨折,软组织广泛挫伤甚至缺损,粉碎性骨折等情况时,更具有实用价值,往往是临床上唯一的选择,常用的有 Bastini 单边半干面外固定架,双臂外固定架,依里扎诺夫环形外固定架等。外固定架本身具有复位和固定作用,且穿针孔远离伤口,不易引起感染,减少骨折端植入金属异物,利于骨折愈合,同时又便于创面、伤口的处理。
闭合伤口:皮肤及软组织 I 度损伤者,在彻底清创后可直接一期闭合伤口。缝合时必须注意,决不可因追求闭合而清创不彻底或勉强缝合,导致张力过大,将得到适得其反的结果。严重的火器伤、有较多无法取出的异物存留、就诊时间较晚、污染重或有明确感染等情况时,可暂时清创,以无菌敷料包扎,不宜一期闭合伤口。皮肤与软组织Ⅱ度损伤者,清创后皮肤软组织常有缺损,可采用筋膜蒂皮瓣、血管蒂皮瓣一期闭合伤口;或采用肌肉蒂肌瓣转移,同时植皮一期闭合伤口;或暂时先以肌瓣覆盖裸露的骨折部位,使骨折端不与外界相通,然后二期植皮闭合软组织创面。
骨折部裸露必须以健康软组织覆盖,针对不同部位的皮肤软组织缺损,可采用肌肉成形术的方法覆盖创面。小腿上 1/3 皮肤软组织缺损,取腘窝正中切口至小腿中段,将腓肠肌内侧头切开转至小腿上端皮肤及软组织缺损区。小腿中、下 1/3 段皮肤软组织缺损,取小腿内侧中下段胫骨内缘纵行切口,分离比目鱼肌,切断腱膜翻转修复小腿中段内侧软组织缺损。向下分离出屈趾长肌、拇外展肌,覆盖小腿下 1/3 皮肤缺损。

发生开放性胫腓骨骨折常伴有创伤后的全身反应或其他部位的合并损伤,因而,全身治是必不可少的主要治疗环节,其中包括:止血、止痛、抗休克:
- 止血:开放性胫腓骨骨折伤口有活动性出血,应及时止血。但对较大的出血伴有肢体远端血运障碍者,其出血点不易轻易结扎,可使用局部压迫止血,同时积极准备手术探查修复损伤血管。
- 止痛:如患者处于休克状态应及时输血、输液、抗休克治疗,适当应用止痛剂减少疼痛刺激,有利于休克的治疗。
- 抗生素预防感染:开放性胫腓骨骨折伤口往往被污染,细菌在伤口内一般经过 6~8 小时后形成感染。患者入院后即应行伤口污染物或分泌物的细菌培养或涂片检查,根据结果选用敏感抗生素。在未获得培养结果之前,应选用抗球菌和抗革兰氏阴性杆菌的联合抗生素。
特异性感染的防治:开放性骨折如遇伤口较深者,则有利于厌氧菌的生长繁殖,故应常规使用破伤风抗毒素血清 1500U 试敏后肌内注射,如试敏阳性则应脱敏注射。若发现感染伤口有气体溢出,肢体肿胳严重,触之有捻发音,组织坏死等情况,应考虑到气性坏疽的可能,可使用气性坏疽抗毒素血清,同时子必要的隔离处理。
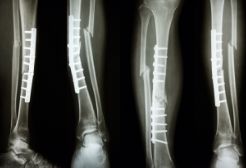
根据骨折类型和软组织损伤程度选择外固定或开放复位内固定。
手法复位外固定
- 适用于单纯的腓骨中上段骨折或无移位的腓骨下段骨折。
- 应力性骨折多无移位,确诊后停止运动、患肢休息即可。
- 症状明显时,可用石膏托固定。
开放复位内固定
- 腓骨骨折是踝关节骨折的一部分,通常在固定内、后、前踝之前,先将外踝或腓骨整复和内固定。
- 作踝关节、前外侧纵形切口,显露外踝和腓骨远端,保护隐神经。
- 如果骨折线呈斜形,可用 1~2 枚拉力螺丝钉由前向后打人骨折部位,使骨片间产生压缩力,螺丝钉的长度必须能钉穿后侧皮质,但不要向外伸出太多以致影响腓骨肌腱鞘。
- 如果为横形骨折或远侧骨片较小,可纵形分开跟腓韧带纤维,显露外踝尖端,打人长螺丝钉,也可用其他形式的髓内钉经过骨折线打人近侧骨片髓腔中。
- 手术必须要达到解剖整复,保持腓骨的长度。
- 如果骨折位于胫腓下关节之上,整复后可用一块小型半管状压缩接骨板做内固定。
- 如果用髓内钉则应小心,不要使外踝引向距骨,髓内钉的插入部位应相当于踝部尖端的外侧面。
- 如果髓内钉是直线插人,外踝就能被引向距骨,这样就造会造成踝穴狭窄,踝关节的活动度减小,因此应事先将髓内钉弯成一定的弧度以避免发生这种错误。
开放性腓骨骨折的处理
- 小腿开放性骨折的软组织伤轻重不等,可发生大面积皮肤剥脱伤、组织缺损、肌肉绞轧挫灭伤、粉碎性骨折和严重污染等。
- 早期处理时,创口开放或是闭合,采用什么固定方法均必须根据不同伤因和损伤程度做出正确的判断。
- 小腿的特点是前侧皮肤紧贴胫骨,清创后勉强缝合,常因牵拉过紧造成缺血、坏死或感染。
- 因此,对 GustiloI 型或较清洁的Ⅱ型伤口,预计清创后一期愈合无大张力者可行一期愈合:对污染严重,皮肤缺损或缝合后张力较大者,均应清创后开放创面。
- 如果骨折需要内固定,也可在内固定后用健康肌肉覆盖骨折部,开放皮肤创口,等炎症局限后,延迟一期闭合创面或二期处理。
- 大量临床资料证实,延迟一期闭合创口较一期缝合的成功率高。
(一)单纯腓骨骨折
单纯腓骨骨折较少见,常发生于与胫骨骨折的混合性骨折中。
直接暴力
腓骨干骨折以重物打击、踢伤、撞击伤或车轮碾扎伤等多见,暴力多来自小腿的前外侧,骨折线多呈横断形或短斜形。巨大暴力或交通事故多为粉碎性骨折,骨折端多有重叠、成角、旋转移位等。因腓骨位于皮下,所以骨折端穿破皮肤的可能性极大,肌肉被挫伤的机会也较多。如果暴力轻微,皮肤虽未穿破,如挫伤严重,血运不良,亦可发生皮肤坏死,骨外露发生感染。较大暴力的碾挫、绞扎伤可有大面积剥脱皮肤,肌肉撕裂和骨折端裸露。
骨折部位以中、下 1/3 较多见,由于营养血管损伤、软组织覆盖少、血运较差等特点,延迟愈合及不愈合的发生率较高。
间接暴力
为由高处坠下、旋转扭伤或滑倒等所致的骨折,骨折线多呈斜形或螺旋形;腓骨骨折线较胫骨骨折线高,软组织损伤小,但骨折移位,骨折尖端穿破皮肤形成穿刺性开放伤的机会较多。常折移位取决于外力作用的大小、方向。小腿外侧受暴力的机会较多,肌肉收缩和伤肢远端重量等因
素,因此可使骨折端向内成角,小腿重力可使骨折端向后侧倾斜成角,足的重量可使骨折远端向外旋转,肌肉收缩又可使骨折端重叠移位。
儿童腓骨骨折遭受外力一般较小,加上儿童骨皮质韧性较大,多为青枝骨折。

腓骨体呈三棱柱形,有 3 缘及 3 面。前缘及内侧嵴分别为腓骨前、后肌间隔的附着部。骨间缘起于腓骨头的内侧,向下移行于外踝的前缘。骨间缘向上、下分别与前缘及内侧嵴相合,有小腿骨间膜附着。腓骨体后面发生扭转,上部向后,下部向内。外侧面也出现扭转,上部向外,下部向后。
腓骨体有许多肌肉附着,在上 1/3,有强大的比目鱼肌附着,下 2/3 有长屈肌和腓骨短肌附着;另外在腓骨上 2/3 的前、外、后侧有趾长伸肌、腓骨长肌和胫骨后肌包绕,而下 1/3 则甚少肌肉附着。这样,腓骨上、中 1/3 交点及中、下 1/3 交点均是两组肌肉附着区的临界点,也是相对活动与相对不活动的临界点,承受的张应力较大,在肌肉强大收缩下,可能容易使腓骨遭受损伤。
腓骨滋养孔多为 1 个,可为多孔(2~7 个),滋养动脉起自腓动脉,多为 1 支,次为 2 支,多为 3 支,其行走斜向下或水平向外,进入腓骨滋养孔。
腓骨四周均有肌肉保护,虽不负重,但有支持胫骨的作用和增强踝关节的稳定度。骨折后移位常不大,易愈合。腓骨头后有腓总神经绕过,如发生骨折要注意此神经损伤的可能性。
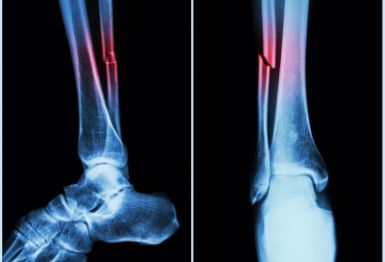
小腿部是非常容易受伤的,受到外界直接或者间接的伤害,都容易引起小腿骨折,特别是腓骨骨折,腓骨骨折的症状都有哪些呢?下面就给大家做个了解!
单纯腓骨骨折有时候局部压痛并不是很明显,常被误诊为软组织损伤,需要拍片确定;然而胫骨骨折的局部压痛就很明显,不容易误诊漏诊,可以通过压痛最明显的部位能确定骨折部位。一般在活动小腿时疼痛症状加重,在移位型型骨折活动小腿时疼痛更为显著。单纯腓骨骨折时,一般小腿的负重功能仍然存在;对比胫骨骨折,即使是稳定型胫骨骨折,它负重功能也丧失。
严重的腓骨骨折后因为骨折端的出血和软组织反应,局部肿胀一般会相对明显。其症状主要有局部肿胀、疼痛、关节活动受限及无法行走,查体时可以扪及最明显的是畸形,常常是成角、短缩和旋转畸形等。腓骨骨折的合并神经损伤相对比较少见,一般只是腓骨颈骨折容易引起腓总神经损伤。引起踝背伸无力,足背及小腿外侧麻木,皮肤感觉减退等症状。一般每个腓骨骨折的病人都要记录踝关节背伸跖屈,足趾的背伸和足跖屈以及足、小腿的皮肤感觉等神经系统的情况,防止晚期了解是否发生石膏压迫腓总神经的情况,以及有无前筋膜间隔区综合征发生的可能。
综上所述,小腿腓骨骨折一般都会引起腿部肿痛及活动受限,给我们带来的伤害痛苦,当我们小腿腓骨骨折后,应当及时的请专业的医生做评估检查和治疗,以免拖延病情及引起病情恶化。
展开更多














