
小儿醛固酮过多症是怎么回事?在临床小儿内分泌就诊中,有很多家长焦虑的会有问到。那么今天我们就来讲一下,小儿醛固酮过多是怎么回事?
首先,小儿醛固酮过多,是先天的病变,一般是由于肾上腺皮质病变所导致的醛固酮分泌增加,严重时可造成钠的潴留,同时出现血容量的增加与血浆肾素活性的降低,伴有高血压的发生和低肾素血症,以及低钾血症等等!当肾上腺皮质病变时,多表现为肾上腺皮质的增生或者是肾上腺肿瘤,儿童最为常见,一般多为双侧性,但也有一部分为单侧。肿瘤的病变一般多为单侧,尤其是左侧最为多见!
其次,家长在就诊时,应该去小儿内分泌科,小儿内科或者小儿外科以及肿瘤科进行相关的检查治疗,临床上,小儿醛固酮分泌过多症的病因多是由肾上腺皮质肿瘤,肾上腺皮质癌变或者是原发性肾上腺皮质增生等肾上腺疾病而所导致。
最后,对于小儿醛固酮过多症的临床表现,多表现为高血压,低血钾!重症肌无力以及周期性的麻痹,出现尿频量多,口渴多饮,夜尿多,心律失常等等。部分严重患者会出现难治性高血压,出现心血管病变,或者是脑中风,严重低血钾的患者,如果治疗不及时,会出现恶性心律失常导致呼吸困难以及心脏骤停,心房颤动等等。
综上所述,小儿醛固酮过多症,是一类比较严重的内分泌系统疾病,一经发现应该积极进行治疗,避免耽误病情而导致生命危险,家长一定要定期的观察孩子的状态,切记!切记!

醛固酮增多症在临床上是非常常见的一类内分泌系统疾病,醛固酮的增多会引起身体出现很多病理的改变,对于这类疾病很多患者表示很陌生,并不是很了解此种疾病对身体带来的危害,今天我们就来为大家解读一下醛固酮增多症具体有什么样的症状表现?
第一,醛固酮增多症可以分为原发性醛固酮增多症以及继发性醛固酮增多症,对于这个类疾病最主要的临床表现,是“高血压和低血钾”的症状,出现高血压和低血钾会引起身体一些不良的反应和症状,比如高血压的患者会出现头痛,头晕,恶心,呕吐,眩晕,脚踩棉花感。低血钾的患者会出现全身乏力,周身麻痹,手足抽搐,突然身体不能移动,突然的身体没有力气,严重者会导致休克甚至死亡等。
第二,肾脏也会出现一些相关的临床症状,其中包括多尿,尤其是夜尿频多伴有口干,口渴,饮水量增加,常常会并发尿路感染,尿蛋白显著增加,也有一部分人群会发生肾功能衰竭,另外,心脏也会出现一些临床表现,其中包括阵发性室上性心动过速,严重者会发生室颤。
第三,当醛固酮增多症的患者出现以上症状不要惊慌与恐惧,首先应该去医院进行相关的检查,其中包括血压的测量、血钾的检测、醛固酮系统的检测以及肾素血管紧张素的检测等进行初步的筛查。很多患者认识不到高血压的发生往往是因为醛固酮增多而导致的,这也是继发性高血压的一种,一旦高血压非常顽固而口服药效果不佳以及出现低血钾的症状,一定要考虑醛固酮增多症。

醛固酮增多症在临床上是一类非常常见的内分泌系统疾病,对于醛固酮增多症的发生会对人体产生很多危害, 具体的危害大致有以下几个方面,今天就来仔细分析一下。
1. 高血压
- 醛固酮增多症会出现高血压这种疾病,高血压的发生是醛固酮增多症最典型的表现之一。
- 长期的血压偏高会导致心脑血管病变的发生,包括脑出血或者脑梗死。
- 高血压时间长了可能对肾脏也会出现损害,严重者会危及生命甚至导致死亡。
2. 低血钾
- 低血钾的发生也是醛固酮增多症最主要的危害之一。
- 低钾血症会诱发心脏病变,离子紊乱,周身麻痹以及其他一些严重的病变。
- 严重的低钾血症会导致死亡。
醛固酮增多症也可能是因为肿瘤而导致的,如果不得到积极及时的治疗,可能也会导致危及生命甚至死亡,对人体有严重的危害。
总结,通过对醛固酮增多症危害的了解,当发现醛固酮增多时,应该明确病因,然后选择对症治疗的方式,其中包括降低血压和补充血钾等,对于原因不明的特发性醛固酮增多症,也应该采取积极对症治疗的方式,螺内酯就是治疗醛固酮增多症较好的一类药物,在临床上应用比较广泛!
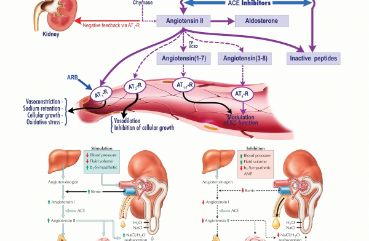
醛固酮增多症作为临床内分泌系统最为常见的一类疾病之一,在临床上会对人体带来很多的危害,发生醛固酮增多症的原因也有很多,如腺瘤引起的或者是增生所引起的,除了手术治疗之外,也可以用口服药进行治疗,今天我们要讲的内容就是醛固酮增多症应该吃什么药?
醛固酮拮抗剂
临床上最常用的就是保钾利尿剂螺内酯,这种药物应用于原发性醛固酮增多症效果比较明显,服用后醛固酮增高的数值可以明显的下降,出现的高血压、低血钾的症状也是会得到明显的改善,在临床上是应用最为广泛的一个用药。
激素类药物
除了醛固酮拮抗剂之外,对于个别严重的醛固酮增多症或者是应用其他药物效果不佳以及效果不敏感的患者,也可以应用激素类药物进行治疗,如甲泼尼松龙、泼尼松、氢化可的松等药物,对于醛固酮增多都是有明显的降低作用并能取得较好的疗效。
手术治疗
对于一些因为肿瘤而引起的醛固酮增多症,往往口服药的治疗效果是不佳的,无论是激素还是醛固酮拮抗剂,都不能起到较好的治疗效果,这时选择手术治疗是最有效的方法,将肿瘤摘除后醛固酮增多的情况会得到缓解,最终使机体高血压、低血钾的情况得到缓解,形成一个良性的循环,辅助可以口服一些中药来进行治疗,如选择莪术,醋三棱,五灵脂等药物能够消除肿瘤从而降低醛固酮。

醛固酮增多症在临床上是内分泌系统常见的一种疾病,随着社会的进步,饮食结构的改变以及人们生活水平的提高和生活,学习、工作、压力的增大导致亚健康人群越来越多,而醛固酮增多症的患者患病率也在逐年的上升,很多患者对于醛固酮增多症这种疾病很不了解,这种疾病药物治疗有效吗?可能是广大群众最关心的问题,今天就来为大家讲一讲醛固酮增多症药物治疗是否有效?
第一
醛固酮增多症在临床上会有一些内分泌相关的临床表现,最典型的症状就是高血压伴有低血钾的发生以及较为严重的患者会出现手足抽搐,周期性麻痹以及心力衰竭等情况的发生,这时应用药物对症治疗是非常有效的,往往选择降低血压的药物配合升高血钾的药物同时应用,对于心脏系统其他的症状以及周期性麻痹,可选择改善心脏供血以及改善循环循环的一些药物, 都是有较好的治疗效果。
第二
醛固酮增多症在临床上最常用的一种药物就是醛固酮拮抗剂的应用,这种药物能够有效的降低血压和保住血钾,也是常用的保钾利尿剂,称之为安体舒通(螺内酯),在临床上口服进行治疗醛固酮增多症效果较为明显。
第三
对于较为严重的醛固酮增多症,口服药物治疗无效的患者,还是应该尽早的选择手术的方式进行治疗,比如切除病变的组织以及切除肿瘤病变的一些相关组织从而起到降低醛固酮水平的作用,使机体各项功能恢复到正常。

骨骼健康类目地图

一、增强骨质(钙)
分类 |
内容 |
年龄 |

 |
症状 |
|
如何挑选 |
钙含量+有复合成分+易吸收(钙源+剂型)

|
注意事项 |
|
使用效果 |
|
热门品牌 |
简介 |
钙尔奇 |
钙最大品牌,知名度高,产品线完整且专业,各年龄段的儿童、青少年、成人、中老年、孕妇都有针对性细分产品。性价比较高,爆款是针对中老年的金钙尔奇;成人通用的液体钙(钙+D)、铂金钙(钙+D+K);本年度新品是针对儿童的火箭钙(饮剂),客单价高 |
swisse |
澳洲进口,偏高端,主打偏年轻的人群,小颗粒易吞服的柠檬酸钙(娘娘钙) |
汤臣倍健 |
国产,知名度高,产品性价比高,主做18+成人通用和中老年线。 |
益节 |
专业氨糖品牌,主打红瓶氨糖钙,针对中老年群体 |
同仁堂 |
国产,性价比高。 |
哈药 |
盖中盖,国产,产品线完整,性价比高。 |
 |
|
人群 |
分类 |
举例 |
儿童钙 |
性价比赛道 |
仁和 钙铁锌咀嚼片 同仁堂 钙铁锌口服液 小葵花 钙铁锌口服液 哈药 葡萄糖酸钙口服液 |
高端赛道 |
inne 竹节钙 星鲨 海藻钙 钙尔奇 儿童液体钙火箭钙(年度新品) 佰澳朗德 牛乳钙 |
|
成人通用 |
性价比赛道 |
九芝堂 液体钙胶囊(碳酸钙) 哈药 盖中盖钙D片(碳酸钙) 汤臣倍健 液体钙DK胶囊(碳酸钙) 汤臣倍健 钙DK片(柠檬酸钙) 健力多 钙维D片(碳酸钙) |
高端赛道 |
乐力 氨基酸螯合钙 佰澳朗德 牛乳钙(羟基磷酸钙) 钙尔奇 经典成人通用液体钙(柠檬酸钙、D) 钙尔奇 铂金液体钙(柠檬酸钙、D、K) swisse 娘娘钙(柠檬酸钙) swisse 钙DK(柠檬酸钙) 旭福 钙镁(碳酸钙) |
|
中老年 |
|
金钙尔 奇中老年钙 汤臣倍健 胶原蛋白软骨素钙片 益节 氨糖钙片 红瓶 |
二、 关节养护
分类 |
内容 |
氨糖是什么 |
氨糖的全称D-氨基葡萄糖,属单糖成分,可从蟹虾壳中萃取,是形成软骨细胞的重要营养素之一,也是软骨基质和关节液的基本成分。工业提取的氨糖分为D-氨基葡萄糖盐酸盐、D-氨基葡萄糖硫酸盐、高纯硫酸氨糖三种,广泛用于骨关节疾病的预防和治疗。 |
氨糖有什么作用 |
|
适用人群 |
|
适用症状 |
适用于治疗和预防全身所有部位的骨关节炎,包括膝关节、肩关节、髋关节、手腕关缓解和消除骨关节炎的疼痛、肿胀等症状,改善关节活动功能。 |
如何挑选 |
 |
使用上的注意事项 |
|
使用效果 |
|
推荐品牌与sku
品牌 |
简介 |
益节 Movefree |
美国进口,氨糖最大品牌,产品线完整丰富,产品好。含缓痛成分。 |
健力多(汤臣倍健) |
国产品牌,汤臣倍健旗下主做氨糖的子品牌,主推含钙氨糖,针对中老年人群。不含缓痛成分 |
澳佳宝 Blackmores |
澳洲进口,产品线较完整。偏高端,高端线含缓痛成分。 |
同仁堂 |
国产品牌,客单价低,高性价比。不含缓痛成分。 |
 |
|
三、成长发育
成长发育类产品主要是以 氨基丁酸 或 赖氨酸 为主要成分的产品,此两种成分都属于氨基酸,都具有促进儿童身高成长的功效,因此归于成长发育类目。
分类 |
内容 |
什么是氨基丁酸 什么是赖氨酸 |
氨基丁酸: 氨基丁酸在临床上通常指γ-氨基丁酸,是一种天然存在的非蛋白质功能性氨基酸,是哺乳动物中枢神经系统中重要的抑制性神经传达物质,口服GABA在促进儿童身高成长、补充大脑营养、镇定抗焦虑、改善睡眠、调节血压等方面有良好的效果。 赖氨酸 :赖氨酸是人类和哺乳动物的必需氨基酸之一,参与体内骨骼肌、酶、血清蛋白、多肽激素等多种蛋白质的合成,机体不能自身合成,必须从食物中补充。由于谷物食品中的赖氨酸含量甚低,且在加工过程中易被破坏而缺乏,故称为第一限制性氨基酸( 食品蛋白质中,按照人体的需要及其比例关系相对不足的氨基酸称为限制性氨基酸,缺乏会对特定的蛋白质合成目标造成影响 )。赖氨酸在促进人体生长发育、增强机体免疫力、抗病毒、促进脂肪氧化、缓解焦虑情绪等方面都具有积极的营养学意义。 |
氨基丁酸、赖氨酸有什么用 |
氨基丁酸 :对于 儿童 ,复方γ-氨基丁酸通过 促进垂体增加分泌生长激素, 对于垂体功能异常、生长激素分泌异常导致矮小或偏矮小的 儿童长高 具有一定效果。此外,γ-氨基丁酸有利于促进脑细胞发育。 赖氨酸: 赖氨酸参与蛋白质的合成与代谢,与钙、铁等矿物质元素螯合形成可溶性的小分子单体,促进这些矿物质元素的吸收,从而促进骨骼生长。 |
适用年龄 |
4~17岁儿童、青少年 |
适用症状 |
身高发育缓慢、学习注意力不集中、情绪波动大、挑食偏食、不爱运动、体质弱免疫力不足 |
如何挑选 |
核心成分含量高+复配成分多+好吸收(粉剂/饮剂) 核心成分含量: 氨基丁酸/赖氨酸含量 助身高: 甘氨酸、谷氨酰胺、CBP(初乳碱性蛋白)、水解蛋黄粉、乳矿物盐、钙铁锌、乳清蛋白 助消化: 酸枣仁茯苓、氧化镁、CPP(酪蛋白磷酸肽) 助睡眠: 茶叶茶氨酸、GABA 助脑力: 藻油DHA、牛磺酸 护眼: 叶黄素 助免疫: 维生素矿物质 |
使用上的注意事项 |
饮食搭配: 建议多食牛奶、鸡蛋、水果、蔬菜、鱼肉蛋奶制品 使用频次: 不同剂型、不同规格的用法用量可能存在差异,请阅读具体药物说明书使用。 使用禁忌: 不建议超量服用。儿童的肝肾功能还没有完全发育成熟,过量服用会加重肝肾负担。氨基丁酸每日服用量不要超过500mg。 |
使用效果 |
需要使用多长时间/多长时间可以见效: 不同的产品成分含量、主打功效不同,建议根据产品推荐的服用周期服用 氨基丁酸服用后没有明显效果的原因:
|
品牌 |
简介 |
EZZ |
澳洲,赖氨酸成长丸,主打长高+补脑+增强免疫,产品复合谷氨酰胺、甘氨酸、钙镁锌及多种维矿,以及牛磺酸 |
Organic Garden 奥己 |
新西兰,高含量赖氨酸(610mg),主打长高,长高功效的产品成分较好,产品复合谷氨酰胺、甘氨酸、CBP、钙镁锌 |
优普蓓 |
氨基丁酸,主打长高+体质,高含量氨基丁酸,复合乳清蛋白、牛磺酸、藻油、叶黄素、胆碱及多种维矿 |
安美奇 |
氨基丁酸+赖氨酸,主打高纯度氨基丁酸,复合藻油DHA叶黄素 |
QLANE |
赖氨酸,主打身高、消化、睡眠、脑力、护眼、免疫 六效合一,产品力较好,天猫热卖 |
金蓓高 |
氨基丁酸 长高+助眠,复合酸枣仁、胶原蛋白肽,钙铁锌等 |
四、尿酸调节
分类 |
内容 |
适用年龄/人群 |
有降尿酸需求的患者均可服用; 饮食油腻、大鱼大肉、喝酒应酬、海鲜、火锅等高嘌呤食物爱好者 |
适用症状 |
尿酸高、高尿酸败血症、痛风患者,担心降酸药物副作用,购买降酸保健品。 |
如何挑选 |
核心成分含量: 芹菜籽提取物/鹅肌肽含量 其他复配: 酸樱桃提取物、杜松子提取物、姜黄提取物、益生菌、百里酚、抗坏血酸、类黄酮、钾质、玉米须、枸杞提取物 |
使用上的注意事项 |
饮食搭配:建议少食高嘌呤食品、高油高盐、以及海鲜产品,少饮酒 |
使用效果 |
建议购买多瓶装,按疗程服用 尿酸水平通常同个人体质、代谢、饮食习惯、生活习惯有关,建议在服用本品的同时,
|
展开更多


























