
急性感染性心内膜炎的危害:
急性感染性心内膜炎被认为“致命的感染性疾病综合征”之一,属于急危重病。起病急,病程短,病情严重,有全身中毒症状,治疗不及时患者多在数日或数周内死亡。
急性感染性心内膜炎患者的预后:
预后取决于治疗早晚。如不积极治疗,多在 1~2 个月内死亡。
目前由于抗生素广泛应用,治疗 4~6 周后体温和血沉恢复正常;自觉症状改善和消失;尿常规转阴可治愈。
急性感染性心内膜炎的预防:
- 对于人工瓣膜、老年退行性变、先天性心脏病等高发人群,加强感染的预防。
- 积极治疗身体部位发生的感染,如化脓性骨髓炎、痈、产褥热等。
- 医护人员规范无菌原则,避免医源性有创检治导致的感染。
- 戒毒,避免非法静脉使用药物。
- 加强营养及锻炼,增强自身免疫力。

急性感染性心内膜炎应与金黄色葡萄球菌、淋球菌、肺炎球菌和革兰氏阴性杆菌败血症鉴别。
败血症可引起寒战、发热、呼吸急促、心动过速、皮疹、瘀点、出血、淋巴结肿大、肝脾肿大和白细胞数增高等临床表现。常见的原发病灶为毛囊炎、痈或脓肿、压疮,呼吸道、泌尿道、胆道、消化道、生殖系统感染,以及开放性创伤感染等,胸超声心动图和经食管超声心动图均未检出心脏内膜赘生物可以鉴别。
治疗
急性感染性心内膜炎的治疗主要为药物治疗及手术治疗。
药物治疗
抗生素治疗的原则:高血药浓度;静脉给药;长疗程;首选杀菌抗生素;联合用药;早期治疗。
已知致病微生物的治疗,以血培养和药敏结果指导选用抗生素。
如结果未报或不能确定致病菌时可行经验给药,经静脉给予青霉素,并与庆大霉素合用。如疗效欠佳宜改用其他抗生素,如苯唑西林、羟氨苄西林、哌拉西林等,静脉滴注。
手术治疗
对于抗生素治疗预期疗效不佳的高危患者,应早期手术干预。切除感染物、引流脓肿和修复受损组织,避免心衰进行性恶化和不可逆性结构破坏,预防栓塞事件。

常因化脓性细菌侵入心内膜引起,多由毒力较强的病原体感染所致。高发人群为风湿性心脏病患者、先天性心脏病患者、其他如心肌病、肺源性心脏病、甲亢性心脏病以及二尖瓣脱垂症等患者。
症状
起病突然,伴寒战、高热。可有心力衰竭表现:出现严重呼吸困难、端坐呼吸,烦躁不安,呼吸频率达 30~40 次/分,频繁咳嗽,严重时咳白色泡沫状痰或粉红色泡沫痰,患者有恐惧和濒死感。
手指或足趾末端的掌面出现 Osler 小结,呈紫或红色,稍高于皮面,直径小至 1~2mm,大者可达 5~15mm。
大小鱼际或足底可有压痛,常持续 4~5 天才消退。
出现在手掌和足底的直径 1~4mm 无痛性出血性或红斑。
少数患者可出现脾大。
检查
确诊急性感染性心内膜炎需要进行血培养和超声心动图。
血培养
2 次不同血培养阳性,出现典型的致急性感染性心内膜炎病原微生物。
超声心动图
经胸超声心动图和经食管超声心动图两种,有助于检出脓肿和准确测量赘生物的大小,对于感染性心内膜炎的诊断、处理以及随访均有重大价值。
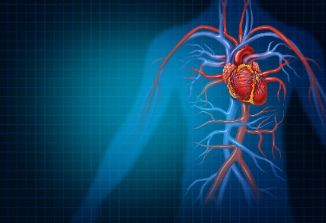
急性感染性心内膜炎为心脏内膜表面的微生物感染,主要是由于致病力强的化脓菌(如金黄色葡萄球菌引起、少数由溶血性链球菌和肺炎球菌和淋球菌等)引起,循血行途径直接感染心脏瓣膜、心室壁内膜或邻近大动脉内膜,伴赘生物形成。
据我国资料显示,感染性心内膜炎患者中半数以上有风湿性心脏病,8%~15%有先天性心脏病,其他如心肌病、肺源性心脏病、甲亢性心脏病以及二尖瓣脱垂症等占 10%,无器质性心脏病者发生感染性心内膜炎近几年呈明显增加趋势,约占 10%。
感染性心内膜炎的发病率相对较低,研究表明年发病率为 1.7/10 万~6.2/10 万,亚洲人发病率高些,约为 7.6/10 万;病死率一直稳定在 16%~25%。
感染性心内膜炎的主要症状有①发热,最常见,可为驰张热低热,一般小于 39℃午后和晚上高。②心脏杂音见于 90%患者,可由基础心脏病和(或)心内膜炎导致瓣膜损害所致。③周围体征:近年已不多见,出现皮肤瘀点,Osler 小结呈紫或红色,稍高于皮面,直径小至 1~2mm,大者可达 5~15mm,多发生于手指或足趾末端的掌面,大小鱼际或足底可有压痛,常持续 4~5 天才消退。Janeway 斑为出现在手掌和足底的直径 1~4mm 无痛性出血性或红斑性损害。④部分患者可以出现脾肿大、贫血。⑤动脉栓塞:可发生在机体的任何部位,心、脑、肾、四肢临床常见。并发症:心力衰竭、心肌脓肿、急性心肌梗死、心肌炎、化脓性心包炎。
治疗早期应用抗生素,治疗的原则:高血药浓度;静脉给药;长疗程;首选杀菌抗生素;联合用药;早期治疗。必要时手术治疗,切除感染物、引流脓肿和修复受损组织。起病急,病程短,病情严重,有全身中毒症状,治疗不及时患者多在数日或数周内死亡。

甲硝唑,是一种抗生素和抗原虫剂。主要用于治疗或预防厌氧菌引起的系统或局部感染,如腹腔、消化道、女性生殖系、下呼吸道、皮肤及软组织、骨和关节等部位的厌氧菌感染,对败血症、心内膜炎、脑膜感染以及使用抗生素引起的结肠炎也有效。治疗破伤风常与破伤风抗毒素(TAT)联用。还可用于口腔厌氧菌感染。
2020年1月,甲硝唑入选第二批国家药品集中采购名单。近日,该药被发现有一些新的临床作用。
01口腔疾病
用法用量:(1)0.2g/次,3次/d,连用7d,若合并红霉素,螺旋霉素等效果会更好;(2)0.2/次,2次/d,口服,可治疗口腔溃疡,3-5d,可减轻病痛,促进溃疡愈合,复发再用仍有效。
02消化性溃疡
甲硝唑可杀灭幽门弯曲菌,并可抑制胃酸分泌,促进消化性溃疡溃疡愈合。
用法用量:0.2 g/次,日服 4次,6周为1疗程。
03慢性胃十二指肠炎
甲硝唑合用甲氰咪胍或生胃酮,对此病疗效甚佳。
用法用量:0.2g/次,3次/d,饭后服,连用 4-6周。
04内痔、便血
甲硝唑可杀灭肠道内厌氧菌,改善大便性状,促进凝血。
用法用量:0.4g/次 (儿童酌减 ),3次/d,口服,经3-5d便血可止。
05酒渣鼻、痔疮、疥疮、毛囊虫病
① 酒渣鼻
用法用量:0.2g,2次/d,6周后症状明显改善。
② 痔疮
用法用量:甲硝唑0.6g/d,红霉素 0.8g/d,口服,连续3周,并配合20%甲硝唑霜剂外搽,3次/d,疗效较好。
③ 疥疮
用法用量:甲硝唑每日0.6g,分3次日服,连服7d为1疗程,连服1-2疗程,一般3-4d后瘙痒明显减轻。
④ 毛囊虫病
用法用量:甲硝唑 0.2 g/次,2-3次/d,疗程 1-3周,同时配合霜剂外搽,1-2周治愈或好转。
06破 伤风
甲硝唑能杀灭破伤风杆菌,减少或杜绝外毒素的产生。
用法用量:成人每日1.6-2.6g,儿童 0.05 (kg·d),分3-4次服用。(但对已产生的外毒素及其引起的症状和并发症的治疗仍有赖于TAT,抗痉、清洗伤口等综合疗法。)
07银屑病
甲硝唑对银屑病,尤其是持久不愈的静止期银屑病有较好疗效。
用法用量:0.2g/次,3次/d,口服10d为1疗程,停3d后再行第2疗程,连续3个疗程。
08盆腔感染
用法用量:0.25-0.75g/次,3次/d,甲硝唑合并其他抗生素,治愈率达85%以上。
09腹腔感染
甲硝唑可用于厌氧菌引起的脓血症、败血症、脓毒性关节炎、骨髓炎和气性坏疽等。
10妇 科手术
厌氧菌是引起女性生殖器疾病的主要致病菌,术前给予甲硝唑可杀除厌氧菌。
用法用量:术前24h或48h给予甲硝唑,首量2g,以后0.2g,每日三次,连用 7-10d。
11局限性肠炎
用法用量:0.6-1.8g/d,一般在用药后1-4周内见效,以后剂量减为0.4-0.6g/d,疗程4-6个月 。
12阑尾、结肠手术
阑尾、结肠手术前后使用甲硝唑起到抑制肠内厌氧菌及需氧菌的作用,从而减少术后并发症的发生。
用法用量:3次/d,1g/次,12岁以下儿童0.5g,连用7d。
13肺脓肿、胸膜感染、心内膜炎
可用于治疗由脆弱杆菌引起的心内膜炎。
用法用量:0.25-0.75g/次,3次/d,疗程8-10d。
14脑脓肿、胸膜炎
脑脓肿经手术引流后,于脓腔注入抗生素并加服甲硝唑。
用法用量:0.4-0.6g,每8h一次 ,以抗厌氧菌。同时,给予青霉素或氨苄青霉素,每6h一次,庆大霉素每8h一次,以抗需氧菌。
15急性出血性坏死性小肠炎
一经确诊,主张早期应用甲硝唑。
用法用量:0.05g/kg·d,分3次口服,连用7d。同时应用氯霉素或庆大霉素静脉滴注,以控制伴发的败血症。
概念
链球菌和葡萄球菌是引感染性心内膜主要病原微生物。急性者主要由金黄色葡萄球菌引起,少数由肺炎球菌、淋球菌、 A 族链球菌和流感嗜血杆菌等所致。亚急性者,草绿色链球菌最常见,其次为 D 族链球菌(牛链球菌和肠球菌)、表皮葡萄球菌,其他细菌较少见。真菌、立克次体和衣原体为自体瓣膜心内膜炎的少见致病微生物。
并发症
(一)心脏
1、心力衰竭为最常见的并发症,主要由瓣膜关闭不全所致,主动脉瓣受损者最常发生(75%),其次为二尖瓣(50%)和三尖瓣(19%);瓣膜穿孔或腱索断裂导致急性瓣膜关闭不全时可诱发急性左心衰竭。
2、心肌脓肿常见于急性病人,可发生于心脏任何部位,以瓣周组织特别是在主动脉瓣环多见,可致房室和室内传导阻滞,心肌脓肿偶可穿破导致化脓性心包炎。
3、急性心肌梗死大多由冠状动脉细菌栓塞引起,以主动脉瓣感染时多见,少见原因为冠状动脉细菌性动脉瘤。有时细菌栓塞造成的心肌梗死植入冠状动脉支架也可导致支架术后的感染。
4、化脓性心包炎不多见,主要发生于急性病人。
5、心肌炎

① 除夕纳入法定节假日 ② 5月2日纳入法定节假日 全年放假总数由11天增加至13天

小弟是指阴茎,阴茎肿了像游泳圈如果出现了异常表现,一般是多种原因所造成的,要及时详细的了解。

儿童椎管内神经鞘瘤相对成人较为少见,但也有其特点,以下为你详细阐述:
一、发病特点 发病率:相较于成人,儿童椎管内神经鞘瘤在儿童椎管内肿瘤中所占比例相对不高,但仍是需要关注的一类疾病。 年龄分布:可发生于各年龄段的儿童,不过不同年龄段的发病情况可能存在差异,总体来说没有明显的集中发病年龄段特点像某些特定儿童肿瘤那样。
二、临床表现 疼痛:同样是较为常见的症状,比如会诉说背部、颈部、腰部或肢体等部位的疼痛,由于儿童表达能力有限,可能描述不太准确,常表现为哭闹不安、不愿活动身体相应部位等,而且疼痛在夜间或活动后可能加重。 运动发育异常:与成人更多表现为既有运动功能受影响不同,儿童可能出现运动发育迟缓的情况。比如原本该到会爬、会走的阶段,却明显落后于同龄人,或者已经掌握的运动技能如行走,出现步态不稳、容易摔倒等情况,这是因为肿瘤压迫神经影响了正常的运动神经支配和发育。 脊柱畸形:部分儿童椎管内神经鞘瘤可能导致脊柱畸形,如脊柱侧弯等。这是由于肿瘤在椎管内生长,破坏了脊柱正常的力线平衡以及影响了周围肌肉的正常功能等因素共同作用的结果。 大小便功能障碍:若肿瘤位置影响到马尾神经等相关神经支配区域,儿童也可能出现大小便控制不佳的情况,比如尿床次数增多且难以通过常规训练改善、大便失禁等,不过在儿童中有时容易被误认为是正常的如厕训练未完成等情况而被忽视。
三、诊断难点与方法 诊断难点: 症状不典型:儿童往往不能准确清晰地表述自身症状,这使得依靠症状来判断疾病存在困难,容易与其他一些儿童常见疾病如生长痛、缺钙等混淆。 配合度低:在进行一些检查如影像学检查时,儿童可能因害怕、不理解而不能很好地配合,影响检查的顺利进行和结果的准确性。 诊断方法: 详细询问病史:医生需要向家长详细询问儿童的生长发育情况、症状出现的时间及变化过程、有无外伤史等,尽可能全面了解病情线索。 体格检查:仔细检查儿童的脊柱形态、肢体的感觉和运动功能、反射情况等,虽然儿童可能不太配合,但也要尽量准确判断是否存在神经系统异常。 影像学检查: X 线检查:可初步观察脊柱的形态,看是否存在脊柱侧弯等畸形情况,但对于肿瘤本身的显示并不理想。 CT 检查:能较好地显示椎管的骨性结构以及肿瘤对骨性结构的影响,但对于软组织的分辨能力相对较弱。 MRI 检查:是诊断儿童椎管内神经鞘瘤最重要的检查手段,它可以清晰地显示肿瘤的位置、大小、形态以及与周围神经、脊髓等组织的关系,为后续的治疗方案制定提供关键依据。 实验室检查:一般会进行血常规、血生化等常规检查,主要是为了排除其他可能引起类似症状的全身性疾病,如感染、代谢性疾病等。
四、治疗及预后 治疗: 手术治疗:手术切除是儿童椎管内神经鞘瘤的主要治疗方法。一旦确诊,在条件允许的情况下,尽可能早地进行手术。手术的目的是尽可能完整地切除肿瘤,解除肿瘤对神经组织的压迫,恢复神经功能。不过由于儿童身体仍在发育阶段,手术的难度和风险相对成人可能会更高一些,比如需要更加精细地操作以避免损伤脊髓和周围神经,同时要考虑到手术后脊柱的稳定性等问题。 辅助治疗:根据肿瘤的具体情况,如是否为恶性、切除是否完整等,可能会考虑辅助放疗或化疗等。但在儿童中,放疗和化疗的应用相对更加谨慎,因为它们可能会对儿童正在发育的身体尤其是神经系统造成潜在的伤害。 预后:总体来说,如果能早期发现并成功进行手术切除,且没有出现严重的神经损伤并发症,儿童的预后相对较好,可以恢复正常的生长发育和神经功能。但如果肿瘤发现较晚,已经造成了严重的神经损伤,或者手术过程中出现了意外的神经损伤等情况,可能会影响儿童日后的运动、感觉、大小便控制等功能,甚至可能导致残疾。 儿童椎管内神经鞘瘤需要引起家长和医生的高度重视,以便能早期发现、准确诊断和及时治疗,保障儿童的健康成长。

血小板过高要做骨髓穿刺检查吗?
展开更多















