
亲爱的京东健康全体员工、医药界同仁们:
今年4月以来,国家医疗保障局开展了医保药品耗材追溯码信息采集试点工作,有效遏制了医保药品“倒卖”“串换”等违规行为,维护了人民群众用药安全,推动了医药行业健康发展。我国目前药品种类繁多,以零售药店销售情况为例,近一个月全国所有零售药店实际销售药品种类多达21.33万种。采集药品耗材追溯码能够有效防范假药、回流药,显著提升医院、药店发药的准确性,大大促进用药安全。
今年年底,医保药品耗材追溯码扫码支付工作将在全国范围内开展。在此,我们向所有京东健康员工、合作伙伴以及医药界同仁发出倡议:
一、进一步提高认识,深刻理解药品追溯码医保监管应用工作的重要性和紧迫性,贯彻落实国家医疗保障局、国家药品监督管理局相关规定,积极响应推进药品追溯码的全链条覆盖;
二、切实履行企业主体责任,确保每盒药品在销售时通过扫描药品追溯码,数据直接上传至医保信息平台,使每一盒药品都拥有唯一的“身份证”,确保药品可追溯;
三、我们要做到对药品追溯码“应扫尽扫”,探索京东平台内医保药品追溯体系建设,实现“一物一码、物码同溯”的药品全过程信息化追溯链条。
我们承诺,京东健康将始终坚持“值得托付的、以用户健康为中心的价值创造”经营理念,在医保品种支付时若发现重码等异常情况,将立即报告医保、药监部门,并拒绝追溯码异常药品流出。
让我们携手共建、形成合力,积极推进药品追溯码的全面应用,为实现药品“来源可查、去向可追、责任可究”, 以及医保监管工作的常态化强有力开展,提供坚实的数据支撑,共同落实药品追溯码的全链条覆盖。让我们以实际行动践行企业社会责任,一起为公众安全用药保驾护航,一起为国家医保基金安全贡献力量,坚定做健康规范的医药市场秩序的践行者、维护者、推广者和受益者!
北京京东健康有限公司
2024年11月16日
当地时间11月13日,美国食品药品监督管理局(FDA)加速批准了基因疗法KEBILIDI用于治疗AADC缺陷。这是美国有史以来第一个批准直接作用于大脑的基因疗法。AADC缺乏症是一种罕见的遗传疾病,这个病挺严重,还会缩短患者寿命。近年来,大家关注到我们大脑中含有多巴胺,多巴胺是一种对运动功能极其重要的物质,这种病会导致我们脑中无法合成多巴胺。
这种疗法是一种基因替代疗法,是通过外科手术的方式直接把药物注射到大脑。临床试验结果显示,在进行基因治疗后的12个月内,患者运动和认知功能就有了快速改善,并且这种改善效果的持续时间可以达到5年。
正电子发射断层扫描和神经递质分析也证实了患者体内多巴胺的产生增加。改善源头后,患者的各种症状(比如情绪、出汗、体温和眼动危象等方面)得到改善,患者的生活质量也提高了。回到这个神奇的基因疗法,KEBILIDI是一种基于重组腺相关病毒血清型2(rAAV2)的基因疗法,里面包含了人的功能基因。
注入大脑后,这种功能基因可以增加AADC酶的含量,从而恢复多巴胺的产生,以此来纠正潜在的遗传缺陷。但还需要注意的是,KEBILIDI禁用于通过神经影像学评估还没有达到颅骨成熟度的患者。
参考来源:
1.PTC Therapeutics Announces FDA Approval of AADC Deficiency Gene Therapy.
2.Tai CH, Lee NC, Chien YH, Byrne BJ, Muramatsu SI, Tseng SH, Hwu WL. Long-term efficacy and safety of eladocagene exuparvovec in patients with AADC deficiency. Mol Ther. 2022 Feb 2;30(2):509-518. doi: 10.1016/j.ymthe.2021.11.005. Epub 2021 Nov 8. PMID: 34763085; PMCID: PMC8822132.
当地时间11月13日,两款心电图相关的设备被美国食品药品监督管理局(FDA)批准,一款是可佩戴的贴片,可连续14天来监测我们的心电图,当发生心律失常的时便于直接通知医生。
另一款是心电图监护仪,也能直接佩戴在胸部,能及时识别心律失常的具体类型[1-2]。这两款设备有助于心血管疾病的早期筛查。
未来心电图监护仪还将引入人工智能算法,分析心电图以更早诊断不同类型的心脏病。这台心电图监护仪还可以生成24小时连续心电图,可以在锻炼的时候使用,还能检测心率等数据。而可佩戴的贴片由有7个心电图导联,在检测心律失常方面准确性高。
1.什么是心律失常?
心律失常是常见的心血管疾病,其中室性心律失常最为常见,包括室性早搏(室早)、室性心动过速(室速)、心室扑动(室扑)和心室颤动。有时室性心律失常的发生毫无征兆,这两个设备的获批有助于更早发现;有时会出现心悸或黑矇,甚至发生心脏性猝死。
据相关数据显示,我国大陆的年猝死人数可达54.4万[3]。且在全球范围内,心血管疾病盯上了年轻人,是导致过早死亡的主要原因之一。因此我们每个人都需要关注心律失常等疾病,保护好你的“小心脏”。
2.心律失常检查包括哪些?

近期,徐汇区市场监管局联合10家医疗机构在细胞和基因治疗药品创新与临床发展会上联合发布《医疗机构使用细胞治疗药品质量管理指南》,为CAR-T创新药品的使用提供了规范化的指导。

该《指南》首次提出“将CAR-T药品使用质量管理纳入统一的医疗机构药品管理体系,指导医疗机构组建多学科诊疗团队,由临床使用细胞治疗药品的科室负责人作为细胞治疗团队负责人 对细胞治疗项目的各环节进行监督,院内其他部门明确职责,协同配合参与,从而保障患者使用药品的质量安全和可追溯 。”
关于细胞治疗,你也许有很多问题,我们整理了5个常见问题,一起了解。
1.什么是CAR-T药品?
CAR-T药品也称细胞疗法,是一种用自身免疫系统细胞的癌症治疗方法。可以从我们自身或者其他人的外周血中收集T细胞,然后在体外进行改造以表达嵌合抗原受体(CAR)。改造后,经过体外扩增,再回输回体内,这些这些CAR-T细胞特异性识别靶抗原并迅速增殖以在体内发挥抗肿瘤作用。
CAR-T疗法会影响我们的免疫系统,可能出出现不良反应。如细胞因子释放综合征(CRS)。当CAR-T细胞开始攻击癌细胞并触发体内的免疫反应时,就会发生这种情况。对于某些患者来说,CRS可能感觉像是流感症状,也可能会像低血压,也可能出现高烧和呼吸困难等。
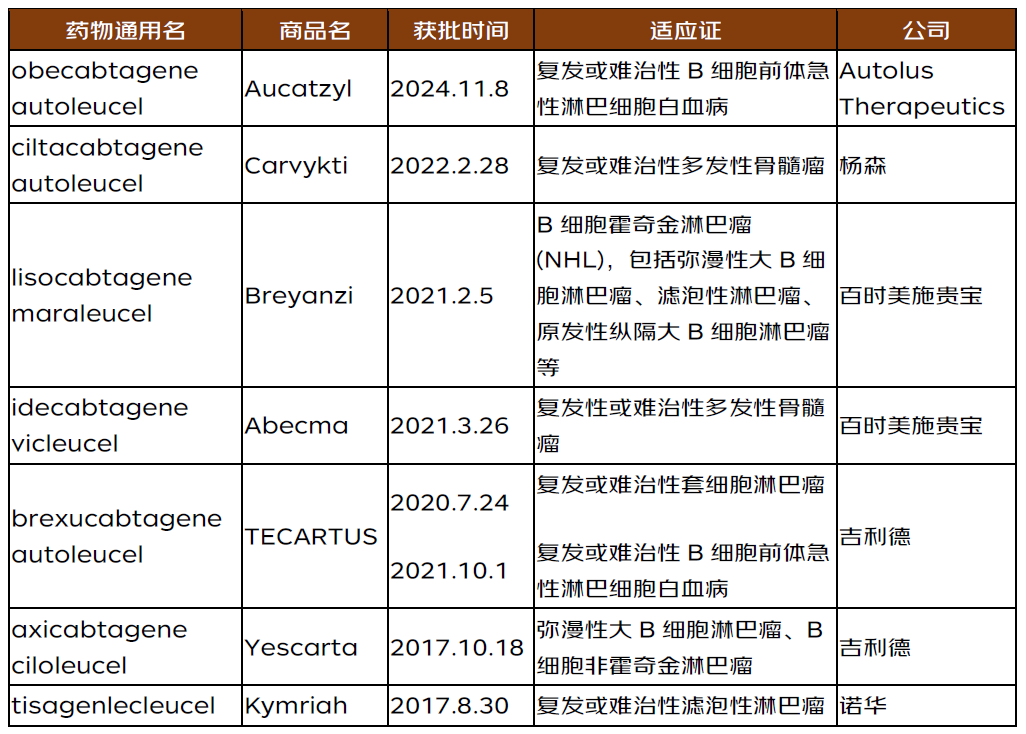
2.FDA批准了哪些CAR-T药?
目前FDA批准的CAR-T药包括以下7种,大多应用于骨髓瘤、淋巴瘤和白血病。
3.得了癌症再取免疫细胞来得及吗?
很多癌症一发现就是晚期,癌细胞会干扰我们身体自然产生的免疫细胞。因此,许多癌症患者无法获得足够的健康T细胞进行治疗。且随着年龄增长,我们体内免疫细胞的数量和活性都会降低。
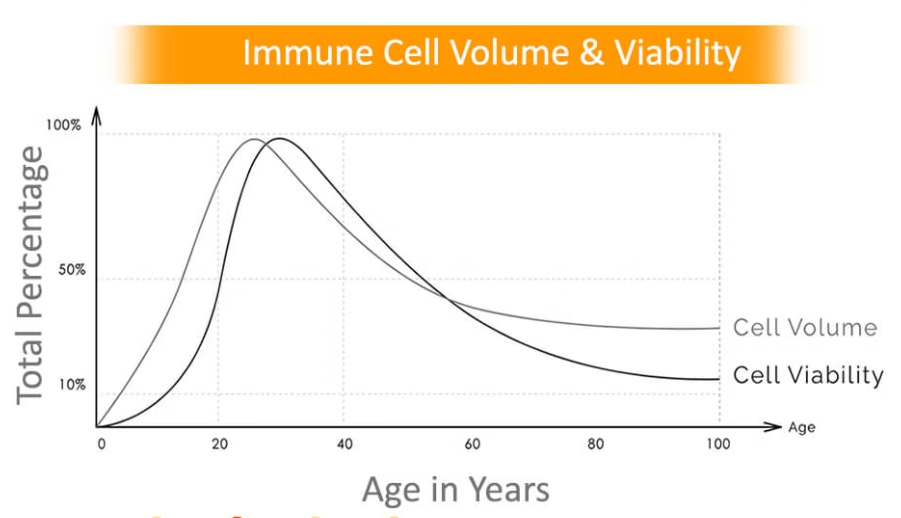
为了应对未来这种情况,可以更早地储存健康的免疫细胞,储存免疫细胞的过程类似于抽血,先会抽150-200ml的血,然后送到细胞库去处理从而分离出包含免疫细胞的外周血单核细胞。分离完成后,再将细胞放在液氮瓶中长期储存,可以保存较长时间直到需要使用,且免疫细胞活力不会发生变化。
4.冻存免疫细胞可以冻存多久?
理论上,可以一直冻存。细胞达到冻存温度(如-196°C),细胞的新陈代谢就会失去活性,当细胞解冻时,再次恢复活性。
5.冻存后的免疫细胞有什么用?我的家人能用我冻存的免疫细胞?
可以恢复免疫力,以及用于前文提到的CAR-T细胞疗法。
但家人并不能使用你冻存的免疫细胞,这是因为不同个体之间会出现移植物排斥反应,因此每个人冻存的免疫细胞最好只用于自己。
参考来源:
1.上海徐汇发布《医疗机构使用细胞治疗药品质量管理指南》.
2.Zhang X, Zhu L, Zhang H, Chen S, Xiao Y. CAR-T Cell Therapy in Hematological Malignancies: Current Opportunities and Challenges. Front Immunol. 2022 Jun 10;13:927153. doi: 10.3389/fimmu.2022.927153. PMID: 35757715; PMCID: PMC9226391.
3.What Is CAR T-Cell Therapy?
4.FDA approves CAR-T cell therapy to treat adults with certain types of large B-cell lymphoma.
5.FDA approves obecabtagene autoleucel for adults with relapsed or refractory B-cell precursor acute lymphoblastic leukemia.
6.FDA approves tisagenlecleucel for relapsed or refractory follicular lymphoma.
7.FDA approves ciltacabtagene autoleucel for relapsed or refractory multiple myeloma.
8.FDA approves lisocabtagene maraleucel for relapsed or refractory large B-cell lymphoma.
9.FDA approves idecabtagene vicleucel for multiple myeloma.
10.FDA approves brexucabtagene autoleucel for relapsed or refractory mantle cell lymphoma.

腹部恶性肿瘤术后数年,颅内肿瘤是转移瘤吗?病理为脑膜瘤。
脑膜瘤的治疗主要包括以下几种方式:
一、手术治疗 全切除手术 这是最理想的治疗方法。如果脑膜瘤位置比较表浅,周围没有重要的神经血管结构,有经验的神经外科医生可以将肿瘤完全切除。例如,大脑凸面脑膜瘤,在这种情况下,手术可以直接将肿瘤从脑组织表面分离并完整摘除,从而达到根治的目的。 手术过程中,医生会使用专业的手术器械,如高速磨钻来磨除肿瘤附着的颅骨部分,再用精细的显微器械将肿瘤与周围的脑组织、硬脑膜等结构分离。术后患者可能需要在重症监护室观察一段时间,以确保生命体征稳定,一般如果恢复顺利,长期预后较好。 次全切除手术 当脑膜瘤位于一些重要的脑功能区,如靠近脑干、视神经等重要结构,或者肿瘤与重要血管粘连紧密时,为了避免损伤这些关键结构导致严重的神经功能障碍,医生可能会选择次全切除。 比如,在海绵窦区的脑膜瘤,这个区域有许多重要的颅神经(如动眼神经、滑车神经等)和颈内动脉分支通过。如果强行完全切除肿瘤,很可能会损伤这些神经和血管,引起眼球运动障碍、失明等严重后果。此时,医生会尽可能地切除大部分肿瘤组织,残留的肿瘤可以通过后续的辅助治疗进行控制。
二、放射治疗 常规放射治疗 对于不能进行手术或者手术切除后有残留的脑膜瘤,放射治疗是一种重要的补充手段。它利用高能射线(如 X 射线、伽马射线)来破坏肿瘤细胞的 DNA,阻止其生长和分裂。 一般来说,放射治疗需要在特定的放疗设备下进行,患者需要躺在治疗床上,保持固定的姿势,以确保射线能够精准地照射到肿瘤部位。整个疗程可能需要数周时间,通常是每周进行 5 次左右的放疗,每次放疗时间根据肿瘤的大小和位置等因素有所不同,一般在几分钟到十几分钟不等。 立体定向放射治疗(SRS)和立体定向放射外科(SRT) 这是一种更精准的放射治疗方法。SRS 主要用于治疗较小的(一般直径小于 3cm)脑膜瘤,它可以将高剂量的射线聚焦在肿瘤靶点上,周围正常组织受到的辐射剂量较低。例如,对于一些位于颅底的小脑膜瘤,SRS 可以在有效控制肿瘤的同时,最大程度地减少对视神经、垂体等周围重要结构的损伤。 SRT 与 SRS 类似,但它的分次剂量相对较低,治疗次数可能会增多,适用于一些位置特殊或者体积稍大的脑膜瘤。
三、药物治疗 化疗药物 目前脑膜瘤的化疗效果相对有限。不过,对于一些复发的、不能手术或者放疗的恶性脑膜瘤,也会尝试使用化疗药物。例如,羟基脲等药物可以在一定程度上抑制肿瘤细胞的 DNA 合成,从而减缓肿瘤的生长速度。但化疗药物往往会有一些副作用,如骨髓抑制、胃肠道反应等,需要密切监测患者的血常规、肝肾功能等指标。 靶向药物 随着医学研究的发展,一些靶向药物也开始应用于脑膜瘤的治疗。比如,血管内皮生长因子(VEGF)抑制剂,因为脑膜瘤的生长和血管生成密切相关,通过抑制 VEGF 可以阻断肿瘤的血液供应,达到抑制肿瘤生长的目的。但这些靶向药物的长期疗效和安全性还在进一步研究中。
脑膜瘤的治疗方案需要综合考虑肿瘤的大小、位置、患者的年龄、身体状况等多种因素,由神经外科医生、放疗科医生和肿瘤科医生等多学科团队共同制定最适合患者的个性化治疗方案。
展开更多
























