
目前临床上可用于缓解和治疗溃疡性直肠炎的中成药有很多,其中较为常见的有复方黄连素片,胃肠安丸等。复方黄连素片是一种处方类药物,有效成分主要有小檗碱、木香、吴茱萸、白芍等,复方黄连素片具有清热燥湿、行气止痛、止痢止泻的药物功效,一般可用于大肠湿热,赤白下痢,里急后重或暴注下泻,肛门灼热;肠炎,痢疾见上述证候者等的治疗。胃肠安丸由木香、沉香、檀香、麝香等成分组成,具有芳香化浊、理气止痛、健胃导滞的功效,用于湿浊中阻、食滞不化所致的腹泻、纳差、恶心、呕吐、腹胀、腹痛;消化不良、肠炎;痢疾见上述证候者的治疗。
以上药物虽然都具有较好的疾病治疗效果,但是为保证自身用药安全,服药前先务必咨询专业医生,以免因药不对症,造成其他不良后果。

日本首相安倍晋三的健康一直受到大众关注,今日时间下午 4 点,安倍召开了记者会说明健康状况。他表示,今年6月体检时,发现溃疡性大肠炎复发,身体状况无法负荷工作,因此宣布辞去首相。

要知道,溃疡性直肠炎属于非特异性发炎性肠炎的一种,男女比为1.6:1,我国的发生率虽低于欧美,但是最近十年每年发生率明显增加,根据统计,我国约每十万人口中有17人患病,好发在20至40岁年轻人。
溃疡性直肠炎最明显的症状,是大便习惯改变,如排便次数变多、带血、腹泻、大便解不干净等;另外,溃疡性直肠炎的症状还有排便时带白色黄色分泌物、时好时坏、腹胀偶有腹痛、食欲不振、长期下来体重减轻。
因为这些症状与痔疮、克隆氏症、伪膜性大肠炎等疾病症状相似,有时需几次追踪诊断,才能加以鉴别。“除了患者病史及粪便检查外,会透过直肠大肠镜检查有无黏膜发炎及出血反应,以及病理切片显示是否为非特异性发炎反应来诊断”。
溃疡性直肠炎轻则吃药控制,重则要做人工肛门
溃疡性直肠炎好发的原因并不特定,相关研究指出可能是环境、免疫机能、肠胃菌落及遗传等因素交互作用的结果,致病机转不明确。加上饮食西化,油炸重口味食物,与熬夜生活习惯不佳等,肠道的问题容易随之而来。

溃疡性直肠炎以药物治疗为主,传统上是用口服或塞剂阿肠克药锭及类固醇控制;如果内科药物治疗效果不佳,疾病从直肠连续性往上,延伸进入乙状结肠降结肠,再蔓延至横结肠,或出现并发症、癌症病变,就属于重症,需要以外科手术治疗,开刀切除大部分大肠,甚至做肠造口,也就是俗称的人工肛门。
生物制剂提升生活品质,患者清淡饮食避免复发
近年来,拜生物技术的发展,可以使用生物制剂治疗,中度重度患者可以用健保给付,每4周施打一次控制病情,减少肠道出血、腹痛、发烧,也减缓住院次数,提升生活品质。 统计显示,使用生物制剂于溃疡性直肠炎后,病人类固醇的服用比率,由93%降低至43%。这可以大大减少长期类固醇带来的副作用,诸如伤口愈合不良、胃肠道溃疡、糖尿病、肝肾衰竭、免疫系统受抑制、脱毛等等。
图片来源于网络,如有侵权请联系删除。
(四)临床分型按其病程、程度、范围及病期进行综合分型:
- 初发型:指无既往史的首次发作;
- 慢性复发型:临床上最多见,发作期与缓解期交替;
- 慢性持续型:症状持续,间以症状加重的急性发作;
- 急性型:急性起病,病情严重,全身毒血症状明显,可伴中毒性巨结肠、肠穿孔、败血症等并发症。上述各型可相互转化。
2.临床严重程度
- 轻度:腹泻<4 次/日,便血轻或无,无发热,贫血无或轻,血沉正常。
- 重度:腹泻>6 次/日,有明显黏液脓血便,体温>37.5℃、脉搏>90 次/分,血红蛋白<100g/L,血沉>30mm/h。
- 中度:介于轻度与重度之间。
3.病变范围
- 可分为直肠炎、左半结肠炎(结肠脾曲以远)、全结肠炎(病变扩展至结肠脾曲以近或全结肠)。
4.病情分期
分为活动期和缓解期,很多患者在缓解期可因饮食失调、劳累、精神刺激、感染等加重症状,使疾病转为活动期。
【并发症】
(一)中毒性巨结肠(toxic megacolon)约 5%的重症 UC 患者可出现中毒性巨结肠,此时结肠病变广泛而严重,累及肌层与肠肌神经丛,肠壁张力减退,结肠蠕动消失,肠内容物与气体大量积聚,致急性结肠扩张,一般以横结肠为最严重。常因低钾、钡剂灌肠、使用抗胆碱能药物或阿片类制剂而诱发。临床表现为病情急剧恶化,毒血症明显,有脱水与电解质平衡紊乱,出现肠型、腹部压痛,肠鸣音消失。血白细胞显著升高。X 线腹部平片可见结肠扩大,结肠袋形消失。本并发症易引起急性肠穿孔,预后差。
(二)直肠结肠癌变多见于广泛性结肠炎、幼年起病而病程漫长者,病程>20 年的患者发生结肠癌风险较正常人增高 10~15 倍。
(三)其他并发症结肠大出血发生率约 3%;肠穿孔多与中毒性巨结肠有关;肠梗阻少见,发生率远低于 CD。
【实验室和其他检查】
(一)血液血红蛋白降低反映贫血;白细胞数增加、血沉加快及 C-反应蛋白增高均提示 UC 进入活动期。
(二)粪便肉眼观常有黏液脓血,显微镜检见红细胞和脓细胞,急性发作期可见巨噬细胞。应注意通过粪便病原学检查,排除感染性结肠炎。
(三)自身抗体外周血中性粒细胞胞质抗体(p-ANCA)和酿酒酵母抗体(ASCA)可能分别为 UC 和 CD 的相对特异性抗体,如能检出,有助于 UC 和 CD 的诊断和鉴别诊断。
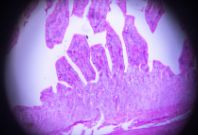
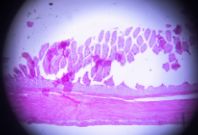
(四)结肠镜是本病诊断与鉴别诊断的最重要手段之尸,检查时,应尽可能观察全结肠及末段回肠,确定病变范围,必要时取活检。UC 病变呈连续性、弥漫性分布,从直肠开始逆行向近端扩展,内镜下所见黏膜改变有:①膜血管纹理模糊、紊乱或消失、充血、水肿、易脆、出血及脓性分泌物附着;②病变明显处见弥漫性糜烂和多发性浅溃疡;③慢性病变常见黏膜粗糙、呈细颗粒状,炎性息肉及桥状黏膜,在反复溃疡愈合、瘢痕形成过程中,结肠变形缩短、结肠袋变浅、变钝或消失。
(五)X 线钡剂灌肠主要 X 线征有:①膜粗乱和(或)颗粒样改变;②多发性浅溃疡,表现为管壁边缘毛糙呈毛刺状或锯齿状以及见小龛影,亦可有炎症性息肉而表现为多个小的圆或卵圆形充盈缺损;③肠管缩短,结肠袋消失,肠壁变硬,可呈铅管状。结肠镜检查比 X 线钡剂灌肠检查准确,有条件宜作结肠镜全结肠检查,检查有困难时辅以钡剂灌肠检查。重型或暴发型病例不宜做钡剂灌肠检查,以免加重病情或诱发中毒性巨结肠。
(四)临床分型按其病程、程度、范围及病期进行综合分型:
- 临床类型
- 初发型:指无既往史的首次发作
- 慢性复发型:临床上最多见,发作期与缓解期交替
- 慢性持续型:症状持续,间以症状加重的急性发作
- 急性型:急性起病,病情严重,全身毒血症状明显,可伴中毒性巨结肠、肠穿孔、败血症等并发症。上述各型可相互转化
- 临床严重程度
- 轻度:腹泻<4 次/日,便血轻或无,无发热,贫血无或轻,血沉正常
- 重度:腹泻>6 次/日,有明显黏液脓血便,体温>37.5℃、脉搏>90 次/分,血红蛋白<100g/L,血沉>30mm/h
- 中度:介于轻度与重度之间
- 病变范围
- 可分为直肠炎、左半结肠炎(结肠脾曲以远)、全结肠炎(病变扩展至结肠脾曲以近或全结肠)
- 病情分期
- 分为活动期和缓解期,很多患者在缓解期可因饮食失调、劳累、精神刺激、感染等加重症状,使疾病转为活动期
【并发症】
- (一)中毒性巨结肠(toxic megacolon)约 5%的重症 UC 患者可出现中毒性巨结肠,此时结肠病变广泛而严重,累及肌层与肠肌神经丛,肠壁张力减退,结肠蠕动消失,肠内容物与气体大量积聚,致急性结肠扩张,一般以横结肠为最严重。常因低钾、钡剂灌肠、使用抗胆碱能药物或阿片类制剂而诱发。临床表现为病情急剧恶化,毒血症明显,有脱水与电解质平衡紊乱,出现肠型、腹部压痛,肠鸣音消失。血白细胞显著升高。X 线腹部平片可见结肠扩大,结肠袋形消失。本并发症易引起急性肠穿孔,预后差
- (二)直肠结肠癌变多见于广泛性结肠炎、幼年起病而病程漫长者,病程>20 年的患者发生结肠癌风险较正常人增高 10~15 倍
- (三)其他并发症结肠大出血发生率约 3%;肠穿孔多与中毒性巨结肠有关;肠梗阻少见,发生率远低于 CD
【实验室和其他检查】
- (一)血液血红蛋白降低反映贫血;白细胞数增加、血沉加快及 C-反应蛋白增高均提示 UC 进入活动期
- (二)粪便肉眼观常有黏液脓血,显微镜检见红细胞和脓细胞,急性发作期可见巨噬细胞。应注意通过粪便病原学检查,排除感染性结肠炎
- (三)自身抗体外周血中性粒细胞胞质抗体(p-ANCA)和酿酒酵母抗体(ASCA)可能分别为 UC 和 CD 的相对特异性抗体,如能检出,有助于 UC 和 CD 的诊断和鉴别诊断
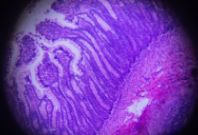
- (四)结肠镜是本病诊断与鉴别诊断的最重要手段之尸,检查时,应尽可能观察全结肠及末段回肠,确定病变范围,必要时取活检。UC 病变呈连续性、弥漫性分布,从直肠开始逆行向近端扩展,内镜下所见黏膜改变有:①膜血管纹理模糊、紊乱或消失、充血、水肿、易脆、出血及脓性分泌物附着;②病变明显处见弥漫性糜烂和多发性浅溃疡;③慢性病变常见黏膜粗糙、呈细颗粒状,炎性息肉及桥状黏膜,在反复溃疡愈合、瘢痕形成过程中,结肠变形缩短、结肠袋变浅、变钝或消失
- (五)X 线钡剂灌肠主要 X 线征有:①膜粗乱和(或)颗粒样改变;②多发性浅溃疡,表现为管壁边缘毛糙呈毛刺状或锯齿状以及见小龛影,亦可有炎症性息肉而表现为多个小的圆或卵圆形充盈缺损;③肠管缩短,结肠袋消失,肠壁变硬,可呈铅管状。结肠镜检查比 X 线钡剂灌肠检查准确,有条件宜作结肠镜全结肠检查,检查有困难时辅以钡剂灌肠检查。重型或暴发型病例不宜做钡剂灌肠检查,以免加重病情或诱发中毒性巨结肠
(四)临床分型按其病程、程度、范围及病期进行综合分型:
- 初发型:指无既往史的首次发作;
- 慢性复发型:临床上最多见,发作期与缓解期交替;
- 慢性持续型:症状持续,间以症状加重的急性发作;
- 急性型:急性起病,病情严重,全身毒血症状明显,可伴中毒性巨结肠、肠穿孔、败血症等并发症。上述各型可相互转化。
临床严重程度:轻度:腹泻<4 次/日,便血轻或无,无发热,贫血无或轻,血沉正常。重度:腹泻>6 次/日,有明显黏液脓血便,体温>37.5℃、脉搏>90 次/分,血红蛋白<100g/L,血沉>30mm/h。中度:介于轻度与重度之间。
病变范围:可分为直肠炎、左半结肠炎(结肠脾曲以远)、全结肠炎(病变扩展至结肠脾曲以近或全结肠)。
病情分期:分为活动期和缓解期,很多患者在缓解期可因饮食失调、劳累、精神刺激、感染等加重症状,使疾病转为活动期。
【并发症】
(一)中毒性巨结肠(toxic megacolon)约 5%的重症 UC 患者可出现中毒性巨结肠,此时结肠病变广泛而严重,累及肌层与肠肌神经丛,肠壁张力减退,结肠蠕动消失,肠内容物与气体大量积聚,致急性结肠扩张,一般以横结肠为最严重。常因低钾、钡剂灌肠、使用抗胆碱能药物或阿片类制剂而诱发。临床表现为病情急剧恶化,毒血症明显,有脱水与电解质平衡紊乱,出现肠型、腹部压痛,肠鸣音消失。血白细胞显著升高。X 线腹部平片可见结肠扩大,结肠袋形消失。本并发症易引起急性肠穿孔,预后差。
(二)直肠结肠癌变多见于广泛性结肠炎、幼年起病而病程漫长者,病程>20 年的患者发生结肠癌风险较正常人增高 10~15 倍。
(三)其他并发症结肠大出血发生率约 3%;肠穿孔多与中毒性巨结肠有关;肠梗阻少见,发生率远低于 CD。
【实验室和其他检查】
(一)血液血红蛋白降低反映贫血;白细胞数增加、血沉加快及 C-反应蛋白增高均提示 UC 进入活动期。
(二)粪便肉眼观常有黏液脓血,显微镜检见红细胞和脓细胞,急性发作期可见巨噬细胞。应注意通过粪便病原学检查,排除感染性结肠炎。
(三)自身抗体外周血中性粒细胞胞质抗体(p-ANCA)和酿酒酵母抗体(ASCA)可能分别为 UC 和 CD 的相对特异性抗体,如能检出,有助于 UC 和 CD 的诊断和鉴别诊断。
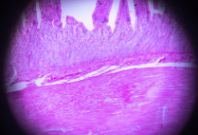
(四)结肠镜是本病诊断与鉴别诊断的最重要手段之尸,检查时,应尽可能观察全结肠及末段回肠,确定病变范围,必要时取活检。UC 病变呈连续性、弥漫性分布,从直肠开始逆行向近端扩展,内镜下所见黏膜改变有:①膜血管纹理模糊、紊乱或消失、充血、水肿、易脆、出血及脓性分泌物附着;②病变明显处见弥漫性糜烂和多发性浅溃疡;③慢性病变常见黏膜粗糙、呈细颗粒状,炎性息肉及桥状黏膜,在反复溃疡愈合、瘢痕形成过程中,结肠变形缩短、结肠袋变浅、变钝或消失。
(五)X 线钡剂灌肠主要 X 线征有:①膜粗乱和(或)颗粒样改变;②多发性浅溃疡,表现为管壁边缘毛糙呈毛刺状或锯齿状以及见小龛影,亦可有炎症性息肉而表现为多个小的圆或卵圆形充盈缺损;③肠管缩短,结肠袋消失,肠壁变硬,可呈铅管状。结肠镜检查比 X 线钡剂灌肠检查准确,有条件宜作结肠镜全结肠检查,检查有困难时辅以钡剂灌肠检查。重型或暴发型病例不宜做钡剂灌肠检查,以免加重病情或诱发中毒性巨结肠。
(四)临床分型按其病程、程度、范围及病期进行综合分型:
- 初发型:指无既往史的首次发作;
- 慢性复发型:临床上最多见,发作期与缓解期交替;
- 慢性持续型:症状持续,间以症状加重的急性发作;
- 急性型:急性起病,病情严重,全身毒血症状明显,可伴中毒性巨结肠、肠穿孔、败血症等并发症。上述各型可相互转化。
2.临床严重程度
- 轻度:腹泻<4 次/日,便血轻或无,无发热,贫血无或轻,血沉正常。
- 重度:腹泻>6 次/日,有明显黏液脓血便,体温>37.5℃、脉搏>90 次/分,血红蛋白<100g/L,血沉>30mm/h。
- 中度:介于轻度与重度之间。
3.病变范围
- 可分为直肠炎、左半结肠炎(结肠脾曲以远)、全结肠炎(病变扩展至结肠脾曲以近或全结肠)。
4.病情分期
分为活动期和缓解期,很多患者在缓解期可因饮食失调、劳累、精神刺激、感染等加重症状,使疾病转为活动期。
【并发症】
(一)中毒性巨结肠(toxic megacolon)约 5%的重症 UC 患者可出现中毒性巨结肠,此时结肠病变广泛而严重,累及肌层与肠肌神经丛,肠壁张力减退,结肠蠕动消失,肠内容物与气体大量积聚,致急性结肠扩张,一般以横结肠为最严重。常因低钾、钡剂灌肠、使用抗胆碱能药物或阿片类制剂而诱发。临床表现为病情急剧恶化,毒血症明显,有脱水与电解质平衡紊乱,出现肠型、腹部压痛,肠鸣音消失。血白细胞显著升高。X 线腹部平片可见结肠扩大,结肠袋形消失。本并发症易引起急性肠穿孔,预后差。
(二)直肠结肠癌变多见于广泛性结肠炎、幼年起病而病程漫长者,病程>20 年的患者发生结肠癌风险较正常人增高 10~15 倍。
(三)其他并发症结肠大出血发生率约 3%;肠穿孔多与中毒性巨结肠有关;肠梗阻少见,发生率远低于 CD。
【实验室和其他检查】
(一)血液血红蛋白降低反映贫血;白细胞数增加、血沉加快及 C-反应蛋白增高均提示 UC 进入活动期。
(二)粪便肉眼观常有黏液脓血,显微镜检见红细胞和脓细胞,急性发作期可见巨噬细胞。应注意通过粪便病原学检查,排除感染性结肠炎。
(三)自身抗体外周血中性粒细胞胞质抗体(p-ANCA)和酿酒酵母抗体(ASCA)可能分别为 UC 和 CD 的相对特异性抗体,如能检出,有助于 UC 和 CD 的诊断和鉴别诊断。
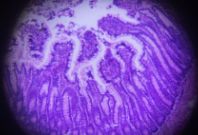
(四)结肠镜是本病诊断与鉴别诊断的最重要手段之尸,检查时,应尽可能观察全结肠及末段回肠,确定病变范围,必要时取活检。UC 病变呈连续性、弥漫性分布,从直肠开始逆行向近端扩展,内镜下所见黏膜改变有:①膜血管纹理模糊、紊乱或消失、充血、水肿、易脆、出血及脓性分泌物附着;②病变明显处见弥漫性糜烂和多发性浅溃疡;③慢性病变常见黏膜粗糙、呈细颗粒状,炎性息肉及桥状黏膜,在反复溃疡愈合、瘢痕形成过程中,结肠变形缩短、结肠袋变浅、变钝或消失。
(五)X 线钡剂灌肠主要 X 线征有:①膜粗乱和(或)颗粒样改变;②多发性浅溃疡,表现为管壁边缘毛糙呈毛刺状或锯齿状以及见小龛影,亦可有炎症性息肉而表现为多个小的圆或卵圆形充盈缺损;③肠管缩短,结肠袋消失,肠壁变硬,可呈铅管状。结肠镜检查比 X 线钡剂灌肠检查准确,有条件宜作结肠镜全结肠检查,检查有困难时辅以钡剂灌肠检查。重型或暴发型病例不宜做钡剂灌肠检查,以免加重病情或诱发中毒性巨结肠。
(四)临床分型按其病程、程度、范围及病期进行综合分型:
- 临床类型
- 初发型:指无既往史的首次发作
- 慢性复发型:临床上最多见,发作期与缓解期交替
- 慢性持续型:症状持续,间以症状加重的急性发作
- 急性型:急性起病,病情严重,全身毒血症状明显,可伴中毒性巨结肠、肠穿孔、败血症等并发症。上述各型可相互转化
- 临床严重程度
- 轻度:腹泻<4 次/日,便血轻或无,无发热,贫血无或轻,血沉正常
- 重度:腹泻>6 次/日,有明显黏液脓血便,体温>37.5℃、脉搏>90 次/分,血红蛋白<100g/L,血沉>30mm/h
- 中度:介于轻度与重度之间
- 病变范围
- 可分为直肠炎、左半结肠炎(结肠脾曲以远)、全结肠炎(病变扩展至结肠脾曲以近或全结肠)
- 病情分期
- 分为活动期和缓解期,很多患者在缓解期可因饮食失调、劳累、精神刺激、感染等加重症状,使疾病转为活动期
【并发症】
- (一)中毒性巨结肠(toxic megacolon)
- 约 5%的重症 UC 患者可出现中毒性巨结肠,此时结肠病变广泛而严重,累及肌层与肠肌神经丛,肠壁张力减退,结肠蠕动消失,肠内容物与气体大量积聚,致急性结肠扩张,一般以横结肠为最严重。常因低钾、钡剂灌肠、使用抗胆碱能药物或阿片类制剂而诱发。临床表现为病情急剧恶化,毒血症明显,有脱水与电解质平衡紊乱,出现肠型、腹部压痛,肠鸣音消失。血白细胞显著升高。X 线腹部平片可见结肠扩大,结肠袋形消失。本并发症易引起急性肠穿孔,预后差
- (二)直肠结肠癌变
- 多见于广泛性结肠炎、幼年起病而病程漫长者,病程>20 年的患者发生结肠癌风险较正常人增高 10~15 倍
- (三)其他并发症
- 结肠大出血发生率约 3%;肠穿孔多与中毒性巨结肠有关;肠梗阻少见,发生率远低于 CD
【实验室和其他检查】
- (一)血液
- 血红蛋白降低反映贫血;白细胞数增加、血沉加快及 C-反应蛋白增高均提示 UC 进入活动期
- (二)粪便
- 肉眼观常有黏液脓血,显微镜检见红细胞和脓细胞,急性发作期可见巨噬细胞。应注意通过粪便病原学检查,排除感染性结肠炎
- (三)自身抗体
- 外周血中性粒细胞胞质抗体(p-ANCA)和酿酒酵母抗体(ASCA)可能分别为 UC 和 CD 的相对特异性抗体,如能检出,有助于 UC 和 CD 的诊断和鉴别诊断
- (四)结肠镜
- 是本病诊断与鉴别诊断的最重要手段之尸,检查时,应尽可能观察全结肠及末段回肠,确定病变范围,必要时取活检。UC 病变呈连续性、弥漫性分布,从直肠开始逆行向近端扩展,内镜下所见黏膜改变有:①膜血管纹理模糊、紊乱或消失、充血、水肿、易脆、出血及脓性分泌物附着;②病变明显处见弥漫性糜烂和多发性浅溃疡;③慢性病变常见黏膜粗糙、呈细颗粒状,炎性息肉及桥状黏膜,在反复溃疡愈合、瘢痕形成过程中,结肠变形缩短、结肠袋变浅、变钝或消失
- (五)X 线钡剂灌肠
- 主要 X 线征有:①膜粗乱和(或)颗粒样改变;②多发性浅溃疡,表现为管壁边缘毛糙呈毛刺状或锯齿状以及见小龛影,亦可有炎症性息肉而表现为多个小的圆或卵圆形充盈缺损;③肠管缩短,结肠袋消失,肠壁变硬,可呈铅管状。结肠镜检查比 X 线钡剂灌肠检查准确,有条件宜作结肠镜全结肠检查,检查有困难时辅以钡剂灌肠检查。重型或暴发型病例不宜做钡剂灌肠检查,以免加重病情或诱发中毒性巨结肠
溃疡性直肠炎,它的并发症有癌变的情况,但是这个具体多长时间没有确定,但是一般来说时间是很长的,5 到 10 年甚至十年以上都是有可能的,但是也不是说所有的都会癌变,基本上可能不到 1%的会发生癌变,也就是说,大多数情况他都不会癌变。
那么对于溃疡性结肠炎,如果说发现之后包括溃疡性直肠炎这一块儿,如果发现是这种情况的话,往往会造成明显的症状,比如说腹泻与便秘交替、粘液脓血便,那么这些症状那么症状的频繁,还有大便的次数是严重性的判断,根据不同的严重性,采取积极的药物治疗。
一般来讲,症状可以控制的,而且这个要定期复查,所以及早的治疗是避免它发生恶变的一个重要的因素,因此发现溃疡性直肠炎或者结肠炎的话,要积极的按照医生的要求去治疗,一般来说,不用担心这个癌变率太低了。

晨勃消失的原因可能有很多,以下是一些可能的因素:
1. 睡眠质量:睡眠不足、睡眠质量差或睡眠周期紊乱可能会影响晨勃的出现。保持良好的睡眠习惯,确保足够的睡眠时间和质量。
2. 心理压力:焦虑、紧张、抑郁等情绪问题可能导致身体出现应激反应,包括晨勃消失。学会放松身心,通过适当的运动、冥想、心理咨询等方式减轻压力。
3. 生活方式:不健康的生活方式,如缺乏运动、不良的饮食习惯、过度疲劳等,也可能对晨勃产生负面影响。保持健康的生活方式,包括均衡饮食、适量运动、充足的水分摄入和良好的作息习惯。
4. 药物副作用:某些药物,如抗抑郁药、降压药等,可能会导致晨勃消失。如果你正在服用药物并怀疑晨勃消失与药物有关,建议咨询医生,了解是否需要调整药物或停药一段时间观察。
5. 疾病因素:某些疾病,如前列腺炎、糖尿病、高血压等,也可能导致晨勃消失。如果你有这些疾病的疑虑或症状,建议就医进行检查和治疗。
需要注意的是,晨勃消失并不一定意味着存在问题或疾病,但如果持续出现这种情况且伴有其他不适症状,建议及时就医进行详细检查以排除潜在的健康风险。同时,关注个人身心健康状况和生活质量,保持良好的生活习惯和心态有助于维持身体健康和性功能。

一天,四院生殖医学男科诊室来了一位胖乎乎男性患者,进来之后就愁眉苦脸,对医生说到:“医生,我同房没有精子。”
展开更多











 泉州市中医院
泉州市中医院
 河源市源城区人民医院
河源市源城区人民医院
 京东互联网医院育婴师团队
京东互联网医院育婴师团队
 九江市第三人民医院
九江市第三人民医院
 银川京东互联网医院
银川京东互联网医院
 东港市中心医院
东港市中心医院
 河北医科大学第二医院
河北医科大学第二医院
 濮阳市人民医院
濮阳市人民医院
 平遥县人民医院
平遥县人民医院
 漳州市医院
漳州市医院




