控制不住自己回忆不快乐的事且质疑这个世界
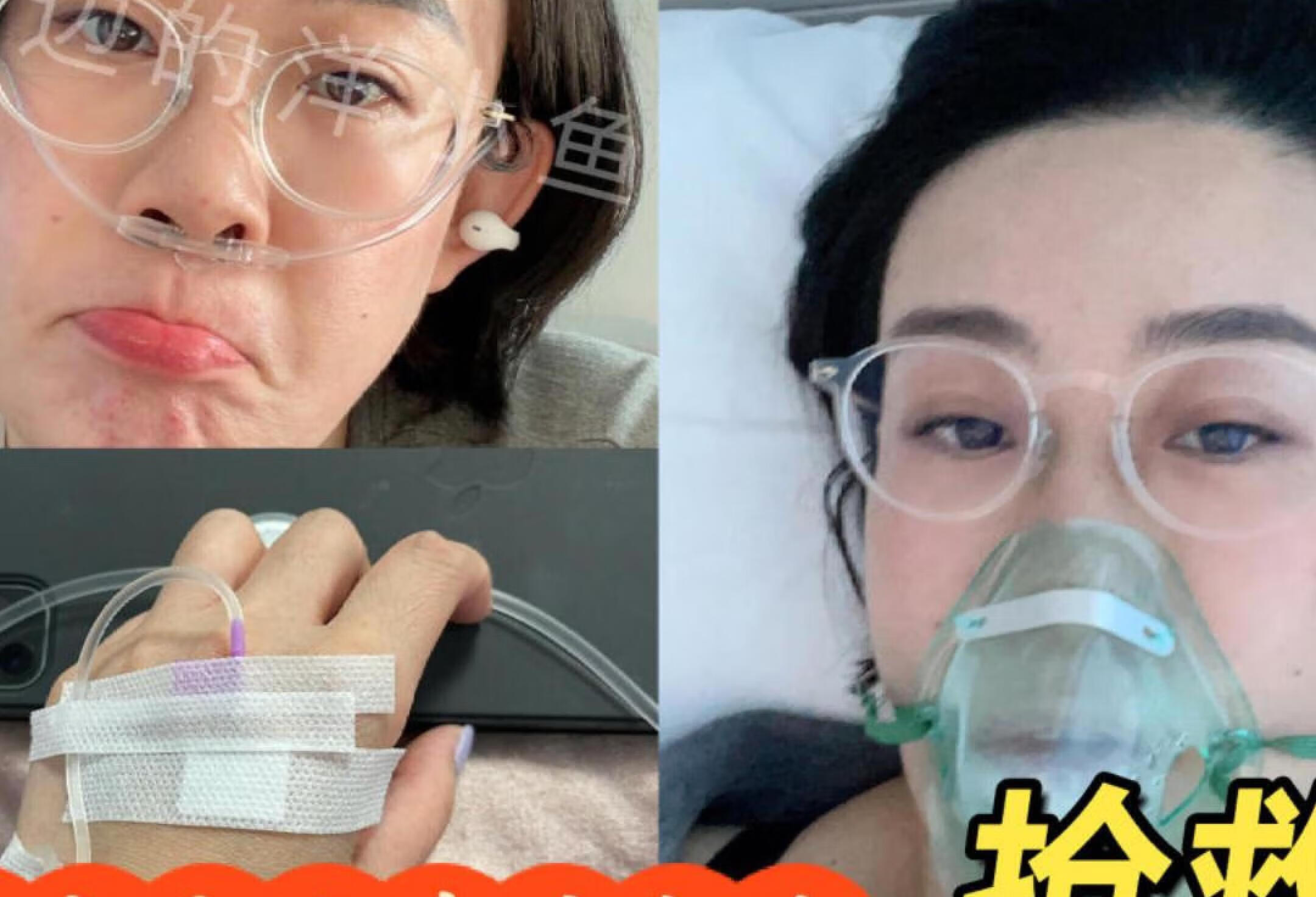
⬆️宇宙的尽头是养生⬆️🌼今年换季真的邪门,8月底9月初的时候莫名其妙的哮喘复发我从05年确诊哮喘到现在18年时间了从来没有这么严重过家里常备的急救药物全部无效的情况下我被送到急诊浅浅的抢救了一下当时的情况现在回想起来真的有点恐怖完全没办法走路更不能说话🌼此生第一次被抽了动脉血严重哮喘的时候需要抽动脉血检查氧分压这个指数小于60MMHG的时候就是I型呼吸衰竭了我当时氧分压的数值是61MMHG真的是悬啊🌼住了四天医院治疗方案无非就是1⃣️输激素平喘药物消炎药2⃣️吸氧3⃣️雾化激素和气管扩张的药物治疗🌼出院以后激素和消炎药的副作用真的很大脸肿的非常厉害人会非常疲惫容易出虚汗走路走几百米就累到不行所以9月出院后我就决定要开始认真养生了果然宇宙的尽头是养生羽心堂金燕耳羽心堂龙凤肽羽心堂秋梨膏羽心堂铁棍山药粉香港楼上:百合干雪梨干无花果干蜜枣

总是心慌焦虑,看医生吃药还是难受,咋办?

活动感觉会心跳加快,检查却没问题你有过吗

心脏神经官能症减药之后症状复发

心脏神经官能症,中yi辨证调理有何奇效?

支气管哮喘与心源性哮喘鉴别

网上看的很多种腹式呼吸都跟我家的对不上,还在网上挂号给医生看是不是腹式呼吸,医生说没有问题,我还说了他的一些症状,说是什么肠胃炎。我观察了很久它没精神的厉害,东西也没怎么吃,果断带着孩子去医院,查出来是心源性肺水肿已经挺厉害的了,今晚打了第一针,10点再追加一针,刚刚8点多打的,1小时后左右尿了大概50秒,很乖,希望快点好起来,已经在吸氧了

儿童咳嗽变异性哮喘这静几点很重要

心脏神经官能症如何发生的,这期间能减肥吗
展开更多