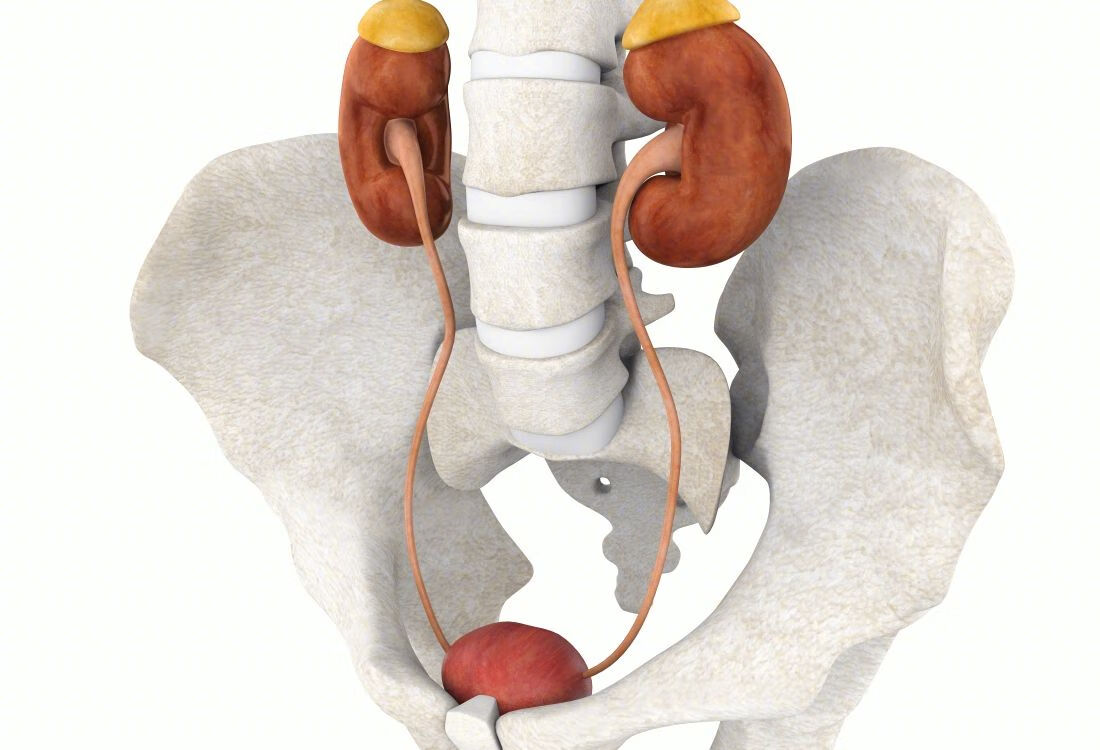
从医生的角度来看,肾挫伤的治疗需要根据损伤程度和症状严重程度来进行。如果症状较轻,可以通过随访观察治疗,如果症状较重则需要应用药物治疗,必要时可行手术治疗。在肾挫伤较轻的情况下,可以让患者充分休息,避免剧烈运动,并密切观察生命体征,如血压、心率、呼吸等。同时,需要明确是否存在其他脏器损伤,以便及时进行治疗。在肾挫伤严重的情况下,需要让患者绝对卧床休息,并使用止痛药缓解疼痛。此外,为了预防感染,可以给予抗生素治疗。
在此阶段,医生还需要密切关注患者的生命体征和临床表现,如血尿、血红蛋白下降等症状是否加重,如果症状加重需要尽快进行手术治疗。对于肾挫伤的治疗,需要结合患者的具体情况来进行个体化方案,以达到及时缓解症状、预防感染、减少并发症的目的。
在临床工作中,在平台问诊中,可能肾病患者经常会被建议进行肾脏穿刺活检检查。作为医生,能获得患者的病理信息对于判断患者病情、制定治疗方案是非常重要的;但是作为患者,面对这项有创检查则往往心存恐惧。那么自己究竟该不该接受医生的建议进行肾活检,这篇文章会带你了解肾穿前你需要知道的事。
1、什么是肾活检?
肾活检即常说的肾穿刺,使用肾活检枪,从腰背部皮肤局部麻醉后进针,在 B 超引导下到达肾脏(根据体形不同进针深度不等,平均约 5-6cm),穿取长约 1 厘米左右的肾组织,分别送光镜、免疫荧光及电镜检查,也可根据不同病情加做一些特殊染色及检查。活检后医生会使用纱布压迫、腹带加压包裹等止血措施,患者回病房后卧床平卧即可。该检查安全、快捷,虽然是一项有创检查,但是创伤小,自 1958 年我国开展第一例经皮细针穿刺以来,多年来肾穿刺技术已经较为成熟,特别在使用 B 超引导后可视化穿刺更是降低了安全风险,是肾脏科常规的一项检查项目。
2、肾活检的目的?
肾活检后获取的肾脏病理决定了临床医生针对肾脏情况的判断、治疗方针及预防措施,是一切针对肾脏医疗行为的总则。肾活检的意义在于明确肾脏疾病的病理变化和病理类型,结合相关临床表现及实验室检查,可以做出最终诊断;根据不同的病理类型及其严重程度,医生可以制定更有针对性的不同的治疗方案;根据病理情况,医生可以做出针对疾病的严重性评估从而判断患者预后;临床上甚至可以有重复做肾脏活检,从而判断疾病的发展变化以及前次用药的疗效判断。
3、哪些患者需要肾活检?
即使同样表现为蛋白尿、血尿,或是出现肌酐、尿素升高,少尿或无尿等情况,都只是意味着肾脏的滤过以及稀释浓缩、排毒等功能损伤,在没有活检的情况下,病因仍是不明确的,完善肾脏活检是明确诊断的唯一途径,也是制定具体治疗方案的唯一途径。在早期出现这些不明原因的蛋白尿和(或)血尿,或是肌酐在短期内进行性升高时明确诊断,及时治疗,大多数情况均可以恢复或是控制,因此当临床出现这些症状时均应尽早完善活检检查。
4、哪些患者不能做,哪些患者可以不做?
随着技术的成熟,现在已经没有绝对的肾穿刺禁忌症,但在以下情况需要格外谨慎,减少不必要的穿刺:独立肾,严重的出血倾向,重度高血压不能纠正,肾脏及穿刺部位感染。此外对于大多数肾脏疾病来说,早期如果没有积极治疗导致疾病进入晚期状态,出现慢性肾衰竭,肾脏已经缩小或皮质变薄,此时肾脏病变已处于不可逆状态,即使做了活检也无法逆转这种改变,只能进入慢性肾脏病一体化治疗,延缓进入尿毒症时间,因此此时也不推荐做肾脏活检。 哪些情况可以暂时不用做?1,急性肾小球肾炎,这是一个自限性疾病,链球菌感染后出现的以血尿、蛋白尿、高血压和水肿为主要表现,但疾病多发生在 20 岁以下儿童,经过休息后可以自行缓解,可以不做活检。2,儿童和青少年的单纯原发病肾病综合征,此时病理类型以微小病变可能性最大,可先以足量糖皮质激素治疗 8 周,若无效再行穿刺活检。3,24 小时尿蛋白定量小于 0.5g,此时可予 ACEI/ARB 类药物降蛋白保守治疗,若尿蛋白无明显缓解或反而升高可再行穿刺活检。
5、肾活检有哪些并发症?
任何操作或是手术的成功率都不是百分之百的,肾活检也有其并发症,虽然发生率是非常低的。最常见的并发症就是出血,镜下血尿的发生率几乎达到了 100%,但是少量出血是正常且不影响健康的,多数会在 1-2 天内自行消失。影响生命安全的大出血发生情况非常少,97%均发生在操作后的 6 小时之内,3%发生在操作后 6-24 小时之内,因此活检后患者需要在床上绝对平卧 6 小时,6 小时后可在床上翻身,24 小时后才可下床。一旦出现严重的出血,经内科止血、补液无效的情况下,可行介入栓塞或外科处理。此外并发症还包括肾周血肿、感染、腰痛等,均比较少见。
6、肾活检我需要注意什么?
最重要的是学会憋气,肾脏会随着呼吸运动上下移动,进针时必须保持严格的憋气,否则会引起针割裂肾脏导致的出血,一般在穿刺前医生会模拟训练憋气,当患者憋住气可在超声下见到肾脏静止的状态,若无法配合憋气(特别是老年人)是无法完成穿刺操作的。操作后需要在床上平卧 24 小时,包括吃喝以及排泄等情况均需要在床上完成,需要家人照顾,24 小时后可在家人搀扶下下床少量活动。肾穿刺前 2-3 天需停用各种抗凝和抗血小板药物,女性需避开经期行肾活检。


以下为近30天各位老师的解决方案率数据,可做参考。
为方便检索,以下为姓名首字母进行排序
A-L

M-Z


各位朋友注意了,生吃大蒜并不能杀死幽门螺杆菌。

得了糖尿病,记住早餐“三吃,三不吃”,血糖一天比一天好
介绍下糖尿病早餐食物的3能吃与3不能吃,平时生活中多注意,血糖会一天比一天正常。
糖尿病早餐3能吃:
燕麦糖尿病早餐适合吃燕麦,燕麦有调节血糖的作用,并且热量低,饱腹感好,对糖尿病人非常适合,选择燕麦时尽量用燕麦米,因为燕麦米基本没有经过深加工,营养物质也得到了好的保存。
纯牛奶
早餐一杯牛奶对糖尿病人不但能提供全天的能量,而且不升血糖,早餐喝牛奶相比其他稀饭或者说饮品更好。
蔬菜
糖尿病早餐一定要吃一些蔬菜,这对于全天的血糖有很大的帮助,这点不要忽视,不要觉得无所谓。
糖尿病早餐三不吃:
油条 油糕早餐吃油条油糕是大部分人尤其送上班族喜欢的,简单方便好吃,但对于糖尿病人不能吃,早餐可影响全天血糖,不能因为一根油条影响了血糖。
白粥、米粥
日常家庭早餐一般会有稀粥,但糖尿病人不能吃,白粥、米粥都对血糖的上升起到较快的作用,要禁止,如果早上想喝点稀的,可以选择豆浆。
咸菜
早餐一碟小咸菜,喝点粥在很多家庭也很普遍,建议有糖尿病的家庭就不要备咸菜了,咸菜含盐量高,不健康,对心脑影响较大。
本文用于科普宣传、传播健康管理思路。不作为疾病诊断和用药指导,不要照搬照用。请在医生的指导下用药!如有不适,及时就近就诊!

骨髓穿刺检查到底痛不痛?

一、作息紊乱
1. 日夜颠倒
- 现代年轻人的生活方式常常存在日夜颠倒的情况。比如在夜间进行娱乐活动,白天睡觉。肾脏在夜间需要得到充分休息来维持正常的藏精等功能。长期日夜颠倒,肾脏得不到应有的休养生息,就如同机器长期不停运转却没有保养一样,会逐渐损耗肾精,导致肾虚。
2. 睡眠时间不足
- 很多年轻人由于工作繁忙、娱乐活动多等原因,长期睡眠不足。睡眠是人体恢复元气、补充肾精的重要时间。如果长期睡眠不足,肾脏无法在睡眠中得到气血的滋养和肾精的补充,久而久之就会出现肾虚症状,如精神疲倦、记忆力减退等。
二、不良生活方式
1. 纵欲过度
- 在性观念较为开放的当下,一些年轻人在性生活方面不加以节制。中医认为,肾主生殖和藏精,过度的性生活会使肾精大量外泄。如果长期纵欲,肾脏藏精功能会受到严重影响,就像一个仓库不断地往外搬东西却没有补充,最终会导致肾虚,表现为腰膝酸软、性功能障碍等。
2. 滥用药物和保健品
- 年轻人往往追求快速解决健康问题或提升身体机能。部分人会滥用药物和保健品。例如,有些年轻人为了减肥服用一些成分不明的减肥药,这些药物可能含有对肾脏有损害的物质。还有一些人为了增强性功能而随意服用壮阳药,这些药物多为热性,长期滥用会耗伤肾阴,导致肾虚。
三、社会环境影响
1. 竞争压力大
- 社会竞争日益激烈,年轻人面临着巨大的升学、就业、职场竞争压力。长期处于这种高压环境下,人体会产生应激反应,导致内分泌失调等情况。从中医角度来看,这种长期的压力会影响人体的气血运行和脏腑功能。肾为五脏之根,压力会间接影响肾脏,使肾的阴阳平衡被打破,进而引发肾虚。例如,很多年轻人在备考、项目攻坚等压力情境下,会出现脱发、失眠等可能与肾虚相关的症状。
2. 环境污染
- 现代社会存在着空气污染、水污染、土壤污染等诸多环境问题。年轻人长期暴露在这样的环境中,污染物可能通过呼吸、饮食等途径进入人体。比如,大气中的有害颗粒、水中的重金属等,这些物质进入人体后可能会在肾脏中累积,损害肾脏的正常结构和功能,导致肾脏气血运行不畅,从而引发肾虚。

成人咳嗽一般按病程可分为三类:
急性咳嗽(<3周)、亚急性咳嗽(3-8周)和慢性咳嗽(>8周)。

一、急性咳嗽
1、普通感冒
有白细胞升高、咽部脓苔、咳黄痰和流黄脓涕或绿脓涕等细菌感染证据,可根据当地流行病学史和经验选用口服青霉素类(阿莫西林)、第一代头孢菌素(头孢拉定)、大环内酯类药物(利君沙)或喹诺酮类药物(沙星类)。
2、急性气管—支气管炎
一般咳嗽 10 天以上,细菌、支原体、肺炎衣原体等感染的概率较大。可首选新大环内酯类(红霉素或阿奇霉素)或青霉素类药物,亦可选用头孢菌素类或喹诺酮类等药物。美国疾病控制与预防中心推荐服用阿奇霉素 5 天,克拉霉素 7 天或红霉素 14 天。多数病人口服抗生素即可,症状较重者可肌内注射或静脉滴注给药,少数病人需根据病原体培养结果指导用药。
二、亚急性咳嗽
1、感染后咳嗽:以病毒性感冒引起的咳嗽最为常见。常为自限性,不必常规使用抗菌药物治疗。
2、迁延性感染性支气管炎:部分患者由于抵抗力低下、排痰不畅、细菌耐药等原因,细菌在支气管内不能被及时有效清除,病程迁延超过 3 周,致病细菌常为流感嗜血杆菌和肺炎链球菌、肺炎支原体、肺炎衣原体等,建议进行抗感染治疗,疗程一般 1~2 周甚至更长时间。
其中,肺炎支原体和肺炎衣原体引起的 ,可使用大环内酯类或喹诺酮类抗菌药物治疗。由革兰阳性球菌引起的迁延性感染性咳嗽可使用阿莫西林或者头孢菌素类药物。
三、慢性咳嗽
1、上气道咳嗽综合征/鼻后滴流综合征是:引起慢性咳嗽的最常见病因之一,其基础疾病以鼻炎、鼻窦炎为主。
其中慢性鼻窦炎患者鼻窦分泌物细菌培养以金黄色葡萄球菌或表皮葡萄球菌、肺炎球菌为主,多数情况下为定植菌,可能与急性发作有关。细菌性鼻窦炎多为混合感染,建议抗生素应用应覆盖革兰阳性菌、阴性菌及厌氧菌,急性发作者应用 ≥ 2 周,慢性者酌情延长使用时间。常用药物为阿莫西林/克拉维酸 、头孢类或喹诺酮类。
2、咳嗽变异性哮喘、嗜酸性粒细胞性支气管炎、胃食管反流性咳、变应性咳嗽等慢性咳嗽的治疗中,均不应使用抗菌药物。
3、慢性支气管炎:简称慢支,是气管、支气管粘膜及其周围组织的慢性非特异性炎症。病毒、支原体、细菌等感染是慢性支气管炎发生发展的重要原因之一。病毒感染以流感病毒、鼻病毒、腺病毒和呼吸道合胞病毒为常见。细菌感染常继发于病毒感染,常见病原体为肺炎链球菌、流感嗜血杆菌、卡他莫拉菌和葡萄球菌等。
急性加重期的治疗主要是控制感染,多依据病人所在地常见病原菌经验性选用抗生素,一般口服,病情严重时静脉给药。如左氧氟沙星、罗红霉素、阿莫西林、头孢呋辛等,如果能培养出致病菌,可按药敏试验选用抗生素。有文献提出,可选择莫西沙星作为慢性支气管炎急性发作时的主要治疗药物。
4、支气管扩张 :支气管扩张症患者出现急性加重合并症状恶化,即咳嗽、痰量增加或性质改变、脓痰增加和 (或) 喘息、气急、咯血及发热等全身症状时,应考虑应用抗菌药物。但仅有脓性痰液或仅痰培养阳性不是应用抗菌药物的指征。
急性加重期开始抗菌药物治疗前应送痰培养加药敏试验,在等待培养结果时即应开始经验性抗菌药物治疗。急性加重期初始经验性治疗应针对这些定植菌,根据有无铜绿假单胞菌感染的危险因素和既往细菌培养结果选择抗菌药物。

无铜绿假单孢菌感染高危因素的患者应立即经验性使用对流感嗜血杆菌有活性的抗菌药物,对有铜绿假单孢菌感染高危因素的患者,应选择有抗铜绿假单胞菌活性的抗菌药物,既往无痰培养结果的中重度支扩患者,因国内支扩患者铜绿假单胞菌分离率最高,应常规覆盖铜绿假单胞菌,选择具有抗铜绿假单胞菌活性的药物

还应根据当地药敏试验的监测结果调整用药,并尽可能应用支气管穿透性好且可降低细菌负荷的药物。临床疗效欠佳时,需根据药敏试验结果调整抗菌药物,并即刻重新送痰培养,有条件可行支气管镜下灌洗及刷检取样进行微生物培养。急性加重期抗菌药物治疗的最佳疗程尚不确定,建议疗程为 14 d, 轻度急性加重的支扩患者可适当缩短疗程。
5. 气管-支气管结核引起的慢性咳嗽,则需要长期使用抗结核药物规范治疗。
小结
咳嗽的基础病因繁多,治疗方案依据病因不同而不同。其中多种疾病所致的咳嗽,使用抗菌药物不仅无法治疗疾病,反而可能造成肝肾功能等损害。所以,一方面医生面对咳嗽患者时需通过仔细询问病史和查体获取病因诊断线索,进而选择相关化验检查,从而明确病因诊断,进行针对性治疗。
参考文献: [1] 陈凯, 梁翠菲. 咳嗽的全科诊断策略. 中国全科医学. 2021. 24(13): 1707-1710,1716.

检测幽门螺旋杆菌感染,抽血、呼气试验、胃镜检查哪种更准确呢?
展开更多









