 京东健康互联网医院
京东健康互联网医院
 网站导航
网站导航
华中科技大学同济医学院附属协和医院始建于1866年,是国家卫生健康委直属(管)的综合性公立医院、“双一流”高校附属医院(第一临床学院),国家首批三级甲等医院、全国百佳医院,荣获全国五一劳动奖状、全国文明单位等荣誉称号,被中共中央授予全国先进基层党组织、全国抗击新冠肺炎先进集体。中共中央总书记视频连线慰问,国务院总理亲临考察调研。历史悠久,实力雄厚。医院前身是始创于1866年的“汉口仁济医院”,寓意“仁爱济世”。1928年,迁至现址联合办院,更名“汉口协和医院”(UnionHospital)。新中国成立后,医院收归国有,随着上海同济大学医学院内迁武汉并与武汉大学医学院合并,成为新组建医学院校的教学医院、附属医院。2000年,随同同济医科大学组建华中科技大学,更名为华中科技大学同济医学院附属协和医院。医院坚持社会主义办院方向,促进优质医疗资源均衡布局,服务国家战略。现由主院区、肿瘤中心、车谷院区和金银湖院区组成,编制床位6000张,设49个临床和医技科室。其中,血液科、心血管内科、普通外科、泌尿外科、麻醉科等10个学科为国家重点(培育)学科。心脏大血管外科、整形科、骨科、妇产科、消化内科、内分泌科、胸外科等25个科室入选国家临床重点专科建设项目。省级质控中心挂靠专科15个。临床医学进入ESI全球前1‰,入选教育部“双一流”学科。学科综合实力位列复旦大学医院管理研究所公布的“中国医院排行榜”全国前十。综合绩效考核稳居A+行列。医院入选全国首批区域医疗中心建设输出单位。名医荟萃,群贤集聚。医院现有职工7751人,其中,专业技术人员6715人,高级职称739人,享受国务院特殊津贴97人。各类国家级人才项目获得者62人次,国家级教学名师2名,教育部新世纪优秀人才支持计划11名。多人荣获中国医师奖、中国青年女科学家、国之名医等称号。技术引领,服务百姓。日光性皮炎、沈迪氏病、低血钾软病、三维超声成像、小夹板固定术等研究与应用为国际首创。近年来,以CAR-T为代表的生物技术、以心脏移植为代表的器官移植技术、以介入、腔镜为代表的微创技术均达国内顶尖水准。互联网医院、多学科诊疗、日间诊疗、远程医疗等创新服务模式蓬勃开展。胸痛中心、卒中中心、血栓防治中心入选“国字号”。获亚洲医院管理奖客户服务类金奖、团中央志愿服务金奖。配备PET-MR、PET-CT、射波刀、术中MR等一大批国际先进的医疗设备。年接诊患者670万人次,住院治疗近30万人次,住院手术约12万人次。医教协同,桃李芬芳。医院是华中科技大学同济医学院第一临床学院,有5个一级学科博士点、6个一级学科硕士点,博士生导师204名,硕士生导师539名,具备医学本科生、研究生、进修生、住院医师规范化培训等完整的学位教育和继续教育教学体系。近年来,医院先后入选国家级临床教学示范基地、国家级实验教学示范中心、国家级住培示范基地;获中国大学生创业计划竞赛金奖、第二届全国来华留学生临床思维与技能大赛最高奖项等。创新驱动,勇创一流。现有转化医学中心、生物样本库等科研平台,建成省部级重点实验室3个、省级临床研究中心、工程研究中心13个。近年来,牵头国家科技重大专项、国家重点研发计划14项,连续8年承担国家自然科学基金项目数逾百项。9项成果荣获国家科技进步奖,64项成果获省部级一等奖。多人获全国创新争先奖章、奖状,何梁何利奖等。坚守公益,济世为民。积极参与健康扶贫、巡回医疗、突发公共卫生事件救治工作,获“中国消除贫困奖”、全国卫生系统抗震救灾、抗洪抢险先进集体等称号。面对新冠肺炎疫情,医院坚决落实党中央、国务院决策部署,承担重症定点医院职能,构筑“诊断筛查、隔离收治、重症救治、康复管理”全链条防治网,全力落实“应检尽检、应收尽收、应治尽治”,成为武汉市行动最早、收治患者最多、救治质量最高的综合性医院之一,被中共中央、国务院授予“全国抗击新冠肺炎疫情先进集体”称号,被中共中央授予“全国先进基层党组织”称号。步入新时代,协和医院将继续秉承“仁爱济世、协诚人和”的办院思想,肩负“弘扬人道,献身医学,服务人类”的崇高使命,发扬“严谨求实,精益求精”的协和精神,实施“五大战略”,落地“十大计划”,朝着建设中国特色国际一流医学中心的宏伟目标砥砺奋进,为卫生健康事业发展再立新功!。






 5
5

 7
7

 6
6
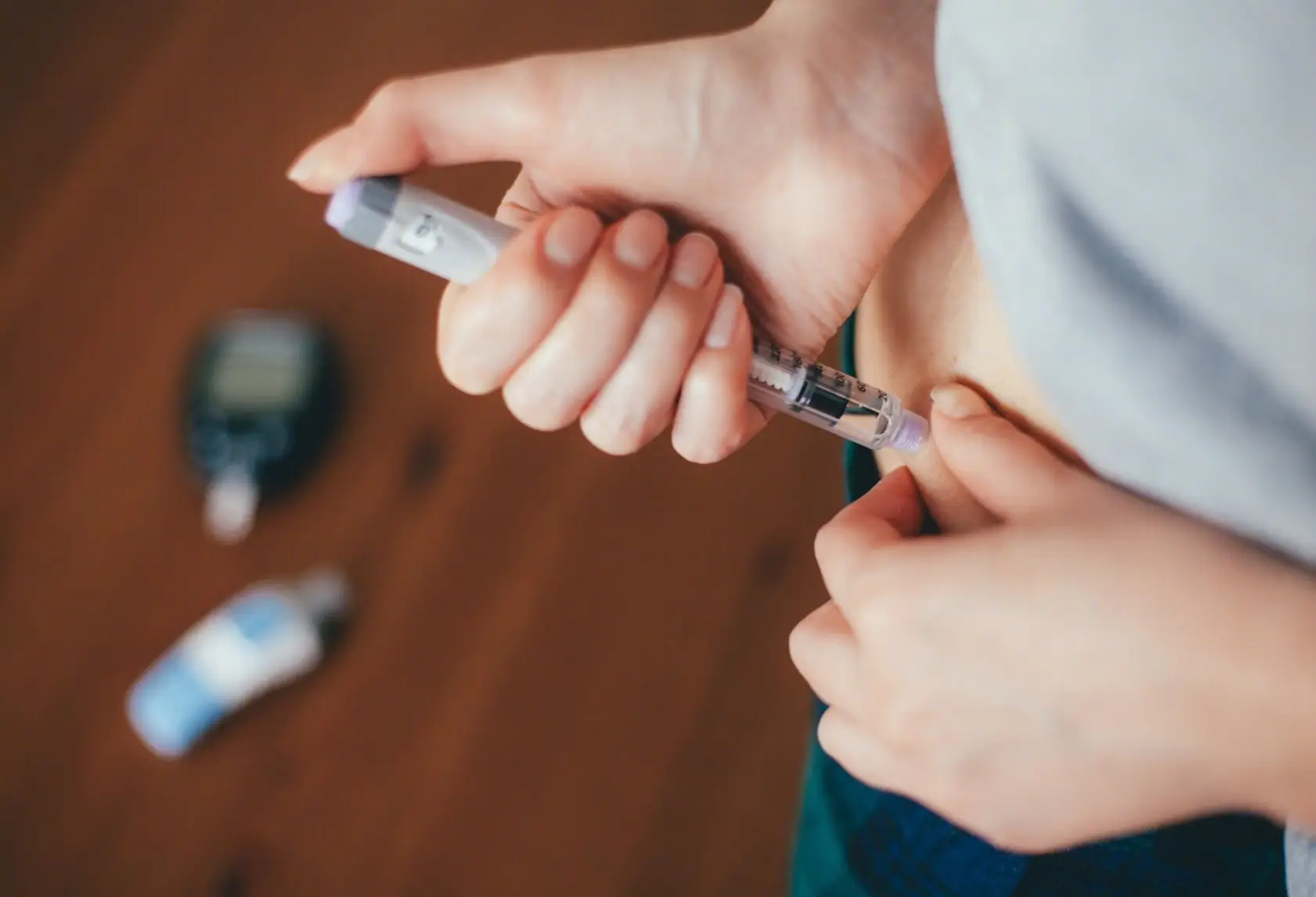
 5
5

 17
17

 0
0

 2
2
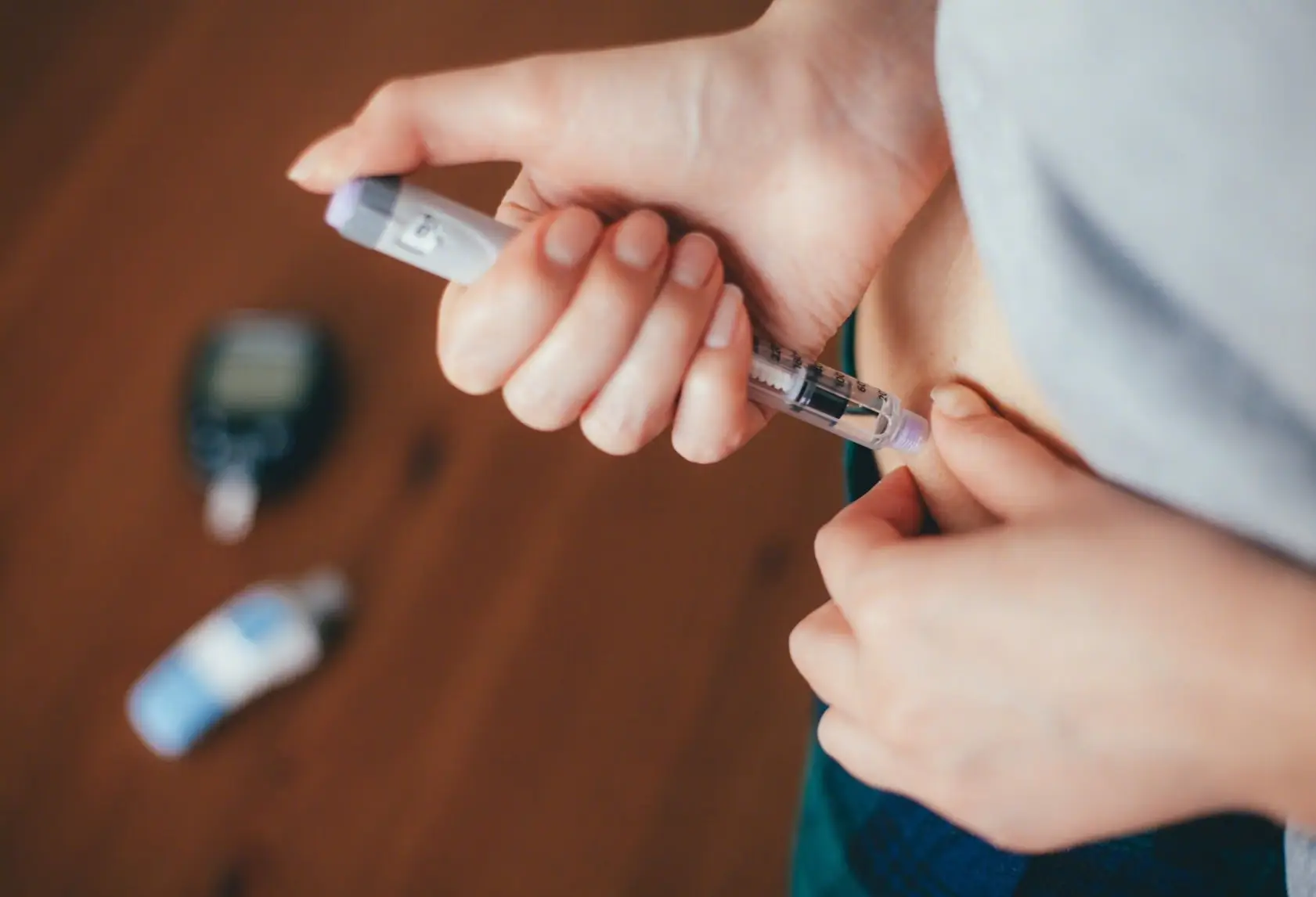
 14
14

 185
185

 26
26
