文章 复发难治霍奇金淋巴瘤自体移植后如何进行维持治疗?
本项研究是一项多中心 2 期研究,在美国 5 个中心进行。患者≥18 岁,为高危复发难治经典 HD,ECOG 0~2,器官和骨髓功能正常。自体 HSCT 后 30-60 天开始静脉注射维布妥昔单抗(1.8mg/kg)和纳武利尤单抗(3mg/kg),第 1 天,21 天 1 周期,最多 8 个周期。不允许纳武利尤单抗降低剂量,维布妥昔单抗剂量可降至 1.2mg/kg。如果由于毒性导致一种药物停用,另一种药物可继续应用。主要终点为所有接受治疗患者的 18 个月 PFS。
2017 年 5 月 3 日至 2019 年 7 月 13 日,招募 59 例患者,自体 HSCT 中位 54 天(IQR 46~58)后开始维布妥昔单抗+纳武利尤单抗治疗,中位 8 个周期(8~8)。34 例(58%)男性,29 例(49%)完成 8 个周期维布妥昔单抗+纳武利尤单抗治疗,45 例(76%)完成至少一种药物的 8 个周期治疗。
中位随访 29.9 个月(IQR 24.6~34.8),18 个月 PFS 率 94%(95% CI 84~98)。最常见不良事件包括感觉性外周神经病变(31 例[53%])和中性粒细胞减少(25 例[42%]),17 例(29%)发生需要激素治疗的免疫相关不良事件。无治疗相关死亡。
参考文献
Herrera AF, Chen L, Nieto Y, et al. Brentuximab vedotin plus nivolumab after autologous haematopoietic stem-cell transplantation for adult patients with high-risk classic Hodgkin lymPhoma: a multicentre, Phase 2 trial. Lancet Haematol. 2023;10(1 ): e14-e23. doi: 10.1016/S2352-3026(22 )00318-0

主任医师刘卫平
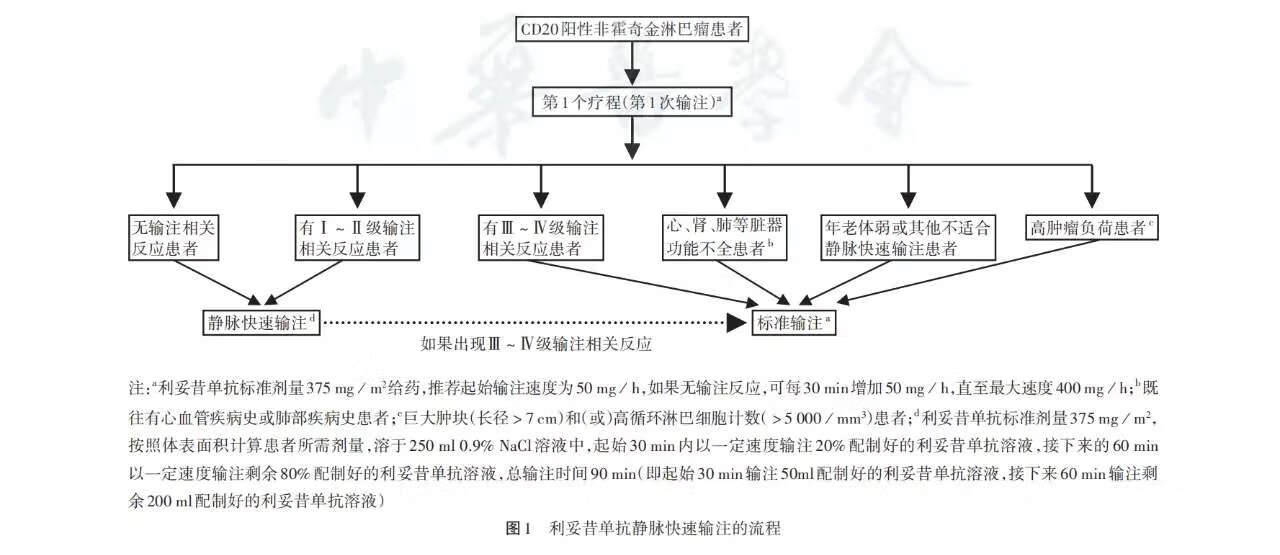
文章 利妥昔单抗静脉快速输注中国专家共识(2020年版)
利妥昔单抗上市20多年以来,在临床实践中疗效和安全性良好。美国食品药品管理局(FDA)于2012年批准了利妥昔单抗的静脉快速输注用于第2个及后续疗程。目前,利妥昔单抗90 min静脉快速输注方案已在国外成熟应用,美国国立综合癌症网络(NCCN)指南中也推荐第1个疗程利妥昔单抗输注未出现输注反应的患者,后续疗程可进行利妥昔单抗90 min静脉快速输注。我国也有研究数据证实了利妥昔单抗90 min静脉快速输注方案的安全性和耐受性。因此,基于国内外循证医学证据,为了提高患者的就诊质量以及节约医疗成本,本专家共识推荐,对于首次输注未发生明显不良反应的患者,后续疗程可使用利妥昔单抗90 min静脉快速输注方案。
利妥昔单抗是一种靶向CD20的单克隆抗体,能显著改善CD20阳性非霍奇金淋巴瘤(NHL)患者的预后。该药上市20多年来,在临床实践中疗效和安全性良好,主要的不良反应为输注相关反应。按照标准的输注速度,患者第1次输注时间为4~6 h,以后疗程的输注时间为3~4 h。长时间输注造成了患者的长时间等待,影响了患者的就医体验和生命质量,且治疗成本也相应增加。
因此,基于国内外循证医学证据,为了提高患者的就诊质量以及节约医疗成本,本专家共识推荐,对于首次输注未发生明显不良反应的患者,后续疗程可使用利妥昔单抗90 min静脉快速输注方案。
1 预防用药
每次输注利妥昔单抗前应预先使用解热镇痛药物(如对乙酰氨基酚)和抗组胺药物(如苯海拉明)。对于90 min静脉快速输注方案,治疗方案中的糖皮质激素应在输注利妥昔单抗前使用。
2 标准输注方案
第1次输注:利妥昔单抗标准剂量375 mg/m2,推荐起始输注速度为50 mg/h;如果无输注反应,可每30 min增加50 mg/h,直至最大速度400 mg/h。后续输注:利妥昔单抗标准剂量375 mg/m2,起始输注速度可为100 mg/h,每30 min增加100 mg/h,直至最大速度400 mg/h。
3 静脉快速输注方案
第1次输注:利妥昔单抗标准剂量375 mg/m2,推荐起始输注速度为50 mg/h;如果无输注反应,可每30 min增加50 mg/h,直至最大速度400 mg/h。后续输注:利妥昔单抗标准剂量375 mg/m2。参照美国FDA说明书,利妥昔单抗配置浓度为1~4 mg/ml[3]。按照体表面积计算患者所需利妥昔单抗剂量,可将其溶于250 ml 0.9% NaCl溶液中[21]。起始30 min以一定速度输注20%配制好的利妥昔单抗溶液,接下来60 min以一定速度输注剩余80%配制好的利妥昔单抗溶液(总输注时间为90 min)[3]。
4 静脉快速输注适合人群
NHL患者在利妥昔单抗第1个疗程标准输注治疗中未出现3~4级输注相关不良反应时,在后续疗程中,可接受利妥昔单抗的静脉快速输注。
5 静脉快速输注不适合人群
(1)第1个疗程治疗的B-NHL患者;(2)第1个疗程利妥昔单抗标准输注出现3~4级输注相关不良反应的B-NHL患者;(3)心、肺、肾等脏器功能不全的患者;(4)高肿瘤负荷患者:巨大肿块(长径>7 cm)和(或)高循环淋巴细胞计数(>5 000/mm3)的患者[3];(5)年老体弱或其他不适合静脉快速输注的患者。
6 输注相关反应的临床表现及处理
在大多数B-NHL患者中,首次利妥昔单抗输注期间可能发生的输注相关反应包括发热、发冷、畏寒、恶心、瘙痒、血管性水肿、低血压、头痛、支气管痉挛、荨麻疹、皮疹、呕吐、肌痛、头晕或高血压等,也有发生致命严重输注反应的报道。依据2017年11月27日美国国家癌症研究所(NCI)发布的常见不良事件评价标准(CTCAE)5.0版对输注相关反应的严重程度进行分级,其中,1级:反应短暂且轻微,无需中断输液,无需治疗;2级:需要中断治疗或输液且迅速予以对症治疗(如应用抗组胺药、非甾体抗炎药等),需要不长于24 h的预防用药;3级:状况处理延迟[如未立即对症状予以对症治疗和(或)短暂中断输液],初始症状改善后又复发,需要住院治疗的临床后遗症;4级:危及生命,需要紧急治疗;5级:死亡。
患者输注利妥昔单抗前进行预防用药,静脉快速输注过程中的监护要求与标准输注相同。输注相关反应通常在第1次输注开始后30~120 min内发生,根据严重程度选择干预措施,可减慢或中断利妥昔单抗输注并予以支持治疗(如应用抗组胺药物、糖皮质激素、肾上腺素、支气管扩张剂)。当症状完全缓解以后,可以减慢50%的速度重新开始输注治疗(如从100 mg/h降低到50 mg/h)。大部分发生非致命性输注反应的患者都能完成整个疗程的利妥昔单抗治疗。症状和体征完全缓解后,患者继续接受治疗很少再次发生严重输注相关反应。对于心肺功能不全以及循环淋巴细胞计数高(≥ 25 000/mm3)的患者需密切监测。
利妥昔单抗静脉快速输注的流程总结见图1。

主治医师韩小磊
文章 腹膜后淋巴瘤能治好吗

医联媒体
文章 惰性淋巴瘤怎么治疗

医联媒体
文章 淋巴瘤和淋巴癌有什么区别

医联媒体
文章 淋巴肉瘤是什么疾病?
现在临床上没有淋巴肉瘤的说法,淋巴肉瘤是非霍奇金淋巴瘤最初的名称,现在已不再使用。
淋巴组织起源的恶性肿瘤称为淋巴瘤,临床上按照病理类型,可分为霍奇金淋巴瘤和非霍奇金淋巴瘤两种类型。其中霍奇金淋巴瘤是一种相对少见但治愈率较高的恶性肿瘤,一般从原发部位向邻近淋巴结依次转移,是第一种用化疗能治愈的恶性肿瘤。非霍奇金淋巴瘤是一组具有不同组织学特点和起病部位的淋巴瘤,易发生早期远处扩散,根据淋巴瘤的生物学行为,可分为惰性淋巴瘤和侵袭性淋巴瘤。非霍奇金淋巴瘤理论上可以发生在全身各处淋巴组织,如胃肠道、脾脏、骨髓甚至中枢神经系统。
一旦出现淋巴瘤,需尽快到医院就诊,在医生的指导下进行合理治疗。

医联媒体
文章 霍奇金病是什么?
霍奇金病,也叫霍奇金淋巴瘤,属于淋巴瘤的一种,也是年轻人最常见的恶性肿瘤之一。霍奇金淋巴瘤是可以治愈的成年人少数的恶性肿瘤之一,早期以腋下、锁骨等浅表淋巴结肿大为主要表现,其症状还包括局部压迫症状,压迫气管出现干咳、呼吸困难;压迫腹腔可引起腹痛;出现腹股沟和骨盆淋巴堵塞,可引起下肢的水肿。
此外,霍奇金淋巴瘤还可以表现为发热、盗汗、消瘦、皮肤瘙痒等全身症状。建议霍奇金淋巴瘤患者应该及时就医,遵医嘱完善相关检查,进行治疗,以便获得最好的预后。

医联媒体
文章 薛医生科普—淋巴瘤
一、什么是淋巴瘤
淋巴瘤是起源于淋巴造血系统的恶性肿瘤,主要表现为无痛性淋巴结肿大,肝脾肿大,全身各组织器官均可受累,伴发热、盗汗、消瘦、瘙痒等全身症状。根据瘤细胞分为非霍奇金淋巴瘤(NHL)和霍奇金淋巴瘤(HL)两类。

二、淋巴瘤分类
NHL发病率远高于HL是具有很强异质性的一组独立疾病的总和,病理上主要是分化程度不同的淋巴细胞、组织细胞或网状细胞,根据NHL的自然病程,可以归为三大临床类型,即高度侵袭性、侵袭性和惰性淋巴瘤。根据不同的淋巴细胞起源,可以分为B细胞、T细胞和NK细胞淋巴瘤。病因病因不清。一般认为,可能和基因突变,以及病毒及其他病原体感染、放射线、化学药物,合并自身免疫病等有关。
三、临床表现
全身表现包括:1.全身症状恶性淋巴瘤在发现淋巴结肿大前或同时可出现发热、瘙痒、盗汗及消瘦等全身症状。2. 免疫、血液系统表现恶性淋巴瘤诊断时10%~20%可有贫血,部分患者可有白细胞计数、血小板增多,血沉增快,个别患者可有类白血病反应,中性粒细胞明显增多。乳酸脱氢酶的升高与肿瘤负荷有关。部分患者,尤其晚期病人表现为免疫功能异常,在B细胞NHL中,部分患者的血清中可以检测到多少不等的单克隆免疫球蛋白。3.皮肤病变恶性淋巴瘤患者可有一系列非特异性皮肤表现,皮肤损害呈多形性,红斑、水疱、糜烂等,晚期恶性淋巴瘤患者免疫状况低下,皮肤感染常经久破溃、渗液,形成全身性散在的皮肤增厚、脱屑。
四、检查
1.血常规及血涂片血常规一般正常,可合并慢性病贫血;HL可以出现PLT增多、WBC增多、嗜酸性粒细胞增多;侵袭性NHL侵犯骨髓可出现贫血、WBC及PLT减少,外周血可出现淋巴瘤细胞。
2.骨髓涂片及活检HL罕见骨髓受累。NHL侵犯骨髓,骨髓涂片可见淋巴瘤细胞,细胞体积较大,染色质丰富,灰蓝色,形态明显异常,可见“拖尾现象”;淋巴瘤细胞≥20%为淋巴瘤白血病;骨髓活检可见淋巴瘤细胞聚集浸润。部分患者骨髓涂片可见噬血细胞增多及噬血现象,多见于T细胞NHL。
3.血生化LDH增高与肿瘤负荷有关,为预后不良的指标。HL可有ESR增快,ALP增高。
4.脑脊液检查中高度侵袭性NHL临床III/IV期患者可能出现中枢神经系统受累,或有中枢神经系统症状者,需行脑脊液检查,表现为脑脊液压力增高,生化蛋白量增加,常规细胞数量增多,单核为主,病理检查或流式细胞术检查可发现淋巴瘤细胞。
5.组织病理检查HL的基本病理形态学改变是在以多种炎症细胞的混合增生背景中见到诊断性的R-S细胞及其变异型细胞。免疫组化特征:经典型CD15+,CD30+,CD25+;结节淋巴细胞为主型CD19+,CD20+,EMA+,CD15-,CD30-。NHL淋巴结或组织病理见正常淋巴结或组织结构破坏,肿瘤细胞散在或弥漫浸润,根据不同的病理类型有各自独特的病理表现和免疫表型。6.TCR或IgH基因重排可阳性。
五、诊断
淋巴瘤临床表现多样,虽然可以有慢性、进行性、无痛性淋巴结肿大,但也可以表现为其他系统受累或全身症状。临床上怀疑淋巴瘤时,可以做淋巴结或其他受累组织或器官的病理切片检查(活检)以确诊。
六、治疗
淋巴瘤具有高度异质性,故治疗上也差别很大,不同病理类型和分期的淋巴瘤无论从治疗强度和预后上都存在很大差别。淋巴瘤的治疗方法主要由以下几种,但具体患者还应根据患者实际情况具体分析。
放射治疗某些类型的淋巴瘤早期可以单纯放疗。放疗还可用于化疗后巩固治疗及移植时辅助治疗。
2.化学药物治疗淋巴瘤化疗多采用联合化疗,可以结合靶向治疗药物和生物制剂。近年来,淋巴瘤的化疗方案得到了很大改进,很多类型淋巴瘤的长生存都得到了很大提高。
3.骨髓移植对60岁以下患者,能耐受大剂量化疗的中高危患者,可考虑进行自体造血干细胞移植。部分复发或骨髓侵犯的年轻患者还可考虑异基因造血干细胞移植。
4.手术治疗仅限于活组织检查或并发症处理;合并脾机能亢进而无禁忌证,有切脾指征者可以切脾,以提高血象,为以后化疗创造有利条件。
5. 靶向治疗:来那度胺、BTK抑制剂等
6.免疫治疗:CAR-T
七、预后
霍奇金淋巴瘤的预后与组织类型及临床分期紧密相关,淋巴细胞为主型预后最好,5年生存率为94.3%;而淋巴细胞耗竭型最差,5年生存率仅27.4%;结节硬化及混合细胞型在两者之间。霍奇金淋巴瘤临床分期,Ⅰ期5年生存率为92.5%,Ⅱ期86.3%,Ⅲ期69.5%,Ⅳ期为31.9%;有全身症状较无全身症状为差。儿童及老年预后一般比中青年为差;女性治疗后较男性为好。非霍奇金淋巴瘤的预后,病理类型和分期同样重要。弥漫性淋巴细胞分化好者,6年生存率为61%;弥漫性淋巴细胞分化差者,6年生存率为42%;淋巴母细胞型淋巴瘤4年生存率仅为30%。有无全身症状对预后影响较HL小。低恶性组非霍奇金淋巴瘤病程相对缓和,但缺乏有效根治方法,所以呈慢性过程而伴多次复发,也有因转化至其他类型,对化疗产生耐药而致死亡。但低度恶性组如发现较早,经合理治疗可有5~10年甚至更长存活期。部分高度恶性淋巴瘤对放化疗敏感,经合理治疗,生存期也能够得到明显延长。

主任医师薛恺
文章 薛医生科普—套细胞淋巴瘤
1、 什么是套细胞淋巴瘤
套细胞淋巴瘤(MCL)过去曾命名为中心细胞性淋巴瘤,由非典型小淋巴细胞组成,广泛围绕正常生发中心,套区增宽,故称为套细胞淋巴瘤,常累及淋巴结、脾脏、骨髓、外周血。预后差,标准治疗方案化疗后缓解时间短,中位总生存期4~5年。
MCL占非霍奇淋巴瘤的2%~10%,男女之比为4∶1,中位发病年龄约60岁。自然病程可以表现为侵袭性和惰性。对治疗的反应类似惰性淋巴瘤,目前属不可治愈疾病,多药联合化疗的生存时间为3~5年。多数患者确诊时一般处于疾病的Ⅱ/Ⅲ期。80%患者瘤细胞甚至已累及脾脏外套层,形成肿块。
2、 套细胞淋巴瘤分类
按组织学分类:弥漫大B细胞淋巴瘤占31%,滤泡型占22%,小淋巴细胞(CLL型)占6%,套细胞型占6%,周围T细胞占6%,边缘区B洗吧MALT型占5%,余下各亚型均占2%。
按组织结构分为:套区生长,结节状生长,弥漫性生长;
按细胞形态学分为:经典型,变异型:小细胞、边缘区样、母细胞、多形性。

3、 临床表现
套细胞淋巴瘤最常见的表现是淋巴结肿大,经常伴随全身症状。几乎70%病人在诊断时已是Ⅲ期或Ⅳ期病变,常伴骨髓和外周血浸润。结外器官可能被侵及,胃肠道侵犯对认识该病特别重要。大肠有淋巴瘤性息肉病变的病人经常有套细胞淋巴瘤。有胃肠道侵犯的病人经常有咽淋巴环侵犯等等。套淋患者以老年男性为主,结外侵犯常见,兼具侵袭淋巴瘤的侵袭性和惰性淋巴瘤的不可治愈性。
4、 检查
1.病史和体格检查(特别是浅表淋巴结和肝脾大小)。
2.体能状态评分:ECOG。
3.症状:盗汗、发热、体重减轻。
4.实验室检查:三大常规,肝肾功能,血LDH、β2-微球蛋白。
5.HBV、HIV 检测。
6.病理检查:①淋巴结病理+免疫组化;②骨髓活检+免疫组化+流式细胞术分析免疫表型;③染色体核型和FISH 技术检测(t11;14)(q13;q32)。
7.影像学检查:①推荐全身PET-CT 检查或颈、胸、全腹部增强CT 检查;②胃肠道受累时进行胃肠内镜检测,Ⅰ~Ⅱ期患者建议常规进行胃肠内镜检查;③母细胞型或考虑中枢神经系统受累时进行腰椎穿刺及磁共振成像(MRI)检查;④心脏彩超(左室射血分数)或多门控探测(MUGA)扫描:考虑应用蒽环类方案化疗时。
8.推荐有条件的单位进行 IGHV 突变检测以及FISH 检测TP53 和MYC 异常。
五、诊断
中位发病年龄约 60 岁, 男、女比例为2~4∶1。80%以上的患者诊断时处于疾病晚期(Ann Arbor Ⅲ~Ⅳ期),表现为淋巴结肿大、肝脾肿大及骨髓受累,其他常见的结外受累部位为胃肠道和韦氏环,部分患者有明显的淋巴细胞增多,类似于慢性(或幼)淋巴细胞白血病。应用流式细胞术检测则几乎所有患者均有外周血/骨髓受累。
六、治疗
1. 高强度方案:CALGB方案(R+MTX+增强CHOP);Hyper CVAD方案;Nordic方案;RCHOP/RDHAP交替;序贯RCHOP/RICE;
2. 低强度方案:苯达莫司汀+R;RCHOP;改良R-Hyper CVAD并予R维持;
3. 巩固治疗:一线ASCT;二线Allo,临床试验CAR-T;
4. 二线治疗:免疫调节剂-来那度胺;蛋白酶体抑制剂-硼替佐米;双功能基烷化剂-苯达莫司汀;mTOR抑制剂-Ofatumumab(西罗莫司);BTK抑制剂-伊布替尼/泽布替尼;PI3Kδ抑制剂-idelalisib;CART。
七、预后
套细胞淋巴瘤5年生存率约25%,高IPI积分的病人5年生存者只有少数,而低IPI积分的病人5年生存率可达50%。目前临床上普遍采用简易套细胞淋巴瘤国际预后评分系统(MIPI) 对MCL 进行预后分层(表1)。
文章参考资料:
[1] 期刊:中国医学创新
[2] 套细胞淋巴瘤诊断与治疗中国专家共识
[3] 图片摘自:Nat Rev Cancer.2007 Oct;7(10):750-62

主任医师薛恺
文章 经典霍奇金淋巴瘤:一种独特的淋巴系统恶性肿瘤
经典霍奇金淋巴瘤(Classic Hodgkin Lymphoma,cHL),简称霍奇金淋巴瘤,是一种源于淋巴细胞的独特恶性肿瘤。自Thomas Hodgkin在1832年首次描述这种淋巴系统疾病以来,经过近两个世纪的研究,人们对霍奇金淋巴瘤有了更深入的了解。它不仅在欧美发达国家有较高的发病率,而且在包括中国在内的东亚地区也有相当高的发病率。本文将详细介绍经典霍奇金淋巴瘤的成因、症状、诊断及治疗方法。
一、经典霍奇金淋巴瘤的成因
经典霍奇金淋巴瘤的成因尚未完全明确,但许多研究表明,病毒感染、免疫功能失调和遗传因素可能与该疾病的发生有关。此外,一些环境因素如辐射、化学物质等也可能增加患霍奇金淋巴瘤的风险。
二、经典霍奇金淋巴瘤的症状
霍奇金淋巴瘤的症状多种多样,最常见的临床表现是淋巴结肿大。这些淋巴结通常呈无痛性、进行性肿大,常见于颈部或锁骨上淋巴结。随着病情的进展,淋巴结会逐渐增大并累及其他淋巴结区域,如腋窝、腹股沟等。晚期患者可能出现肝、脾、骨髓等器官受累,表现为肝脾肿大、贫血、骨髓抑制等症状。此外,患者还可能出现发热、盗汗、体重减轻等全身症状,这些症状被称为B症状。需要注意的是,并非所有霍奇金淋巴瘤患者都会出现B症状。
三、经典霍奇金淋巴瘤的诊断
经典霍奇金淋巴瘤的诊断主要依赖于病理学检查。通过取活检组织进行显微镜检查,可以发现恶性Reed-Sternberg(里-斯)细胞的存在。这些细胞具有独特的形态学特征,是霍奇金淋巴瘤的标志性细胞。此外,免疫组化染色和分子生物学检测等辅助手段也有助于提高诊断的准确性。
四、经典霍奇金淋巴瘤的治疗
目前,经典霍奇金淋巴瘤的治疗主要采用化疗、放疗和骨髓移植等综合手段。化疗是霍奇金淋巴瘤治疗的核心,通过给予患者一系列化疗药物,可以杀死或抑制癌细胞的生长。放疗则主要用于局部病灶的控制,通过高能射线照射肿瘤部位,破坏癌细胞的DNA结构,从而达到治疗目的。骨髓移植在某些特殊情况下可作为治愈性手段,尤其是对于复发或难治性霍奇金淋巴瘤患者。
五、总结
经典霍奇金淋巴瘤是一种独特的淋巴系统恶性肿瘤,其成因尚未完全明确,可能与病毒感染、免疫功能失调和遗传因素有关。该疾病的症状多种多样,以淋巴结肿大为最常见表现。通过病理学检查可以确诊霍奇金淋巴瘤,并采用化疗、放疗和骨髓移植等综合手段进行治疗。随着医学技术的不断进步和新药物的开发,相信未来会有更多的治疗方法问世,为霍奇金淋巴瘤患者带来更好的生存质量和治愈率。

学术小助手

常戈鋆
副主任医师
肿瘤科
北京大学人民医院

沈晔华
主任医师
肿瘤内科
复旦大学附属肿瘤医院

钱瑞琴
主任医师
中医内科





