文章 颈椎管狭窄常见症状有哪些?
颈椎管狭窄通常指颈椎管狭窄症,常见症状为感觉障碍及运动障碍,严重时还会导致大小便障碍。
1.感觉障碍:患有颈椎管狭窄症后,通常会导致脊髓神经受压,可引起感觉障碍,表现为四肢麻木、疼痛等,通常为始发症状,并持续时间较长。
2.运动障碍:在病变加重以后会出现运动障碍,表现为四肢无力、不灵活,不能进行体力劳动,甚至无法进行正常行走。
3.大小便障碍:脊髓受损特别严重,还可能会出现大小便功能障碍,表现为尿潴留、大小便失禁,严重时还会导致呼吸困难以及四肢瘫痪。出现以上症状后,建议及时去医院骨科就诊,确诊后合理进行治疗,避免病变加重。

医联媒体
文章 脊髓损伤后遗症有哪些?
脊髓损伤可能出现运动功能障碍、感觉障碍、肌力减退、平衡和协调问题、自主神经功能障碍、呼吸异常等后遗症。
1.运动功能障碍:脊髓损伤可以导致肢体运动功能的部分或完全丧失,损伤的程度和位置决定受影响的运动范围和能力。
2.感觉障碍:脊髓损伤可能导致感觉功能的丧失或减退,患者可能无法感受到触觉、温度、疼痛或位置信息。
3.肌力减退:脊髓损伤可能导致肌肉无力或肌肉萎缩,使患者在进行日常活动时感到困难。
4.平衡和协调问题:脊髓损伤可能导致平衡和协调能力的丧失,使患者在行走、站立或保持身体姿势时感到困难。
5.自主神经功能障碍:脊髓损伤可能影响自主神经系统的功能,有尿失禁、排便困难、性功能障碍等问题。
6.呼吸异常:严重的脊髓损伤可能影响呼吸肌肉的功能,导致呼吸困难或需要辅助呼吸设备。
脊髓损伤后遗症比较多,但不是每个患者都会出现,具体的因个体差异而不同,出现不适症状及时就医治疗。

医联媒体
文章 脊髓半切综合征什么症状?
脊髓半切综合征是由外伤引起的脊髓损伤,主要特点是脊髓的一侧受损,患者有运动功能障碍、感觉障碍、膀胱和肠道功能障碍、自主神经功能障碍等症状。
1.运动功能障碍:脊髓半切综合征会导致受损一侧的肢体运动功能受限或完全丧失,患者表现为肌肉无力、瘫痪、运动困难。
2.感觉障碍:受损一侧的感觉功能可能受到影响,患者有触觉、温度、疼痛或位置感觉的异常,比如感觉减退、感觉丧失或异常感觉。
3.膀胱和肠道功能障碍:脊髓半切综合征可能导致膀胱和肠道功能障碍,患者有尿失禁、尿潴留、便秘、排尿排便无力等症状。
4.自主神经功能障碍:脊髓半切综合征有时会影响自主神经功能,患者有出汗异常、血压不稳定、心率变化等症状。
脊髓半切综合征的症状因个体差异而不同,出现不适症状要及时就医治疗。

医联媒体
文章 脑干损伤有什么后果?
脑干损伤可能对生命安全造成威胁,也可能引发运动和感觉障碍、自主神经系统障碍等。
1.生命威胁:脑干损伤可能对生命构成直接威胁,脑干控制着呼吸和心跳等生命维持功能,严重的脑干损伤可能导致呼吸和心跳停止,需要紧急救治。
2.运动和感觉障碍:脑干损伤可能导致肢体的运动和感觉功能受损,患者有肢体瘫痪、肌张力异常、肌肉萎缩、肢体活动范围受限等情况。
3.自主神经系统障碍:脑干损伤可能干扰对自主神经系统的控制,导致自主神经功能紊乱,可能使体温调节异常、血压不稳、尿控制异常等问题。
脑干损伤除了以上影响外,也可能引起语言和听觉障碍、眼球运动障碍等,要及时就医治疗。

医联媒体
文章 脊髓空洞症状与治疗
脊髓空洞症一般表现为自发性疼痛、感觉障碍等。
在早期患者病变脊髓支配的区域,没有任何刺激的情况下可能会出现突然疼痛。感觉障碍的典型表现为患者双上肢和胸背部,呈短上衣样分布的痛温觉减退或者缺失,但触觉保持正常。如果患者症状比较轻微,暂时可以选择内科方式进行治疗,如口服甲钴胺、维生素B1之类的药物营养神经治疗。
脊髓空洞症患者通常会出现感觉方面的节段性分离,患者的深感觉会存在,但温痛觉会出现减退,此外有的患者还可能会出现下肢肢体运动功能障碍,棘间肌肌肉萎缩等症状,一般脊髓空洞症患者都需要进行手术治疗。如果患者症状比较明显,影响日常生活,则需要进行外科手术治疗。


副主任医师张继
文章 门诊见闻之三一一周围神经病变
徐某,女,75 岁,以双手麻木两月余就诊,查体双下肢水肿,双手腕关节以下浅痛觉减退。胃间质瘤手术胃切除术后六年,血常规: Hb76 克/升,红细胞体积 132.9FL(82 一 100),诊断为大细胞性贫血,周围神经病,为手术后内因子缺乏影响维生素 B12 吸收所致。予肌肉注射维生素 B1 维生素 B12 逐渐痊愈。
曹某,女,55 岁,以双下肢无力一月余就诊。曾以“颈椎病”住院治疗一周无效。牛皮癣病史,长期应用卡铂乳膏一年余。查体,双下肢肌力 4 级,闭目难立征阳性,睁眼闭眼均不稳。考虑周围神经病变为卡铂副作用所致,停用相关药物予营养神经等治疗,逐渐痊愈。
周围神经病常见症状表现:
- 感觉障碍 最初多为手指或是足疼痛或发麻感觉。并可有这些部位的感觉过敏,即轻轻地触摸就引起疼痛。也可有感觉异常,如蚂蚁爬感、针刺感、触电感等。皮肤的各种感觉均发生障碍,关节位置觉、痛觉、温度觉减退或消失,但受损程度可有所不同。最典型的感觉障碍为手套及短袜型,病重者还可向上扩展。局部肌肉可有压痛。
- 运动障碍 最初多为手指或足趾无力,严重者向上扩展至手腕、肘、踝、膝关节的肌肉。肌张力低(肌肉松软),腱反射减弱或消失。时间稍长则发生肌萎缩,以手背部的蚓状肌、骨间肌和手掌的大小鱼际肌明显,下肢以胫前肌、腓骨肌明显。可出现手的垂腕和足下垂。走路呈跨越步态。后期可因肌肉挛缩而发生畸形。
常见病因:
中毒:
- 金属:砷、汞、铝、铊、锰
- 溶剂:己烷、四氯化碳、有机磷
- 药物:氯喹、长春新碱、呋喃类等
- 饮食:山黧豆、河豚、毒覃
- 动物毒素:毒蛇
原因不明性感染:
- 急慢性髓鞘病、复发性髓鞘病、疫苗后髓鞘病、婴儿髓鞘病
代谢障碍:
- 糖尿病、肾功能衰竭、肝功能衰竭、血卟啉病、慢性甲状腺机能不足
中毒引起:
- 白喉毒素、铅、碲、砷中毒、六氯苯中毒、氰化物中毒、AETT 中毒
营养缺乏:
- 维生素 B12、B6、叶酸、蛋白质、烟酸、核黄素、硫胺
代谢障碍:
- 糖尿病、白蛋白异常
其他:
- 癌、骨髓瘤、结缔组织疾病等

主任医师田立军
文章 脊髓空洞症
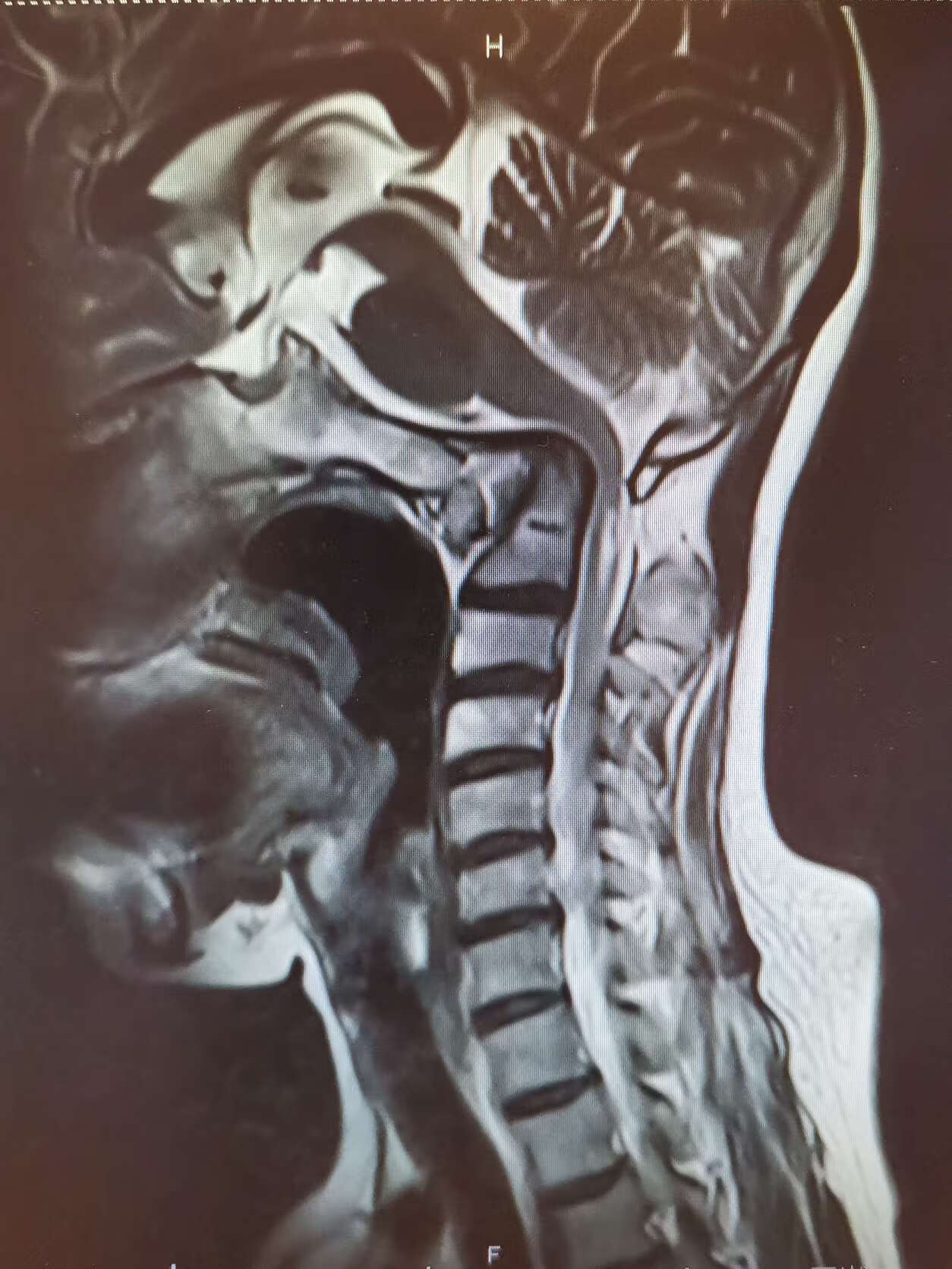
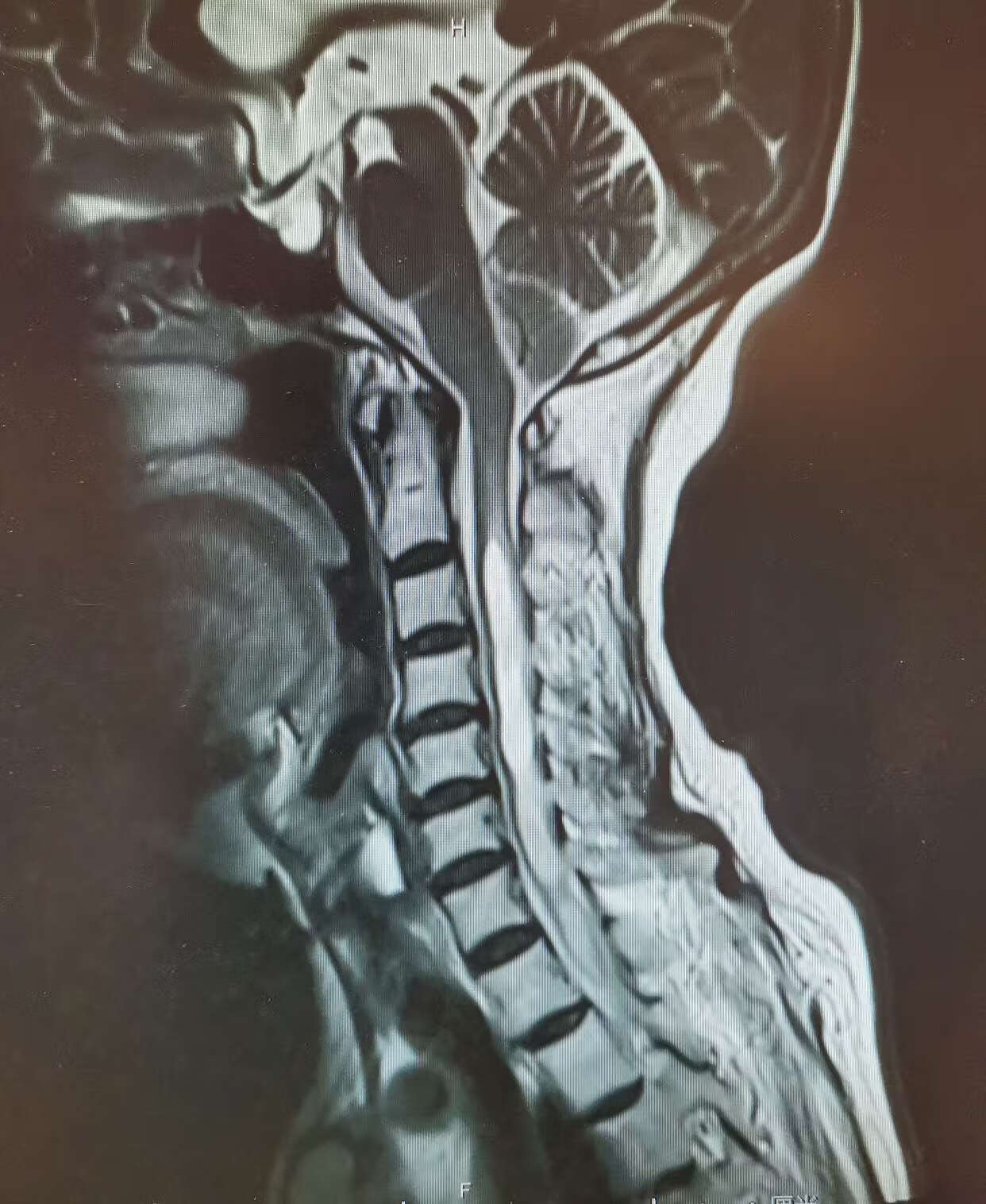
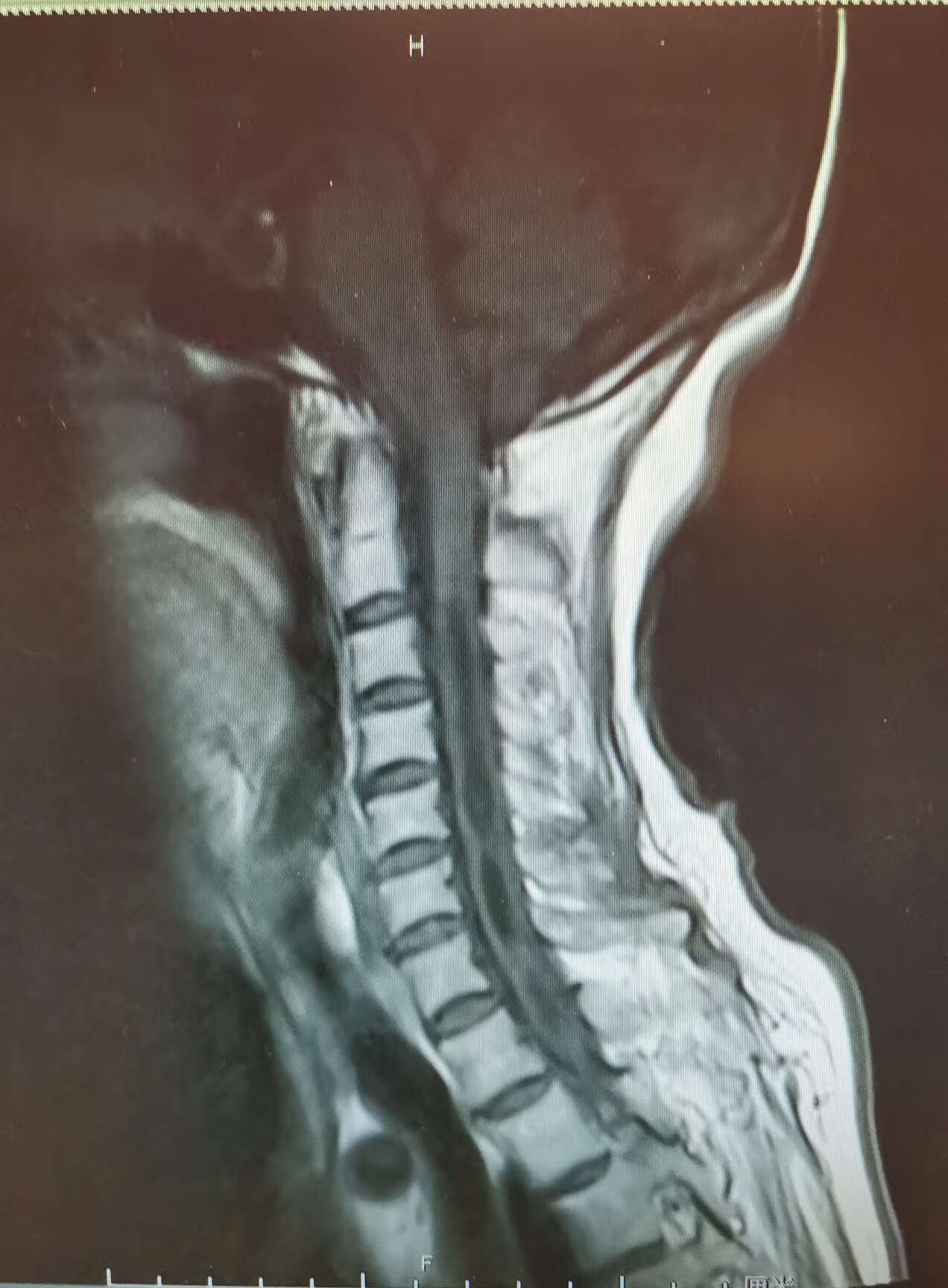

主任医师田立军
文章 急性脊髓炎
急性脊髓炎(acutemyelitis)是指各种感染后引起自身免疫反应所致的急性横贯性脊髓炎性病变,又称急性横贯性脊髓炎,是临床上最常见的一种脊髓炎,以病损平面以下肢体瘫痪、传导束性感觉障碍和尿便障碍为特征。病因与发病机制 病因不明,包括不同的临床综合征,如感染后脊髓炎和疫苗接种后脊髓炎、脱髓鞘性脊髓炎(急性多发性硬化).坏死性脊髓炎和副肿瘤性脊髓炎等。多数患者在出现脊髓症状前1 ~4周有发热、上呼吸道感染、腹泻等病毒感染症状,但其脑脊液未检出病毒抗体,脊髓和脑脊液中未分离出病毒,推测可能与病毒感染后自身免疫反应有关,并非直接感染所致,为非感染性炎症性脊髓炎(myelitisofnonin-fectious inflammatory type)。
病理 病变可累及脊髓的任何节段,但以胸髓(T3-5)最为常见,其原因为该处的血液供应不如他处丰富,易于受累;其次为颈髓和腰髓。急性横贯性脊髓炎通常局限于1个节段,多灶融合或多个节段散在病灶较少见;脊髓内如有2个以上散在病灶称为播散性脊髓炎。肉眼可见受累节段脊髓肿胀、质地变软,软脊膜充血或有炎性渗出物。切面可见病变脊髓软化、边缘不清、灰质与白质界限不清。镜下可见软脊膜和脊髓内血管扩张、充血,血管周围炎细胞浸润,以淋巴细胞和浆细胞为主。灰质内神经细胞肿胀、尼氏小体溶解,并可出现细胞破碎、溶解、消失;白质内髓鞘脱失和轴索变性,病灶中可见胶质细胞增生。脊髓严重损害时可软化形成空腔。
临床表现
本病可见于任何年龄,但以青壮年多见。男女发病率无明显差异。发病前1 ~2周常有上呼吸道感染、消化道感染症状,或有预防接种史。外伤、劳累、受凉等为发病诱因。急性起病,起病时有低热,病变部位神经根痛,肢体麻木无力和病变节段束带感;亦有患者无任何其他症状而突然发生瘫痪。大多在数小时或数日内出现受累平面以下运动障碍、感觉缺失及膀胱、直肠括约肌功能障碍。以胸段脊髓炎最为常见,尤其是T3-5节段,颈髓、腰髓次之。
1.运动障碍 急性起病,迅速进展,早期为脊髓休克期,出现肢体瘫痪、肌张力减低、腱反射消失、病理反射阴性。一般持续2~4周则进入恢复期,肌张力、腱反射逐渐增高,出现病理反射,肢体肌力的恢复常始于下肢远端,然后逐步上移。脊髓休克期长短取决于脊髓损害严重程度和有无发生肺部感染、尿路感染、压疮等并发症。脊髓严重损伤时,常导致屈肌张力增高。下肢任何部位的刺激或膀胱充盈,均可引起下肢屈曲反射和痉挛,伴有出汗、竖毛、尿便自动排出等症状,称为总体反射,常提示预后不良。2.感觉障碍 病变节段以下所有感觉丧失,在感觉缺失平面的上缘可有感觉过敏或束带感;轻症患者感觉平面可不明显。随病情恢复感觉平面逐步下降,但较运动功能的恢复慢且差。3.自主神经功能障碍 早期表现为尿潴留,脊髓休克期膀胱容量可达1000ml,呈无张力性神经源性膀胱,因膀胱充盈过度,可出现充盈性尿失禁。随着脊髓功能的恢复,膀胱容量缩小,尿液充盈到300~400ml即自行排尿称为反射性神经源性膀胱,出现充溢性尿失禁。病变平面以下少汗或无汗、皮肤脱屑及水肿、指(趾)甲松脆和角化过度等。病变平面以上可有发作性出汗过度、皮肤潮红、反射性心动过缓等,称为自主神经反射异常( autonomic dysreflexia)。
辅助检查1.脑脊液检查压颈试验通 畅,少数病例脊髓水肿严重可有不完全梗阻。脑脊液压力正常,外观无色透明,细胞数和蛋白含量正常或轻度增高,以淋巴细胞为主,糖氯化物正常。2.电生理检查(1)视觉诱发电位( VEP):正常,可作为与视神经脊髓炎及多发性硬化的鉴别依据。(2)下肢体感诱发电位( SEP) :波幅可明显减低。(3)运动诱发电位( MEP)异常,可作为判断疗效和预后的指标。(4)肌电图:可正常或呈失神经改变。3.影像学检查 脊柱X线平片正常。若脊髓严重肿胀,MRI显示病变部脊髓增粗,病变节段髓内多发片状或较弥散的T₂高信号,强度不均,可有融合(图16-1)。部分病例可始终无异常。
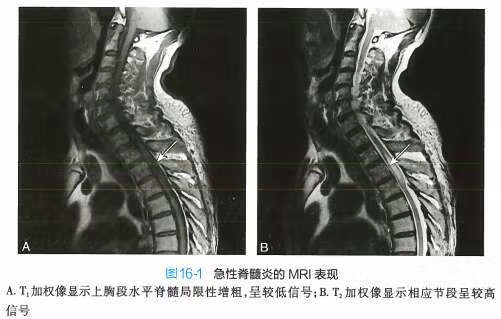
诊断及鉴别诊断
1.诊断根据急性起病,病前有感染或预防接种史,迅速出现的脊髓横贯性损害的临床表现,结合脑脊液检查和MRI检查,诊断并不难。2.鉴别诊断需与下列疾病鉴别:(1)视神经脊髓炎:属于脱髓鞘疾病,除有横贯性脊髓炎的症状外,还有视力下降或VEP异常,视神经病变可出现在脊髓症状之前、同时或之后。(2)脊髓血管病1)缺血性:脊髓前动脉闭塞综合征容易和急性脊髓炎相混淆,病变水平相应部位出现根痛、短时间内出现截瘫、痛温觉缺失、尿便障碍,但深感觉保留。
2)出血性:脊髓出血少见,多由外伤或脊髓血管畸形引起,起病急骤伴有剧烈背痛,肢体瘫痪和尿便潴留。可呈血性脑脊液,MRI检查有助于诊断。(3)亚急性坏死性脊髓炎( subacute necrotic myeliti) :较多见于50岁以上男性,缓慢进行性加重的双下肢无力、腱反射亢进、锥体束征阳性,常伴有肌肉萎缩,病变平面以下感觉减退。隨病情进展,症状逐渐加重而出现完全性截瘫、尿便障碍,肌萎缩明显,肌张力减低、反射减弱或缺失。脑脊液蛋白增高,细胞数多为正常。脊髓碘油造影可见脊髓表面有扩张的血管。此病可能是一种脊 髓的血栓性静脉炎,脊髓血管造影可明确诊断。
(4)急性脊髓压迫症:脊柱结核或转移癌,造成椎体破坏,突然塌陷而压迫脊髓,出现急性横贯性损害。脊柱影像学检查可见椎体破坏、椎间隙变窄或椎体寒性脓肿等改变,转移癌除脊柱影像学检查外可做全身骨扫描。(5)急性硬脊膜外脓肿:临床表现与急性脊髓炎相似,但有化脓性病灶及感染病史,病变部位有压痛,椎管有梗阻现象,外周血及脑脊液白细胞增高,脑脊液蛋白含量明显升高,MRI可帮助诊断。
(6)急性炎症性脱髓鞘性多发性神经病:肢体呈弛缓性瘫瘓,末梢型感觉障碍,可伴脑神经损害,括约肌功能障碍少见,即使出现一般也在急性期数天至1周内恢复。(7)人类T淋巴细胞病毒1型相关脊髓病( HTLV-1 ascialed myelopathy , HAM):是人类T淋巴细胞1型病毒慢性感染所致的免疫异常相关的脊髓病变,以缓慢进行性截瘫为临床特征。
治疗
急性脊髓炎应早期诊断、早期治疗、精心护理,早期康复训练对预后也十分重要。1.一般治疗 加强护理,防治各种并发症是保证功能恢复的前提。(1)高颈段脊髓炎有呼吸困难者应及时吸氧,保持呼吸道通畅,选用有效抗生素来控制感染,必要时气管切开行人工辅助呼吸。(2)排尿障碍者应保留无菌导尿管,每4~6小时放开引流管1次。当膀胱功能恢复,残余尿量少于100ml时不再导尿,以防膀胱挛缩,体积缩小。
(3)保持皮肤清洁,按时翻身、拍背、吸痰,易受压部位加用气垫或软垫以防发生压疮。皮肤发红部位可用10%乙醇或温水轻揉,并涂以3.5%安息香酊,有溃疡形成者应及时换药,应用压疮贴膜。
2.药物治疗
(1)皮质类固醇激素:急性期, 可采用大剂量甲泼尼龙短程冲击疗法,500 ~ 1000mg静脉滴注,每日1次,连用3 ~5天,有可能控制病情进展,也可用地塞米松10 ~ 20mg静脉滴注,每日1次,7~14天为一疗程。使用上述药物后改用泼尼松口服,按每公斤体重1mg或成人每日剂量60mg,维持4~6周逐渐减量停药。(2)大剂量免疫球蛋白:每日用量可按0.4g/kg计算,成人每次用量一般20g左右,静脉滴注,每日1次,连用3~5天为一疗程。
(3)维生素B族:有助于神经功能的恢复。常用维生素B, 100mg,肌内注射;维生素B2 500 ~1000μg,肌内注射或静脉给药,每天1 ~2次。(4)抗生素:根据病原学检查和药敏试验结果选用抗生素,及时治疗呼吸道和泌尿系统感染,以免加重病情。抗病毒可用阿昔洛韦、更昔洛韦等。(5)其他:在急性期可选用血管扩张药,如烟酸、尼莫地平。神经营养药,如三磷酸腺苷、胞磷胆碱,疗效未确定。双下肢痉挛者可服用巴氯芬5~ 10mg ,每天2~3次。3.康复治疗 早期应将瘫痪肢体保持功能位 ,防止肢体、关节痉挛和关节挛缩,促进肌力恢复,并进行被动、主动锻炼和局部肢体按摩。
预后
预后取决于脊髓急性损害程度及并发症情况。如无严重并发症,多于3-6个月内基本恢复,生活自理。完全性截瘫6个月后肌电图仍为失神经改变、MRI显示髓内广泛信号改变、病变范围累及脊髓节段多且弥漫者预后不良。合并泌尿系统感染、压疮、肺部感染常影响恢复,遗留后遗症。急性上升性脊髓炎和高颈段脊髓炎预后差,短期内可死于呼吸循环衰竭。

主治医师韩小磊
文章 什么是本体感觉发展障碍?本体感觉障碍的孩子有哪些表现?

JDH健康大讲堂
文章 脊柱损伤的患者出现感觉障碍后,为什么会容易形成压疮?

JDH健康大讲堂

张东
主任医师
神经外科
北京医院

陈功
主任医师
神经外科
复旦大学附属华山医院

王磊
主治医师
神经外科










