简称:
-

Hello,大家好,我是吕医生。
抑郁症作为精神科的常见病多发病,它的发病形式是发作性病程,也就是说抑郁症有反复发作的倾向。特别是当病人不规律服药,没有按疗程治疗的情况下,非常容易出现病情的反复,所以说规律服药,定期复查,对预防复发非常有效。
可是,临床工作中发现,很多抑郁症病人还是会有复发的倾向,那么抑郁症复发前都有哪些前兆表现呢,今天吕医生就给大家讲一下。
首先第一点,睡眠问题作为抑郁症的一种伴发症状,它往往随着抑郁症病情的波动而波动,也会随着抑郁症的好转而改善。往往也是病人抑郁症复发前较早出现的问题,表现为入睡困难,或者早醒,睡眠浅,易醒,整夜整夜地睡不着,躺在床上从天黑等到天亮。或者相反病人变得嗜睡,特别困倦,也可能出现。
其次,身体方面的变化。体重突变是也是抑郁前兆症状之一,他们在没有刻意的节食或者是增食的情况下,体重莫名其妙的减轻或增加。或者身体会莫名疼痛,觉得自己的背部、胸部、胳膊、胃部等身体其他部位莫名的疼痛或者酸胀不适感觉。
第三点,抑郁复发前情绪方面的变化往往不是太明显。此时表现为容易疲劳,感觉自己每一天都很疲惫,什么都不做也会觉得疲倦,懒散,不爱动,能坐着不站着,能躺着不坐着。走起路来感觉自己的双腿像是灌了铅一样的沉重,抬不起来。工作学习效率下降非常明显,给周围人一种心不在焉的感觉,非常容易走神。工作中非常容易出差错,丢三落四,做事情缺乏条理性、计划性,没有目标。
第四点,病人开始感到自己思维方面有些缓慢,感觉自己的脑子就像缺乏润滑的机器一样,思考问题非常慢。感到整个人非常没有生机,眼神看起来很丧的样子,眼睛里没有光芒,非常空洞,目光不是朝上或者朝前,而是朝下。
第五点,回避人际关系或者人际关系紧张。病人可能会表现出抗拒人际交往,不想说话,不想和别人交流,只想自己一个人待着房间里。他们觉得和朋友交流是一件费心费力的事情,连说话思考都成了力不从心的事情。此外还容易出现人际关系紧张。他们变得容易发怒,家人或者同事、朋友一点小事情就能把他们的脾气点燃。可能在别人眼里面就是一些鸡毛蒜皮的小事情他们会变得暴跳如雷。这些反映出病人可能已经有焦虑的情绪。
-
 最近,我们收治了一位颈椎管内肿瘤患者,并为其成功做了椎管肿瘤切除的手术,术后患者恢复得很好。为什么要在这里提这位年轻的小伙子,是因为他在就诊之前,一直以为自己得了颈椎病,并且将之当颈椎病治疗了1年。这样误诊误治的情况,在我们临床工作中时有发生,我觉得还是很有必要给大家讲一讲这方面的知识。不明原因的颈部疼痛,错当颈椎病治疗1年!在1年前,这位27岁的小伙子就出现颈部疼痛的症状,当时以为自己的是颈椎病,也没有去医院检查,就当颈椎病治疗,进行了手法、针灸等保守治疗。每次做完治疗后,略有缓解,但是疼痛一直存在,直到最近出现了疼痛加重,疼得睡不着觉,才来医院检查。
最近,我们收治了一位颈椎管内肿瘤患者,并为其成功做了椎管肿瘤切除的手术,术后患者恢复得很好。为什么要在这里提这位年轻的小伙子,是因为他在就诊之前,一直以为自己得了颈椎病,并且将之当颈椎病治疗了1年。这样误诊误治的情况,在我们临床工作中时有发生,我觉得还是很有必要给大家讲一讲这方面的知识。不明原因的颈部疼痛,错当颈椎病治疗1年!在1年前,这位27岁的小伙子就出现颈部疼痛的症状,当时以为自己的是颈椎病,也没有去医院检查,就当颈椎病治疗,进行了手法、针灸等保守治疗。每次做完治疗后,略有缓解,但是疼痛一直存在,直到最近出现了疼痛加重,疼得睡不着觉,才来医院检查。
 看了他的核磁片子后,很明显在颈椎管里长了一个肿瘤,并且已经把里面的脊髓压得扁扁的,情况还是比较严重。于是尽快为他做了肿瘤的切除手术,解除了脊髓受压的情况后,症状也得到了缓解。
看了他的核磁片子后,很明显在颈椎管里长了一个肿瘤,并且已经把里面的脊髓压得扁扁的,情况还是比较严重。于是尽快为他做了肿瘤的切除手术,解除了脊髓受压的情况后,症状也得到了缓解。
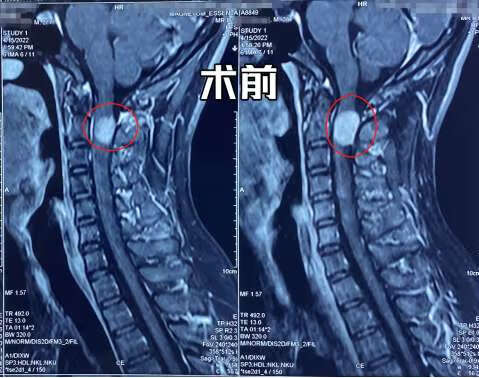
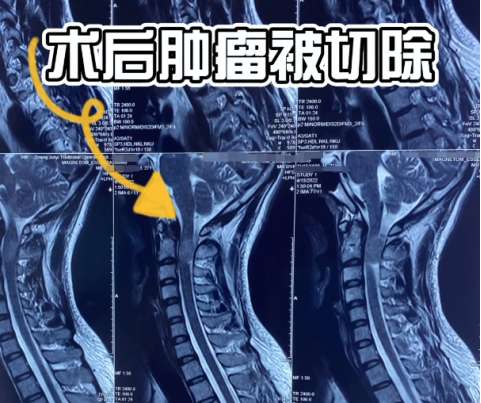
出现疑似颈椎病症状,一定要明确病因后再治疗!
从上面的病例中,大家应该能想到:出现一些和颈椎病相似的症状,病因不一定就是颈椎病!由于颈椎病非常常见,若大家出现颈部疼痛,上肢的麻木、疼痛,下肢走路踩棉感等颈椎病常见症状时,大部分人最先想到的就是颈椎病,但其实能导致这些症状的疾病有许多,其中就包括颈椎管肿瘤。颈椎病中有许多类型,比如说脊髓型颈椎病是压迫到脊髓,出现了相应的症状,而颈椎管内主要的内容物就是脊髓,如果椎管内或周围长肿瘤,也会导致脊髓受压,让患者出现类似颈椎病症状发生,这种情况也是很有可能的。当然,如果是其他疾病导致脊髓受压,同样也会引起相似症状。
 所以,患者朋友们出现原因不明的颈椎疼痛,特别是一些临床症状不是特别典型的,类似颈椎病的症状,一定要去正规医院做一些检查,明确病因后再进行治疗,以免造成误诊误治。一般来说,通过进行颈椎核磁共振,就能很好地筛查出椎管肿瘤了。若查出椎管肿瘤,该怎么治疗呢?通常情况下,发现椎管肿瘤建议尽早手术治疗。这种肿瘤多为良性肿瘤,切除干净后治疗效果很好,就算少数患者的椎管肿瘤是恶性的,切除后也能大大提高患者的生活质量。那能不能保守治疗呢?其实,椎管肿瘤的保守治疗效果不佳,服用药物等方法并不能让瘤子缩小。但椎管内或附近生长着非常重要的脊髓和神经,它们掌管着躯干、肢体的运动、感觉,如果肿瘤长时间压迫这些组织,时间长了可能会引起脊髓、神经的损伤,导致一些不可逆功能障碍。脊髓、神经的损伤不可逆,所以椎管肿瘤应该尽快手术切除,解除相应压迫。
所以,患者朋友们出现原因不明的颈椎疼痛,特别是一些临床症状不是特别典型的,类似颈椎病的症状,一定要去正规医院做一些检查,明确病因后再进行治疗,以免造成误诊误治。一般来说,通过进行颈椎核磁共振,就能很好地筛查出椎管肿瘤了。若查出椎管肿瘤,该怎么治疗呢?通常情况下,发现椎管肿瘤建议尽早手术治疗。这种肿瘤多为良性肿瘤,切除干净后治疗效果很好,就算少数患者的椎管肿瘤是恶性的,切除后也能大大提高患者的生活质量。那能不能保守治疗呢?其实,椎管肿瘤的保守治疗效果不佳,服用药物等方法并不能让瘤子缩小。但椎管内或附近生长着非常重要的脊髓和神经,它们掌管着躯干、肢体的运动、感觉,如果肿瘤长时间压迫这些组织,时间长了可能会引起脊髓、神经的损伤,导致一些不可逆功能障碍。脊髓、神经的损伤不可逆,所以椎管肿瘤应该尽快手术切除,解除相应压迫。 -

“烤红薯了,现烤现卖,又香又甜。”浓郁的香气,总能勾起食欲;商贩的吆喝,总能入你耳窝;入口的香甜,总能使你留恋。
红薯又叫红苕、甘薯、山芋、红山药、金薯、土瓜、白薯、番薯。红薯味甘,性平,归脾、胃、大肠经,无毒。
红薯作为一种健康食品具有特殊的营养价值,经常食用对身体有很大帮助。
据调查,红薯与长寿之间存在一定的关联,曾记载广西西部地区百岁以上老人生活中有一个共同点就是喜欢食用红薯。
美国费城医院从红薯中提取出一种活性物质—去雄酮,发现这种物质能够有效地抑制结肠癌和乳腺癌的发生。
红薯中的粘蛋白具有保护血管壁弹性的作用,同时也能很好的防止肝、肾中的结缔组织萎缩。

经常食用红薯,可以有效的利用红薯中的高含量膳食纤维预防心脏病、关节炎等疾病,能够促进肠蠕动,改善大便不通的情况。
常吃红薯有益身体健康,红薯的热量只有同等重量的大米所产生的热量的1/3,有一定的减肥功效,但并不是绝对的。
常吃红薯有助于维持人体的正常叶酸水平。
寒冷季节,来块烤红薯,捧一碗热腾腾的红薯粥,是不是很有诱惑呢?想吃就吃,想喝就喝吧,不过要注意控制量,有利身体健康。
温馨提示:①红薯可生吃或熟食,但不建议油炸后食用;②红薯虽可以做主食,但不能过量食用,食用总量不建议超过主食的1/3;③空腹食用容易泛酸、烧心;④发霉、黑斑的红薯,食用后容易引起中毒,甚至可能导致死亡;⑤胃寒、对红薯有过敏现象者不建议食用。
(番薯(学名:Ipomoea batatas (L.) Lam.)别称甘储、甘薯、朱薯、金薯、番茹、红山药、玉枕薯、山芋、地瓜、甜薯、红薯、红苕、白薯、阿鹅、萌番薯。一年生草本植物,地下部分具圆形、椭圆形或纺锤形的块根,茎平卧或上升,偶有缠绕,多分枝,叶片形状、颜色常因品种不同而异,通常为宽卵形,叶柄长短不一,聚伞花序腋生,蒴果卵形或扁圆形,种子1-4粒,通常2粒,无毛。
番薯是一种高产而适应性强的粮食作物,与工农业生产和人民生活关系密切。块根除作主粮外,也是食品加工、淀粉和酒精制造工业的重要原料,根、茎、叶又是优良的饲料。) -

月经量少,会影响怀孕吗?
-

其它可以省,但是床垫真的不能将就
-

血糖高,糖尿病,是困扰着很多人的一个问题。据数据观察,我国每年糖尿病人数量都在不断扩大,并且糖尿病的年轻化程度也越来越明显。糖尿病似乎将“矛头”指向了中年人甚至青年人。糖尿病的预防和控制是我们每个人都必须要重视的。

而糖尿病的形成并不是一朝一夕的,是长时间的不良生活习惯所导致的,因此预防糖尿病更需要从日常生活当中着手。
早上起来不碰“2物”,睡前坚持“2事”,血糖或许能稳如泰山
少喝粥类
有的朋友可能会好奇,为什么不能在早上喝粥呢?我们知道,喝粥虽然可以养胃,但是粥类食物多是由大米等谷物所熬制的,进入我们的肠胃之后,可以被迅速的进行消化和吸收,形成糖分。对于正常人来说,这类糖分可以被我们的身体当做能量或热量来使用。

但是对于糖尿病人,粥类可以让体内的血糖含量迅速上升。并且在早上我们的胃中是属于一个空腹的状态,更容易导致血糖指数的升高。
但是糖尿病人也不是说一点粥也不能喝,只是要注意喝粥的频率和量的大小。糖尿病人每周可以为自己安排3次左右喝粥的次数,且喝粥的量不宜过多。在食用的同时,可以搭配一些有盐分的食物来进行中和,从而起到调节体内血糖含量的效果。
不吃水果很多上了年纪的朋友由于肠胃蠕动速度较慢,很容易就会出现便秘的情况,因此在早晨起床后会食用一些水果来调节肠胃,缓解便秘。这虽然是一个缓解便秘的方法,但是对于糖尿病人来说并不适用。因为肠胃在早晨空腹的情况下,会充分的吸收水果中所含有的糖分,并由此将血糖含量迅速升高。
有些水果我们虽然吃起来并没有什么甜味,但是水果不甜并不意味着它含糖量就少。因为有很多糖类我们人体的味觉器官是感受不到的。我们常说的糖分指的是碳水化合物,而水果中所含的是单糖和多糖,即使没有甜味,但是这些糖分也会进入到人体,使得血糖的上升。因此,糖尿病人一定要忌口。
糖尿病人在睡觉前也要注意血糖的维持,记得在睡觉前这两件事,能让你安心睡个好觉。喝小半杯水
因为我们在睡觉时,身体就会处于一个比较缺水的状态,而体内的消化器官进行运作时,就会产生一些杂质,血糖含量也会因此提高。睡前喝一点水可以使血液中的血糖含量被稀释,减少因为血糖上升而给睡眠中的我们所带来的不适感。
除此之外,睡觉前所摄入的水分也不宜过多。因为过多地摄入水分会导致肾脏负担加重,从而出现浮肿的现象。并且,如果睡觉前喝水太多,夜晚起来上厕所的次数也会增多,会影响到人们的睡眠质量,造成白天精神不振等。睡前吃药
在睡觉前服用药物会使得药效更佳。因为我们在进入睡眠后,人体就会停止食物或水分的摄入,并且此时距离上次吃饭的时间也过了很久,肠胃中的食物已基本被消化掉了。这时服用药物可以让药效充分和身体相融合,能够更好地保持药力的持久性。
同时要提醒各位,不要主观臆断地去调整用药量的多少。有的朋友可能认为自己的血糖稳定后,就不必要再吃那么多药了,毕竟“是药三分毒”。但是血糖稳定下来的前提是患者本身按时按量吃药所维持的。如果自己私自减少药量,那么就会造成身体出现“耐药性”或者血糖反弹升高。到那时再想控制住血糖就不是那么容易了。因此,糖尿病人一定要控制自己的饮食,并根据医嘱按时按量服用药物。
-
随着医疗水平提高,越来越多的造影剂应用于临床(增强 CT、冠脉造影或血管造影等),由此产生的造影剂肾病也越来越多。所谓的造影剂肾病是指:血管内注射造影剂后 3 天血肌酐升高≥44.2umol/L 或较基础值升高≥25%,并且排除其他原因导致的急性肾损伤。
造影剂肾病是仅次于肾脏灌注不足和肾毒性药物引起的医院获得性急性肾损伤的第三大原因。其发生率与原有慢性肾脏病、糖尿病、注射造影剂前的水化程度以及造影剂的渗透压、粘度及剂量密切相关。
造影剂肾病发生是多因素导致的结果,其核心的发病机制是造影剂引起的肾髓质损伤,引起肾小管的直接细胞毒性的结果。由于肾髓质对缺氧比较敏感,所以损伤最重。而原有慢性肾脏病或高龄的患者,造影剂在肾脏滞留时间越长,发生造影剂肾病的可能性越大。
在打造影剂前 24 小时,停用非甾体消炎药、二甲双胍、襻利尿剂及其他肾毒性药物;充分的水化,术前给予 500ml 的等渗晶体液,术后给予 1200ml 等渗晶体液;采用等渗的造影剂,且限制造影剂的剂量(<100ml);对于存在肾功能减退的患者,必要时可给予血液滤过清除造影剂等措施可以有效地防止造影剂肾病的发生。若必须再次使用造影剂,建议间隔 2 周,可以减少造影剂肾脏的发生率。
大多数应用造影剂的患者,血清肌酐水平升高一过性,24--48 小时开始升高,3 天达到高峰,7--10 天内回落到基线水平,其预后与原有肾功能的水平及患者的整体状况密切相关。造影剂肾病需要透析的比例较小,一旦发生,预后不佳。
-

十个孩子七个迷八个恋九个爱还有一个超级爱…
今天我们说的是孩子都爱吃的红心火龙果。 霸气的学名红心火龙果有个霸气的学名——哥斯达黎加量天尺。原产于哥斯达黎加,生长于中美洲的热带雨林。具有抗旱、耐高温、喜光等特性。现在美国(夏威夷)和中国(广西、广东、贵州、海南、云南和福建)等多地均有引种栽培。
霸气的学名红心火龙果有个霸气的学名——哥斯达黎加量天尺。原产于哥斯达黎加,生长于中美洲的热带雨林。具有抗旱、耐高温、喜光等特性。现在美国(夏威夷)和中国(广西、广东、贵州、海南、云南和福建)等多地均有引种栽培。 营养价值红心火龙果富含维生素C、膳食纤维、胡萝卜素、甜菜红素和多种矿物质等,具有低脂肪、高磷脂、低热量等特点,有预防便秘、护肤养颜、降低血糖和血脂等功效。强大的甜菜红素家里人第一次吃红心火龙果,大小便时,吓坏了,以为排出了血尿以及血便,后来发现原来是红心火龙果惹的祸。其实这是正常现象,红心火龙果里面含有大量的甜菜红素,这是一种水溶性生物碱类色素,对身体并没有损害,而且这种营养物质抗氧化能力非常高,与维生素C的抗氧化能力相比,它的抗氧化能力要高出2-3倍。
营养价值红心火龙果富含维生素C、膳食纤维、胡萝卜素、甜菜红素和多种矿物质等,具有低脂肪、高磷脂、低热量等特点,有预防便秘、护肤养颜、降低血糖和血脂等功效。强大的甜菜红素家里人第一次吃红心火龙果,大小便时,吓坏了,以为排出了血尿以及血便,后来发现原来是红心火龙果惹的祸。其实这是正常现象,红心火龙果里面含有大量的甜菜红素,这是一种水溶性生物碱类色素,对身体并没有损害,而且这种营养物质抗氧化能力非常高,与维生素C的抗氧化能力相比,它的抗氧化能力要高出2-3倍。 红白区别红肉火龙果的甜度更高,一般在18度到25度左右,吃起来口感也更加细腻糯软,白肉火龙果的甜度则仅仅是5度左右,吃起来比较清淡。红肉火龙果的胡萝卜素含量更高,而且含有大量的甜菜红色素,这些营养物质对我们提高免疫力等都大有帮助。
红白区别红肉火龙果的甜度更高,一般在18度到25度左右,吃起来口感也更加细腻糯软,白肉火龙果的甜度则仅仅是5度左右,吃起来比较清淡。红肉火龙果的胡萝卜素含量更高,而且含有大量的甜菜红色素,这些营养物质对我们提高免疫力等都大有帮助。 -

妊娠期糖尿病(gestational diabetes mellitus,GDM)是指妊娠期首次发现或发生的不同程度的糖耐量异常。妊娠前已有糖尿病的患者妊娠,称糖尿病合并妊娠。目前我国 GDM 患病率已达 10-20%,大约平均每 6 个孕妈妈中就有 1 个成为“糖妈妈”,遭遇甜蜜的烦恼。
GDM 有何风险?
GDM 是一种高危妊娠,若血糖控制不佳,孕妇极易发生各种感染、流产、早产、巨大儿、胎儿生长受限、胎儿畸形、新生儿低血糖和呼吸窘迫综合征,甚至出现母婴死亡等不良后果。GDM 患者在产后发生 2 型糖尿病(T2DM)的风险是正常糖耐量孕妇的 7 倍,GDM 患者产后 5-16 年约有 17-63%进展为 T2DM,GDM 患者产后发生其他代谢性疾病和心脑血管疾病的风险也大大提高,其子代成年后发生肥胖、糖耐量异常、糖尿病和代谢综合征的风险也明显升高。
GDM 如何诊断?
GDM 一般在孕 24-28 周通过 75g 葡萄糖耐量试验(OGTT)进行筛查,任何一项血糖值超过以下标准即诊断为 GDM:
- 空腹血糖≥5.1mmol/L
- 餐后 1 小时血糖≥10.0mmol/L
- 餐后 2 小时血糖≥8.5mmol/L
GDM 患者血糖控制目标:
- 空腹血糖: 3.9-5.3mmol/L
- 餐后 2 小时血糖: 5.6-6.7mmol/L
GDM 如何治疗?
目前控制孕期血糖的方法主要有健康教育、饮食控制、适当运动、血糖监测和胰岛素治疗。孕妇在日常饮食中应多吃富含维生素、微量元素、膳食纤维及易消化的食物(如蔬菜、低糖水果、鸡蛋、低脂牛奶、鱼肉、禽肉等);少吃或不吃高糖、高脂肪、高能量的食物;少食多餐,避免进食过饱,控制体重。运动方式可选择散步、瑜伽、孕妇操、游泳等,运动的强度应以孕妇能耐受、在运动过程中无不适为宜,每次运动的时间也因人而异,一般控制在 30-60 min 之间。80-90%的 GDM 患者可以通过饮食控制和适当运动来达到血糖控制。如果通过生活方式干预,血糖还是不能得到很好的控制,不推荐孕使用任何口服降糖药,应及时就诊内分泌代谢科,在医生指导下进行胰岛素治疗。
DM 孕妇产后发生 T2DM 的风险是正常孕妇的 7 倍,因此建议合并 GDM 的孕妈妈产后 6 周就诊内分泌代谢科进行 OGTT 检查,并在此后每年筛查一次。
-
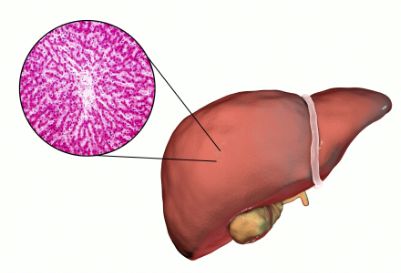 乙肝小三阳做到以下几点就可以喂奶了:1.怀孕7,8,9个月分别注射免疫球蛋白,以阻断胎儿通过胎盘受到感染。但是也有观点说,这种方法其实只是人们的内心渴望,不能确实保证。2.孩子出生后24小时内注射免疫球蛋白和乙肝疫苗。这个是必须的,而且是证实非常有效的。免疫球蛋白可以迅速起到效果,为孩子提高免疫力打好基础。如果单靠乙肝疫苗,则需要三个月的时间才可以建立抗体。3.在孩子出生第一针疫苗在第一针球蛋白注射后15天或30天注射,第二和第三针疫苗按国家计划规则延迟,如第一针疫苗在15天注射,第二针疫苗就在45天,第三针疫苗在半岁后第15天。4.如想哺乳,有一种说法是做乳汁的DNA测试,如果DNA能度低于危险值就可以哺乳。
乙肝小三阳做到以下几点就可以喂奶了:1.怀孕7,8,9个月分别注射免疫球蛋白,以阻断胎儿通过胎盘受到感染。但是也有观点说,这种方法其实只是人们的内心渴望,不能确实保证。2.孩子出生后24小时内注射免疫球蛋白和乙肝疫苗。这个是必须的,而且是证实非常有效的。免疫球蛋白可以迅速起到效果,为孩子提高免疫力打好基础。如果单靠乙肝疫苗,则需要三个月的时间才可以建立抗体。3.在孩子出生第一针疫苗在第一针球蛋白注射后15天或30天注射,第二和第三针疫苗按国家计划规则延迟,如第一针疫苗在15天注射,第二针疫苗就在45天,第三针疫苗在半岁后第15天。4.如想哺乳,有一种说法是做乳汁的DNA测试,如果DNA能度低于危险值就可以哺乳。
展开更多
展开更多








