
母乳喂养优点:
- 营养素齐全,且最容易消化吸收,是婴儿的最佳食品。含乳清蛋白多、酪蛋白少,含必需氨基酸多,在胃内形成的凝块少,易于消化吸收;以不饱和脂肪酸为主,硬脂酸含量少,脂肪滴小,易于消化;乳糖成分高,易于铁的吸收;含矿物质比例适合生理需要,钙磷比例为 1.5~2∶1,易于钙的吸收。
- 保护婴儿免受病原微生物的感染。由于母乳中含有丰富的免疫物质如:巨噬细胞等可吞噬、杀伤病原微生物;分泌型的 IgA 可保护肠道免受病原微生物的侵袭;乳铁蛋白具有抑制大肠杆菌的作用等,使小儿具有较好的免疫力。
- 经济、方便。
- 增进母子间感情,有利于婴儿的体格、智力以及心理的发育。
哺乳方法
尽早开乳。新生儿期每日哺乳 8~10 次,按需哺喂;2~3 月可改为 6~8 次,每 2.5~3 小时喂一次;最好能喂至 4~6 月,有条件者可喂至 8~12 月,在不影响加辅食情况下可 2 岁断奶。哺乳时每次应先将一侧乳房吸尽,再换喂另一侧乳房,并应两侧乳房先后交替,如乳量多或小儿患病不能吸尽时,应用吸乳器将乳汁吸空。
喂母乳注意事项
- 注意乳母的营养,情绪;避免服用能渗透至乳汁的药物;注意婴儿含接乳头的正确姿势;防止乳头皲裂;禁忌饮酒;乳母患严重疾病及传染病时应停止哺乳;按时给婴儿添加辅食。

医学上哺乳期是指产妇生产后乳汁喂养宝宝的一个时期,大约是十月至一年。哺乳期超过一年,乳汁中的酪蛋白、脂肪含量较初乳大大减少,单纯靠母乳喂养已经难以满足宝宝的成长需求了,此时需要添加辅食,此时很多宝妈选择给宝宝断奶,重返工作岗位。但往往很多宝妈因涨乳回奶不畅大大影响工作和生活,如何顺利度过回奶期呢,宝妈们可以这样做:
1、一旦出现乳汁淤积在乳房,引起乳房肿胀、憋涨难忍,在2天内寻求专业的医生或催乳师帮忙排出淤积的乳汁,疏通乳管。
2、尽量避免回奶期间对乳房、乳头的刺激,泌乳素的分泌会随之减少,乳汁的分泌也逐渐减少。千万不要让宝宝再吸乳汁或者吸奶器频繁吸奶,也不要让宝宝摸。
3、可用芒硝湿敷或者隔物冰袋冷敷帮助乳房减轻涨奶的感觉,淋浴时也要避免用热水冲洗乳房。
4、如果发现乳房里有局部硬块或者红肿、发热等,及时到正规医院就诊防止乳腺炎。
5、平时回奶时饮食的选择——应忌食那些促进乳汁分泌的食物,如花生、猪蹄、鲫鱼、汤类等,少吃蛋白质含量丰富的食物,这样可以减少乳汁的分泌。回奶期还要注意避免大量饮水。
6、回奶药物可以选择尽量大剂量维生素B6片、甲磺酸溴隐亭片,中药炒麦芽炒山楂等,避免使用激素类的药品,如乙烯雌酚等。
7、一般宝妈回奶需要一周左右,长则大两周。一周后乳房不再涨奶,但是按压后还会有乳汁分泌,只要坚持不让孩子吃或者摸乳汁会继续逐渐减少至完全消失。千万不要相信目前某些机构排残奶的说法,以免造成回奶延迟或者其他损伤。


门诊实录……点视频,听洪医生给大家科普……
运动、广场舞、旅行
在这些谈笑风生的快乐时刻
下身不知为何也伴随一股“湿意”来袭
这不仅在生活和出行上有许多麻烦
而且似乎造成了许多女性的尴尬

这么大了还尿裤子?高发的漏尿问题
已经不是三岁小孩了,但漏尿却随时随地可能发生。
打喷嚏、大笑、蹦跳、走路…...,也会突然感到身下涌出一股暖流—漏尿了。

这是许多女性正在默默承受着的一个难以启齿的疾病—压力性尿失禁。
接下来,我们就来聊聊女性压力性尿失禁。
什么是压力性尿失禁?
压力性尿失禁(stress urinary incontinence,SUI)是指打喷嚏、咳嗽或剧烈运动等腹压增高时出现不自主的尿液自尿道口漏出。
压力性尿失禁的危害
压力性尿失禁不仅会 严重影响患者的生活、卫生、社交和工作 , 还会对他们的心理造成极大的困扰 。 由于患者不敢接近他人,也不愿参加社交活动,所以有人把压力性尿失禁称为“社交癌”。
为什么会出现压力性尿失禁
盆底支持结构的薄弱和损伤是压力性尿失禁发生的重要解剖学基础,妊娠(尤其是难产或超重胎儿)引起的创伤是压力性尿失禁最重要的危险因素之一。另外一个因素是雌激素水平降低,盆底肌松弛,这就是漏尿容易发生在绝经后且有妊娠史的女性的原因了。
虽然普遍困扰着女性们,但压力性尿失禁并非一种不治之症。
压力性尿失禁治疗方法目前多样但不统一,总体可概括为非手术治疗和手术治疗。非手术治疗包括心理干预、生活方式调整、盆底物理治疗、注射治疗、药物治疗及中医治疗,但通常因治疗效果不理想而选择手术治疗。
什么情况下需要手术?
手术目的是提高女性的生活质量,当我们保守治疗效果不佳的时候,或者患者对自身生活治疗特别不满意的时候可以在专业医生的评估下做手术治疗,目前主流的手术方式为尿道中段悬吊术。
尿道中段悬吊术效果如何?
该术式就是在阴道前壁做一个1.5cm左右的切口,将吊带放置在尿道中段,腹压突然增加时,吊带就可以像汽车的安全带一样提吊尿道,防止尿液漏出,从而治疗压力性尿失禁。该手术方式从1997年应用到现在,除具有明显微创优势外,更是取得良好的长期有效率。

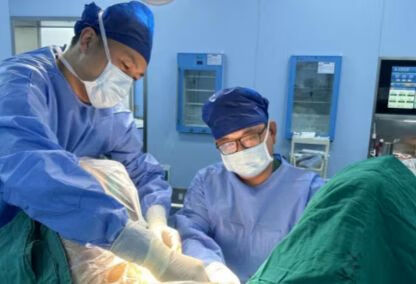
笔者在为患者行尿道中段悬吊术,手术时长大约10分钟。
如果您有上述漏尿的难言之隐,建议您尽早泌尿外科就诊或正规线上问诊咨询,祝您早日告别“湿意”人生。

作为一名神经内科医生,我几乎每天都会接到关于 “ 肉跳 ” 的咨询。很多患者 出现 肌肉不自主地跳 后,在互联网上一查常常会检索到 “渐冻症”,因 而感到恐慌,害怕自己患上 “ 渐冻症 ” 。在从事神经科工作的这 12 年里,我接触了许多确诊的 “ 渐冻症 ” 患者,面对面交流的患者也 有 近千人。因此,对于这 “ 渐冻症 ” 的临床特征和患者的心理状态 都 有一定了解。正因为如此,在与因 “ 肉跳 ” 前来咨询的患者交流时,我能深切体会到他们的恐惧、担忧和焦虑。
有几位患者给我留下了特别深刻的印象。他们因为 “ 肉跳 ” 而过度担心,甚至无法集中精力工作,只要身体某个部位有轻微的跳动,内心的神经仿佛就被拨动一次,恐惧感也随之增加,日复一日地活在担惊受怕之中。
为帮助大家更好地了解和认识 “ 肉跳 ” ,我特意写了这篇文章。在内容上,我尽量避免使用专业术语,力求让所有人都能读懂。希望这篇文字能为大家解答疑惑,带来一些安心。
什么是 “肉跳”?
“ 肉跳 ” 在医学上称为肌束震颤,是一种在肌肉纤维中出现的短暂、不自主的收缩现象,通常表现为局部肌肉有节奏地轻微跳动,类似于皮肤下的小 “ 波浪 ” 或 “ 震颤 ” 。这种现象通常不痛,也不会影响到正常的肌肉力量或功能。肌束震颤很常见,几乎每个人在一生中都可能经历过,尤其是在疲劳、紧张或压力大的时候。
“肉跳”与渐冻症的区别
许多患者担心 “ 肉跳 ” 是渐冻症的早期表现。所谓 “ 渐冻症 ” ,即肌萎缩侧索硬化症( ALS )或运动神经元病( MND ),是一种罕见的神经系统退行性疾病,其主要特征是肢体肌肉无力和 肌肉 萎缩。疾病的早期通常从一侧的胳膊或腿部开始,表现为肌肉无力。患者常描述日常活动受限,例如最近感觉剪指甲使不上力、拧不开瓶盖、做家务时胳膊发沉、走路时腿乏力且易跌倒。在无力的肢体上患者可能会注意到 “ 肉跳 ” 现象。随着病情的进展,逐渐出现胳膊或腿变细、 塌陷,也就是我们说的肌肉 萎缩 。 “ 渐冻症 ” 最终可能影响到呼吸功能 ,造成呼吸衰竭。 然而,单独的肉跳与渐冻症 一般 没有直接 关联 ,二者有显著不同之处:
1、肉跳的频率与范围: 普通的肌束震颤通常范围小、频率低,并且会间歇性发生,时常在一段时间后自行消失。 “渐冻症”的肉跳基本都是固定的出现在发生肌肉无力、萎缩的部位,几乎不会表现为全身不固定的这跳一下、那跳一下。
2、没有伴随肌肉无力: 渐冻症的症状不仅仅是肌肉的跳动, 更主要的是 肌肉无力、萎缩 ,并且无力萎缩 逐渐加重。而普通的肉跳不会导致肌肉无力、萎缩或运动功能的丧失。
3、肉跳的诱发因素: 肌束震颤通常与疲劳、压力、过量咖啡因、缺钙或缺镁等因素有关,而渐冻症是一种神经退行性疾病,与这些诱因无关。
为什么会出现 “肉跳”?
肌束震颤可能是多种因素综合作用的结果,通常属于良性表现,不需要过度担心。以下是一些常见的诱因:
1 、 压力和焦虑: 长期的情绪紧张会引起体内神经系统的反应,从而导致肌肉的短暂性收缩。
2 、 疲劳和睡眠不足 :肌肉长时间处于疲劳状态或睡眠不足时,容易出现短暂的肌束震颤。
3 、 饮食习惯: 摄入过多的咖啡因、酒精等刺激性物质可能会刺激神经系统,诱发肌肉跳动。
4 、 微量元素缺乏: 体内钙、镁、钠等元素的失衡,可能影响肌肉神经的传导,导致局部肌肉的跳动。
5 、 运动后反应: 高强度运动后,肌肉处于紧张状态,短时间内可能会出现肉跳的现象。
6 、 神经损伤: 这种情况就是 “渐冻症 ”患者出现肉跳的原因,因脊髓前角运动神经元受损,受损的神经元会发生异常的自发电活动 ,失去神经支配的肌肉纤维会 容易受到 受损 神经或其他因素的刺激而自发收缩 ,就会引发肉跳现象。
什么情况下需要就医?
尽管肉跳大多属于良性现象,但如果出现以下情况,应及时就医,以排查其他可能的病因:
1、伴随 明确 的肌肉无力、萎缩等症状;
2、伴有明确的肢体麻木、疼痛等症状;
3、伴有抽筋、痉挛疼痛、肌肉发僵等症状。
如何缓解 “肉跳”?
大多数肉跳属于一过性,不需要特殊治疗,但如果因其导致困扰,可以尝试以下方法缓解:
1、放松心情 :适当的心理调节和放松练习,如深呼吸、冥想,有助于缓解紧张情绪。
2、保持充足睡眠 :保证充足的休息,有助于缓解肌肉的紧张状态。
3、调整饮食 :减少咖啡因、酒精的摄入,保持均衡饮食,必要时补充钙、镁等微量元素。
4、适度运动 :适当的运动可以帮助肌肉放松,但注意避免过度疲劳。
总结
“ 肉跳 ” 是一种常见且通常良性的肌肉现象,常与疲劳、压力或饮食习惯有关 。 单纯的 “肉跳”一般 与渐冻症 没有直接关系 。 希望这篇文章能够给你带来帮助。
他强由他强 , 明月照大江;
他横由他横 , 清风拂山岗;
他跳由他跳,笑看落花飘 。

胃镜肠镜一起做的两大好处
有些朋友发现了肺里有实性肺结节,直径超过8毫米,比如说一厘米或者一厘米出头。想知道这样的肺结节需不需要做手术?其实这个问题已经有了业内的专家共识,具备以下四个条件中的其中任意一项,就可以考虑手术切除。
第一,那就是临床考虑恶性概率比较高,也就是说看着像肺癌,可以考虑进行手术。但这个不同的医生会有不同的阅片意见,存在经验差异。也就是说有的医生可能看片子觉得像是肺癌,有些觉得不是。所以,大家一定要请经验丰富的肺外科医生看看片子。
第二,PET-CT或者胸部增强CT影像符合恶性特征。大家知道超过8毫米的实性肺结节做PET-CT是有意义的,如果大家有条件做了PET-CT,代谢符合恶性肿瘤征象,也是可以考虑手术的。如果大家没有条件做PET-CT,可以选择做增强CT,如果血流灌注特征符合肺癌征象,可以考虑做手术。但这同样存在医生阅片经验的差异,有可能这家PET-CT的医生觉得像是恶性的,而另一家机构觉得不是恶性的,这也是有可能的。
第三,通过穿刺活检证实为肺癌。有些位置的肺结节可以在手术前通过穿刺活检或者 支气管镜做活检来明确病理,如果病理是恶性的,那肯定就需要手术了。
第四,就是患者手术的意愿非常强烈。也就是说自己通过希望用手术的方式来把自己的肺结节切掉。
具备了以上四个条件中的任意一项,超过8毫米的实性肺结节是可以考虑手术的。

糖尿病足预防与治疗要点。
基因检测主要应用于含腺癌成分的肺癌。
目前我国肺癌专家指南推荐肺癌基因检测用于如下患者人群:
1,可手术切除的肺癌,术后 II/III 期非鳞癌患者进行 EGFR 突变检测指导辅助靶向治疗;
2,不可手术切除的 III 期及 IV 期肺癌患者在病理学诊断后尽量保留足够组织标本进行基因检测,对于非鳞癌组织进行 EGFR 突变、 ALK 融合、 ROS1 及 RET 融合检测,肿瘤标本无法获取或量少时,可通过外周血游离 / 肿瘤 DNA 进行检测。
3, EGFR-TKIs 耐药患者,建议再次活检进行基因检测以明确耐药类型,指导后续用药。
一般地,从分期来说,0 期的原位癌和 IA 期的微浸润癌手术百分百治愈,不需要做基因检测。
IA 期病人按照肺癌诊疗指南术后也不需要做任何辅助治疗,包括靶向治疗。理论上也是不需要做基因检测的。但 IA 期,尤其是有较多高危因素的 IA3 期,有一部分病人在后续几年可能会出现复发转移,对这类病人可以根据家属意愿做基因检测。一方面是病人根据自身意愿和检测情况使用靶向药,另一方面,有些病人后面复发转移难以再次穿刺活检获取标本,提前做了基因检测也可以在未来复发转移中指导 靶向药使用 。
对于 IB 期以上的肺腺癌病人,常规要进行基因检测,因为我国腺癌病人敏感基因突变率比较高,有较大机会能使用靶向药。
展开更多
















