科普文章
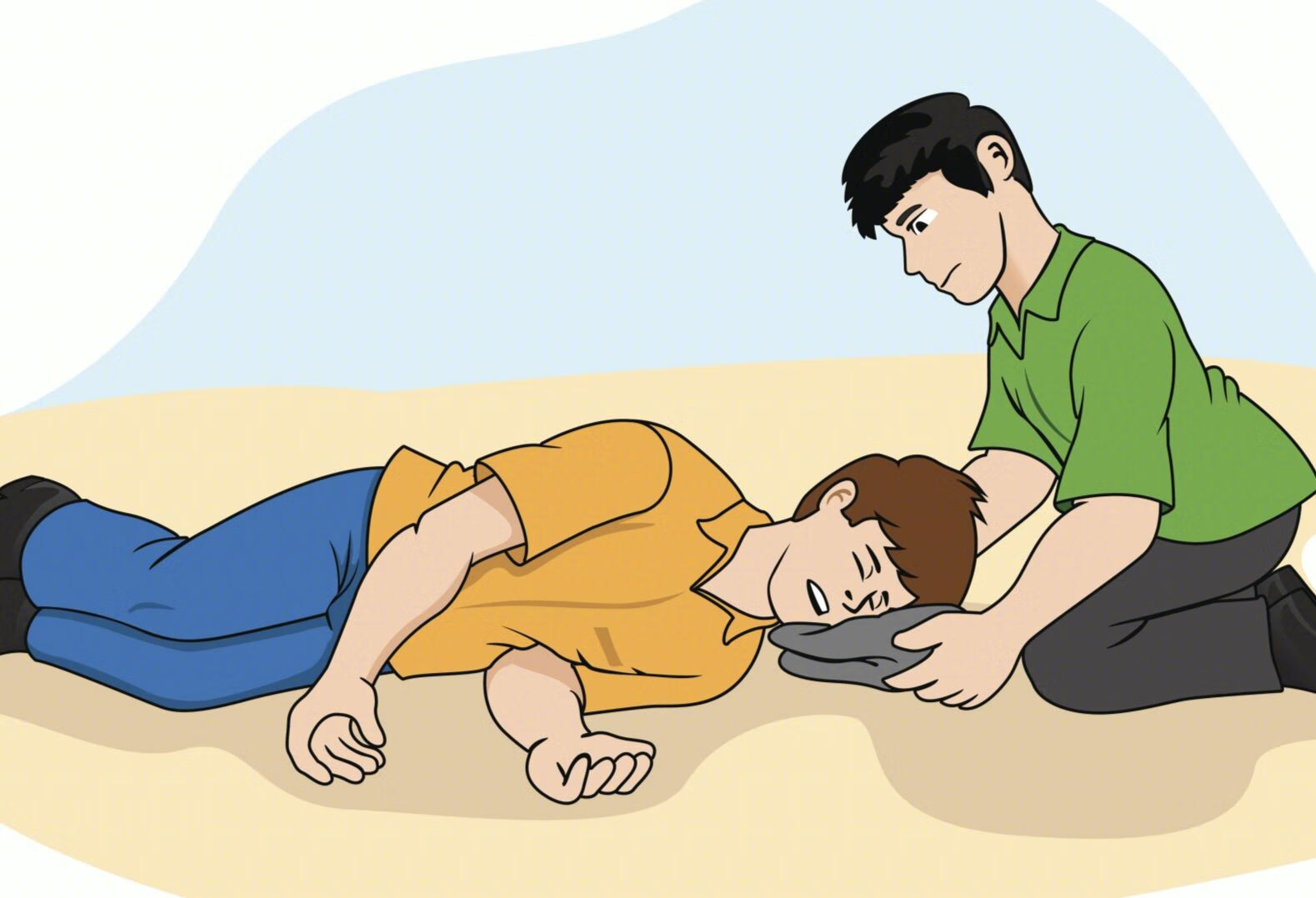
癫痫是系统性红斑狼疮的中枢神经表现之一,当系统性红斑狼疮患者出现癫痫时,往往是病情加重的一种标志。不要过度恐慌,一定要及时就诊,积极配合医生治疗,控制原发病并抗癫痫治疗。

做到这些想不好都难!

系统性红斑狼疮20年结婚10年宝贝女儿7岁

赵四小姐得狼疮照样活到88岁,有什么好怕?

系统性红斑狼疮所致脊髓病

轻型红斑狼疮有什么表现?

因为最近很多人都在问我,你停激素了吗?所以闲聊一下,我对于红斑🐺疮停激素🉐理解。

系统性红斑狼疮需要治疗多久,并发症能好吗

疲劳是系统性红斑狼疮(SLE)最常见的症状之一,可见于67%~90%的SLE患者,虽然貌似“无关紧要”,但可严重影响患者的生活质量,造成患者工作和社交困难等多方面问题。

服用💊在日常生活中要注意什么?
展开更多















