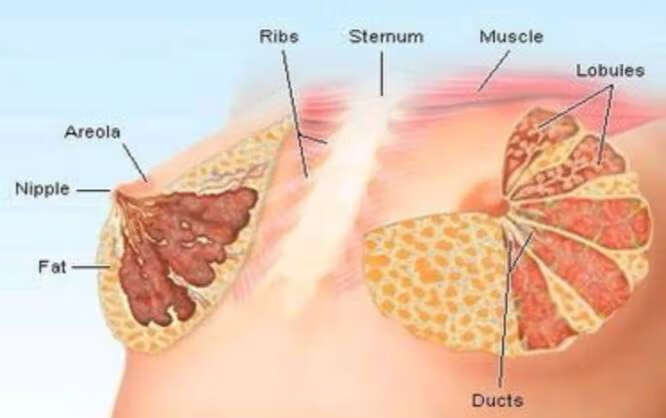
乳腺腺病是常见的乳腺增生症的一种类型。其临床症状与单纯性乳腺上皮增生症(乳痛症)相类似,但在体征上与囊性增生病相近似。好发于30-40岁的中年女性。其病因一般认为和内分泌及精神因素有关,即可能与卵巢功能紊乱,雌激素与孕激素比例失常,黄体分泌减少,雌激素、泌乳素分泌增多,导致乳腺组织增生而发病。
其病理特征:在大体形态上手术切除标本多为灰白色较坚硬的肿块,无包膜与正常乳腺组织边界不清,肿块或结节可为1个或多个,其大小多在2cm以内。切面见灰白色或棕色半透明的颗粒状改变,有时和乳腺癌不易区别。乳腺腺病在镜下的病理特征其主要改变可分为3型或3期:1、小叶增生型,为腺病的早期形态,主要为乳腺小叶增生,小叶内导管及腺泡均增生,数目增多,小叶体积增大,纤维组织轻度增生,小叶内及小叶间有淋巴细胞侵润,小叶境界仍保持清楚,小叶形态不规整或小叶间相互靠近,此型又可分为:腺泡型腺病,主要是小叶内腺泡增生,数目增多,腺泡上皮增生成两层或多层并充满腺泡腔中;腺管型腺病,主要为小叶内末端导管增生及腺泡导管化,导管数目增多,有的导管上皮增生呈乳头状突入管腔。2、纤维腺病型,腺病的中期形态,此时小叶内腺管和纤维组织都增生,并有不同程度的淋巴细胞侵润,增生的纤维组织将腺管彼此分开,小叶结构紊乱,腺管上皮增生呈多层或形成乳头状、筛状,甚至完全充满管腔,小叶内导管扩张形成微囊,当腺管和纤维组织进一步灶性增生时,可形成纤维腺病瘤。3、硬化性腺病型,为纤维化期,是腺病的晚期表现,其特点是小叶内纤维组织过度增生,致使管泡萎缩乃至消失,只残留萎缩的导管,见腺管受挤压扭曲变形,上皮细胞体积变小,深染,但细胞无异形性。由以上病理分型可以看出乳腺腺病是由轻到重的渐进性病变过程,是多种形态的病变组合,每一时期是以某一种形态为主要变化,分别出现不同的大体形态和临床表现。
本病好发于30-40岁中年妇女,平均年龄35岁,发病至就诊时间约2年左右,发病年龄较乳腺囊性增生病早5年左右。乳腺周期性疼痛和肿块为本病的主要表现,即月经前乳腺胀痛加重、肿块增大,行经后疼痛减轻或缓解、肿块变小。此种周期性疼痛常因病变分型而不一,在小叶增生型时,周期性疼痛非常明显;纤维现病型则疼痛减轻;硬化性型时几乎无疼痛;常为胀痛、针刺样痛或隐痛,可向患侧腋窝、肩部放射。乳房肿块常为多个,常累及两侧乳腺,但也可单发,肿块一般较小,直径多在2cm以上,肿块形状不一,呈片块状、结节状和条索状等,边缘不甚清楚;肿块硬度随纤维组织增生的程度而不一,小叶增生型时质韧;纤维腺病型时质中等;硬化性腺病型质硬,有时误诊为癌;肿块触痛以小叶增生型明显;纤维腺病型次之;硬化性腺病时无触痛。小叶增生型患者月经经常不规则,经期短,月经量少,乳房肿块和疼痛常因胸闷不舒,性情急躁等情绪变化而改变,尤以小叶增生型患者,当情绪波动生气后疼痛加重,肿块增大变硬。本病主要与乳腺癌作鉴别,特别在硬化性腺病型时,乳腺出现质硬,边缘不清楚的无痛性肿块容易误诊为乳癌;若诊断有困难时刻行钼靶X线摄影、肿物细针吸取细胞学等检查,常能协助诊断。
其治疗包括以下几种措施;1、中医中药治疗,采用疏肝理气、化瘀散结的治疗,可用中成药乳癖消片、乳疾宁片、乳康片、乳结消颗粒等药内服;还可选用乳结消贴膏及药物胸罩外用。2、碘制剂治疗,常用5%碘化钾溶液10ml,每日3次,口服,或复方碘溶液(卢氏液),其液每10ml内含碘0.5g、碘化钾1g,常用量为0.1-0.5ml(3-5滴),每日3次口服。3、维生素药物,维生素药物具有保护肝脏作用,可改善肝功能,从而加强肝脏对雌激素的灭活作用,调节性激素代谢。同时还能改善自主神经功能,达到治疗本病的目的。维生素A可促进无活性的过氧雄烯酮及孕烯酮转变成活性雄烯酮和孕酮,后两者有拮抗雌激素作用,常用剂量为每次2-5万u,每日3次口服。每次月经结束后连用2周,如大剂量久服,可引起食欲不振、腹泻、四肢疼痛、肝脏增大、嗜睡、呕吐等不良反应。维生素E,是一种抗氧化剂,可抑制细胞间变,调节卵巢功能,使血清黄体酮/雌二醇比值上升,使成熟卵泡增多,黄体细胞增大,并抑制孕酮氧化,增加了孕酮的作用,从而纠正体内分泌紊乱。常用剂量为每次100mg,每日3次口服,连用3个月。其优点无不良反应,价格低廉。维生素B6主要参与蛋白质及氨基酸的代谢,其缺乏可引起经前紧张雌激素过剩,本药对调节激素平衡有一定作用,每次20mg,每日3次口服。4、激素治疗。一般主张不宜长期常规使用,因为如用之不当可产生体内激素平衡紊乱,只有其他疗法无效时或患者疼痛症状较重时,才可慎重应用。雄激素疗法:甲基睾丸素,每次5mg,每日2-3次,口服,每月总剂量不应超过300mg,长期应用可引起女性患者男性化等不良反应;丙酸睾丸酮,每日25mg,肌内注射,共3-4天,如超量或长期使用,也可引起与甲基睾丸素相同的不良反应;丹他唑,每次200-300mg,每日2-3次,口服;三苯氧胺,对症状较重的患者,采用持续给药,每次10mg,每日2次,口服。对一般患者采用周期性给药,在月经后2-5天开始口服三苯氧胺,供用药15-20天,邢颖等采用三苯氧胺10mg,每日2次,1个月后改为10mg,每日1次,维持2个月为一疗程,结果证明近期疗程较好,但停药后有一定的复发率。服药较长的病人,停药后复发率减少,复发时间也较晚。溴隐亭,据文献报告总有效率可达70-97%,其给药方法可分为持续性给药,即从月经来潮后第5天开始给药,到月经来潮时停止,连续停药4天,从小剂量开始,第一周前3天1次服用1.25mg每日2次,后4天改为每日3次,第二周前3天,1次用2.5mg;每日2次,后4d均为每日3次,每次服用2.5mg,以后一直维持此剂量不变。周期性给药即月经来潮后的第11-13日,每日用药1.25mg,第14日至下次月经来潮时服用1.25mg,每日2次,用药时间不超过6个月。
手术治疗:经过药物治疗疗效不明显,或临床上不易与乳腺癌相鉴别时,可采用手术治疗,手术方法包括肿块局部切除、肿块较多者可行经皮下乳腺全切除术。术中最好做冰冻切片,避免误诊而行不应作的乳腺癌根治术。切除标本送病理活检,以明确诊断。

一、激素治疗:
- 中药治疗效果不佳者,我们在临床上往往可以考虑激素治疗。
- 通过激素水平的调整,达到治疗的目的。
- 临床上常用的药物有黄体酮,以增生腺体检测雌激素受体阳性着口服他莫西分。
- 激素疗法不宜长期应用,以避免造成月经失调等不良反应。
二、手术治疗:
- 患者经过药物治疗后疗效不明显,肿块增多、增大、质地坚实者,细胞学检查见导管上皮细胞增生活跃,并有不典型增生者,年龄在四十岁以上有乳腺癌家族史者建议选择手术治疗。
根据病变范围大小、肿块多少采用不同的手术方法。
- 肿块切除。肿块类属于癌症高发家庭成员,肿块直径小于三公分者,可行包括部分正常组织在内的肿块切除。
- 乳腺区段切除术。病变仅限于某局部病理结果显示有上皮细胞高度增生渐变,年龄在四十岁以上者,可行乳腺区段切除。
- 经皮下乳腺单纯切除术。有高度上皮细胞增生,且家族中有同类病史,尤其是近亲属有乳腺癌者,年龄在四十五岁以上者,应行乳腺单侧单纯切除术。
- 乳腺癌更根治术。三十五岁以下的不同类型的中等硬度的孤立肿块,长期治疗时好时坏,行多点细胞穿刺术。检查阳性者,应行乳腺癌根治术。阴性者可行肿块切除术,根据病检结果,追加手术范围。

B型肝炎病毒(HBV)是一种全球性公共卫生问题,影响着超过2.5亿人。根据统计数据,每年因HBV相关疾病而死亡的人数约为82万,这一数字反映出HBV对人类健康的严重威胁。尤其是肝癌,作为HBV感染的主要并发症之一,已成为全球范围内的重要死亡原因。
然而,尽管已有多种HBV治疗药物问世,这些药物仍无法完全消除癌变的风险,且HBV引发癌变的具体机制仍未得到充分揭示。
HBV与肝癌的发病机制
在HBV感染过程中,病毒会在宿主细胞内复制,产生多种病毒蛋白。其中,病毒蛋白HBx被认为在HBV的致病机制中发挥了重要作用。研究表明,HBx通过降解宿主蛋白Smc5/6来促进病毒复制。Smc5/6是宿主细胞中与DNA损伤修复密切相关的重要蛋白质,其功能的损害可能导致DNA损伤的积累,进而增加癌变的风险。
东京大学医学部附属医院的研究小组,包括关场一磨特任临床医师、大塚基之讲师和小池和彦教授等,针对HBx对Smc5/6的影响进行了深入研究。他们提出了一个假设:HBV产生的HBx不仅促进病毒复制,还可能通过降解Smc5/6来抑制宿主的DNA损伤修复能力。
研究方法与发现
研究团队通过使用人类样本、小鼠模型和HBx过表达细胞进行实验,发现当宿主蛋白Smc5/6被HBx降解时,宿主细胞的DNA损伤修复能力显著降低。DNA损伤的积累被广泛认为是癌变的主要促进因素,研究结果显示,在Smc5/6被降解的细胞中,肿瘤形成能力得到了增强。
此外,研究还发现,使用化合物尼塔佐克仑(Nitazoxanide)抑制HBx的功能,可以有效阻止Smc5/6的降解,从而恢复宿主细胞的DNA损伤修复能力。这一发现为HBV相关肝癌的预防提供了新的策略,表明通过抑制Smc5/6的降解,可能能够降低癌变风险。
新的癌变预防概念
本研究不仅揭示了HBV相关肝癌发生机制的一部分,还提出了“通过Smc5/6分解抑制药物来预防癌变”的新概念。这一概念的提出,可能为未来的癌症预防和治疗提供新的思路。研究团队的成果已于9月1日在《肝脏病学杂志》(Journal of Hepatology)在线版上发表,标志着这一领域研究的重要进展。
研究支持与未来方向
本研究得到了日本医疗研究开发机构(AMED)和文部科学省科学研究费补助金等多个机构的支持。AMED的肝炎等克服实用化研究事业中,研究团队围绕HBV cccDNA维持相关宿主因子的全面鉴定和控制展开了深入研究。这些研究不仅有助于理解HBV的生物学特性,也为开发新型治疗策略提供了基础。
未来的研究方向可能会集中在以下几个方面:
1. 深入探讨HBx的功能:进一步研究HBx在HBV感染及肝癌发生中的作用机制,尤其是其对宿主细胞信号通路的影响。
2. 开发新型药物:基于Smc5/6分解抑制的概念,开发新型抗HBV药物,以降低肝癌的发生风险。
3. 临床试验:将实验室研究成果转化为临床应用,通过临床试验验证新药物的有效性和安全性。
4. 公众健康教育:加强对HBV感染和肝癌风险的公众教育,提高人们的防范意识,促进早期筛查和治疗。
结论
B型肝炎病毒的研究不仅是基础医学的挑战,也是公共卫生的重要议题。随着对HBV及其相关癌变机制的深入了解,未来有望开发出更有效的治疗和预防策略,减少HBV感染者的癌变风险,最终改善全球范围内的肝病防治状况。
通过科学研究的不断推进,我们有理由相信,战胜HBV及其引发的肝癌是可以实现的目标。
参考文献:https://www.h.u-tokyo.ac.jp/participants/research/saishinkenkyu/20210901.html
本内容仅供医学知识科普使用,不能替代专业诊疗
文章发布时间:2021年9月 来源:u-tokyo

ChatGPT的基础技术,Transformer提高了精度
东京大学医学部附属医院检验部的讲师佐藤雅哉(消化内科医师)、消化内科的助教中塚拓马、副教授建石良介、东京大学名誉教授小池和彦、教授藤城光弘等研究小组,开发了一种基于射频消融术(RFA:Radiofrequency ablation)后的肝癌预后预测模型,并首次证明了使用Transformer模型的预测模型比传统基于深度学习的模型具有更高的精度。
RFA作为肝癌有效的根治术,已广泛应用于医疗实践。然而,肝癌的复发率较高,且存在预后不良的肝癌,因此治疗仍面临挑战。准确了解RFA治疗后肝癌的预后对于实施个体化的知情同意和制定最优治疗方案至关重要。
2017年,Google Brain研究团队开发的AI模型Transformer,作为ChatGPT(生成预训练Transformer)的基础,已在自然语言处理和计算机视觉领域展现出超越传统深度学习技术的高性能。通过使用Transformer模型,有望更准确地评估RFA后肝癌患者的预后,但迄今为止尚未有使用Transformer模型进行肝癌预后估计的报告。
使用Transformer的机器学习模型进行的预测,除了肝癌之外,还可以应用于医疗的多个领域,未来的其他领域应用也备受期待。本研究成果于2023年9月9日(当地时间)在美国学术期刊《Hepatology International》在线版上发表。
本内容仅供医学知识科普使用,不能替代专业诊疗
文章发布时间:2023年8月 来源: Hepatology International

理化学研究所(RIKEN)脑神经科学研究中心神经动态医科学联合研究团队的高级研究员岛康之(研究时),团队负责人中冨浩文(杏林大学医学部脑神经外科学教授),客座研究员太田仲郎,脑神经医科学联合部门的冈部繁男(东京大学医学系研究科神经细胞生物学教授),生命医学研究中心癌症基因组研究团队的研究员笹川翔太,团队负责人中川英刀,东京大学医学系研究科脑神经医学专业的脑神经外科学教授齐藤延人,以及山梨大学医学部生化学讲座的特任助教金然正和教授大塚稔久等国际合作研究小组,首次从人类脑动脉瘤样本中鉴定出与脑动脉瘤发生相关的重要体细胞基因突变,并建立了基因导入的小鼠脑动脉瘤新生与抑制模型。
本研究成果有望为目前仅有开颅手术或血管内导管治疗的脑动脉瘤治疗提供药物治疗这一第三选择的可能性。
此次,国际合作研究小组分析了外科手术中切除的脑动脉瘤的基因,鉴定出405个基因的体细胞突变。在这些基因中,90%以上的样本中确认突变的16个基因与炎症反应和肿瘤形成相关的“NF-κB信号通路”有关,且发现其中6个基因的突变在囊状动脉瘤和纺锤状动脉瘤中均有共通之处。
此外,在这6个基因中,最常见的“血小板衍生生长因子受体β(PDGFRβ)”的基因突变被导入小鼠,证明了PDGFRβ基因的突变确实会导致纺锤状动脉瘤样的扩张,并且通过全身施用酪氨酸激酶抑制剂可以抑制这种动脉瘤化。
参考来源:https://www.h.u-tokyo.ac.jp/participants/research/saishinkenkyu/20230615.html
本内容仅供医学知识科普使用,不能替代专业诊疗
文章发布时间:2023年6月 来源:h.u-tokyo.ac
本文在2024年11月进行了内容更新

本研究旨在探讨在新一代药物洗脱支架(DES)植入后,残留的富脂冠状动脉粥样硬化斑块(atheroma)对未来支架相关事件的风险影响。研究对象为接受新一代DES治疗的冠心病患者,采用光学相干断层扫描(OCT)技术对植入支架后的冠状动脉进行评估。
通过分析斑块的组成和特征,研究团队评估了残留富脂斑块的存在与未来心血管事件(如心肌梗死、支架内再狭窄等)的关联性。结果显示,残留富脂斑块的患者在随访期间发生心血管事件的风险显著增加。研究强调了在支架植入后,密切监测和管理富脂斑块的重要性,以降低未来心血管事件的发生率。
研究背景
随着药物洗脱支架技术的进步,冠心病的介入治疗效果显著改善。然而,尽管新一代DES能够有效减轻支架内再狭窄的风险,仍存在残留的富脂斑块,这可能成为未来心血管事件的潜在风险因素。已有研究表明,富脂斑块与心血管事件的发生密切相关,但在新一代DES植入后,残留富脂斑块的具体影响尚未得到充分研究。因此,本研究旨在填补这一领域的知识空白,探索残留富脂斑块对未来支架相关事件的影响,以帮助临床医生更好地管理冠心病患者。
研究方法
本研究为前瞻性观察性研究,纳入了接受新一代药物洗脱支架治疗的冠心病患者。所有患者在支架植入后接受了光学相干断层扫描(OCT)检查,以评估冠状动脉内的斑块特征。研究团队重点分析了富脂斑块的存在情况及其对心血管事件的影响。患者在随访期间定期接受临床评估,包括心血管事件的发生情况和影像学检查。数据分析采用多变量回归模型,以控制潜在的混杂因素,评估残留富脂斑块与心血管事件之间的关联性。
研究结果
研究结果显示,在接受新一代DES植入的患者中,存在残留富脂斑块的患者在随访期间发生心血管事件的风险显著高于没有残留富脂斑块的患者。具体而言,残留富脂斑块的患者中,心肌梗死、支架内再狭窄等事件的发生率明显增加。此外,OCT检查结果表明,富脂斑块的存在与支架周围的炎症反应密切相关,这可能是导致心血管事件增加的机制之一。研究还发现,残留富脂斑块的患者在术后早期及随访期间的临床表现较为复杂,提示在临床管理中需给予更多关注。
结论
本研究表明,在新一代药物洗脱支架植入后,残留的富脂冠状动脉粥样硬化斑块与未来心血管事件的风险显著相关。这一发现强调了在冠心病患者中,植入支架后对富脂斑块的监测和管理的重要性。临床医生应关注这些患者的随访,采取相应的干预措施,以降低心血管事件的发生率。未来的研究应进一步探讨针对富脂斑块的治疗策略,以改善患者的长期预后,提供更为个性化的医疗方案。
参考文献:Murai K, Kataoka Y, Nicholls SJ, Puri R, Nakaoku Y, Nishimura K, Kitahara S, Iwai T, Sawada K, Matama H, Honda S, Fujino M, Yoneda S, Takagi K, Nishihira K, Otsuka F, Asaumi Y, Tsujita K, Noguchi T. The Residual Lipid-Rich Coronary Atheroma Behind the Implanted Newer-Generation Drug-Eluting Stent and Future Stent-Related Event Risks. Canadian Journal of Cardiology. 38, 1504-1515, 2022.
本内容仅供医学知识科普使用,不能替代专业诊疗
文章发布时间:2022年7月 来源:Can J Cardiol 作者:Murai K
本文在2024年11月进行了内容更新
1.为什么选择AMC进行结直肠癌治疗?
结直肠癌的发病率在全球范围内迅速增长。根据韩国中央癌症登记处的统计,1999年每10万人中约有20人患结直肠癌,但到2014年,这一数字在十年内翻倍,达到了每10万人约40人。这一趋势预计将持续。
每年约有2500名结直肠癌患者在AMC接受诊断和治疗,占韩国28000名结直肠癌患者的约10%。考虑到约20%的患者为无法手术的四期癌症患者,AMC癌症中心的结直肠癌团队所诊断和治疗的结直肠癌患者数量预计远远超过这一数字。
随着各种治疗选项的发展,选择合适的治疗方案变得非常复杂。尤其是在远处转移的四期癌症、局部晚期直肠癌和复发性结直肠癌的情况下,中心通过与多个科室的合作,提供准确的诊断和多种治疗方法的联合使用,并通过多学科会诊和治疗为每位患者定制最佳治疗方案。
AMC积极参与结直肠癌手术和治疗的各种研究,以及结直肠癌遗传机制的基础研究,已发表20-30篇研究论文。通过开发新药物和进行四项新药临床试验(164、177、MODUL、COTEZO),治疗效果得到了改善。截至2016年,计划于2017年进行三种新药(阿帕替尼、伊布替尼+西妥昔单抗、恩科拉非尼)的新临床试验,并积极开展新药及现有药物的新策略临床研究。
2.治疗选项
AMC结直肠癌中心通过多学科系统和综合治疗改善治疗效果,提供最佳治疗,整合相关科室专家对常见于结直肠癌的肝转移、肺转移和局部复发癌症(如难治性结直肠癌)等问题的不同意见。
化疗
化疗专家为每位患者提供最佳的化疗方案。截至2016年,AMC结直肠癌中心已治疗约1000名结直肠癌患者。该中心设有化疗输注室,节假日也开放,方便患者接受治疗。此外,中心还设有癌症急救室,以快速应对不良反应和紧急情况,为患者创造一个更安全、便捷的治疗环境。
放疗
AMC放射肿瘤学科是韩国规模最大的放射治疗机构,配备世界一流的尖端医疗系统,每年治疗超过5000名患者。该科室拥有十台最先进的外部束放射治疗设备,包括TrueBeam、TomoTherapy、CyberKnife,以及一台近距离治疗机。这些设备用于实施先进的高精度特殊治疗,如立体定向体部放射治疗、调强放射治疗、体积调制弧形治疗、影像引导放射治疗和呼吸门控放射治疗。
外科
AMC结肠和直肠外科每年实施的结直肠癌手术数量在韩国名列前茅,约占韩国整体结直肠癌患者的10%。
1) **腹腔镜手术**:目前,腹腔镜手术已应用于超过60%的结直肠癌患者,提高了患者的生活质量和生存率。
2) **机器人手术**:机器人手术能够在狭窄的骨盆内进行精细安全的手术,保留排便、排尿和性功能以及肛门功能。
3.治疗效果
- 近距离治疗的五年生存率:95%(第一期)、90%(第二期)和70-75%(第三期)(与美国结直肠癌患者数量最多相比,效果显著更好)
- 每年进行超过150例机器人手术:208例(在韩国数量最多)
- 超过60%的结直肠癌患者接受腹腔镜手术
- 在韩国进行约10%的结直肠癌治疗
- 截至2016年,进行1927例原发性结直肠癌手术。
本内容仅供医学知识科普使用,不能替代专业诊疗
文章发布时间:2024年8月 来源:AMC癌症中心
本文在2024年11月进行了内容更新
欧洲药品管理局人用药品委员会 (CHMP) 发布了一条肯定意见:建议批准斯鲁利单抗(serplulimab)用于广泛期小细胞肺癌 (ES-SCLC) 患者的一线治疗[1]。
这项推荐是源于ASTRUM-005临床试验,ASTRUM-005是一项随机、双盲、多中心、III期临床研究,主要比较HLX10(重组人源化抗PD-1单克隆抗体注射液,即serplulimab)联合化疗(卡铂-依托泊苷)在先前未经治疗的广泛期小细胞肺癌(ES-SCLC)患者中的临床疗效和安全性[2]。

将符合入组条件的受试者将按照2:1的比例随机分配为2组:
A组(HLX10组):HLX10 + 化疗(卡铂-依托泊苷);
B组(安慰剂组):安慰剂 + 化疗(卡铂-依托泊苷)。
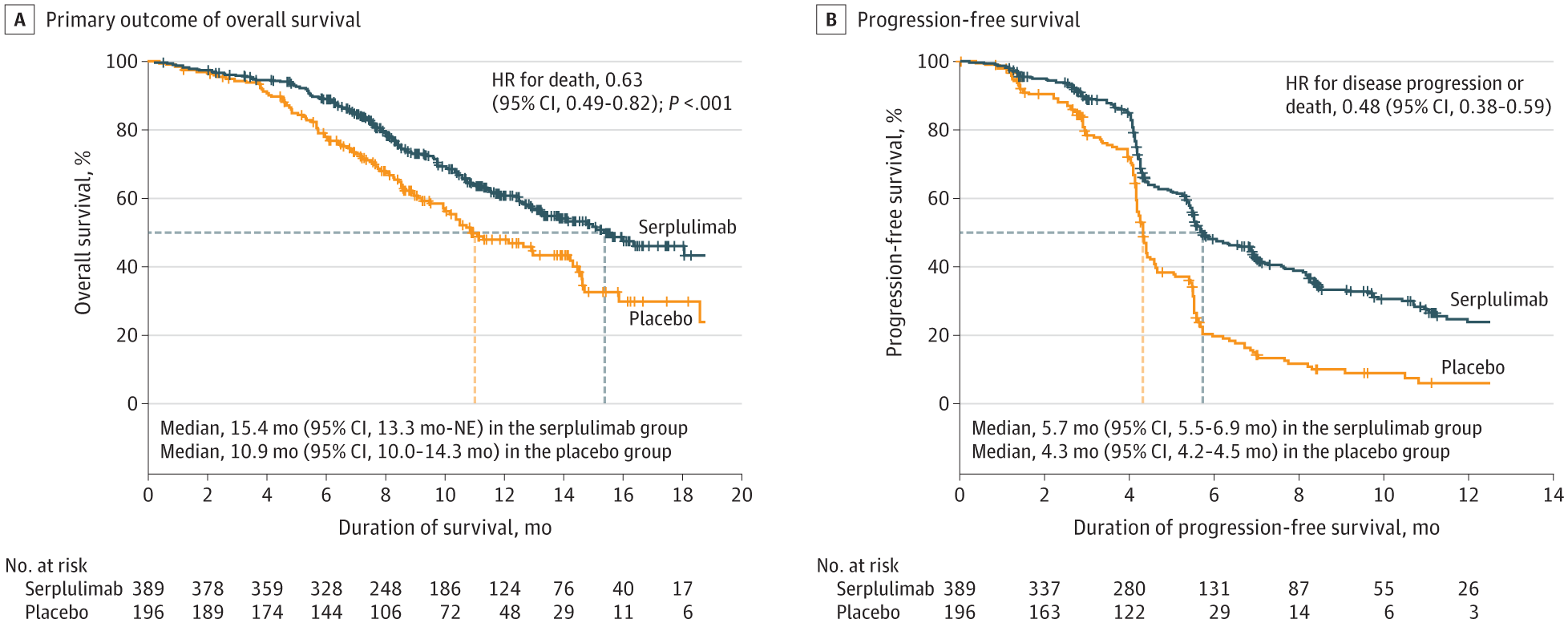
研究结果显示[3],在中位随访 12.3 个月时,治疗组患者(n = 389) 的中位总生存期 (OS) 为 15.4 个月 (95% CI,13.3-无法评估),而对照组患者为10.9个月 (n = 196;心率,0.63;95% CI,0.49-0.82;P< 0.001)。
此外,治疗组的中位无进展生存期 (PFS) 为 5.7 个月 (95% CI,5.5-6.9),对照组为 4.3 个月 (95% CI,4.2-4.5) (HR,0.48;95% CI,0.38-0.59)。
这个研究结果是22年的数据,最新在2024 年 ASCO 年会上公布:治疗组患者的中位 OS 为 15.8 个月(95% CI,13.9-17.4),而安慰剂组为 11.1 个月(95% CI,10.0-12.4)(HR,0.61;95% CI,0.50-0.74;P<0.001)[4]。
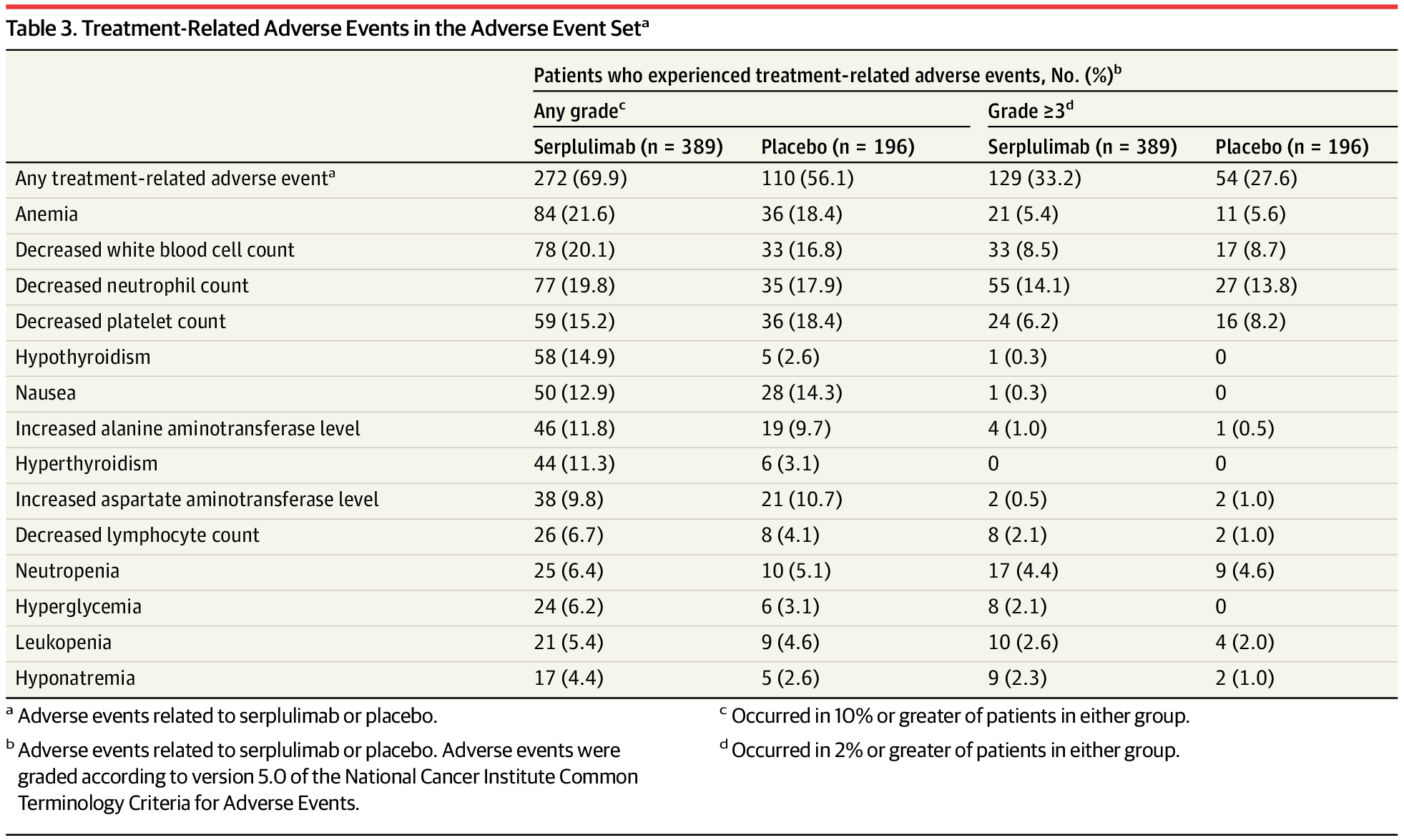
安全性方面,治疗相关不良反应事件(TRAE) 的发生率为 69.9%,对照组为 56.1%。3 级及以上 TRAE 的比率分别为 33.2% 和 27.6%[4]。最常见的3级或更高级别TRAEs 包括中性粒细胞计数降低、白细胞计数降低 、血小板计数降低和贫血。
关于小细胞肺癌
小细胞肺癌 (SCLC) 是最具侵袭性的肺癌亚型,约占所有肺癌病例的 15%,其特点是快速增殖和转移。基于疾病特点,SCLC 患者通常在诊断时表现为广泛期疾病,5 年生存率仅为 7%。自 1990 年代以来,广泛期 SCLC 的标准一线治疗仍然是铂类+依托泊苷的化疗,中位总生存期约为 10 个月[3]。
关于公司
复宏汉霖(2696.HK)是一家全球性的生物制药公司,专注于为全球患者提供高质量、价格合理、创新的生物药物,专注于肿瘤、自身免疫性疾病和眼科疾病。
截至目前,已有 6 个产品在中国上市,3 个产品已获准在海外市场上市,24 个适应症已在全球范围内获批,3 个产品上市申请已分别在中国和欧盟获批。自2010年成立以来,复宏汉霖已构建了集高效、创新为核心能力的生物医药一体化平台,贯穿研发、生产和商业化等产品全生命周期。它建立了全球创新中心和位于上海的商业制造设施,并通过了中国、欧盟和美国 GMP 认证。
参考文献:
1.Henlius Receives Positive CHMP Opinion for HANSIZHUANG as First-Line Treatment for Extensive-Stage Small Cell Lung Cancer
2.A Randomized, Double-blind, Placebo Controlled Phase III Study to Investigate Efficacy and Safety of HLX10 + Chemotherapy (Carboplatin- Etoposide) in Patients With Extensive Stage Small Cell Lung Cancer (ES-SCLC)
3.Cheng Y, Han L, Wu L, Chen J, Sun H, Wen G, Ji Y, Dvorkin M, Shi J, Pan Z, Shi J, Wang X, Bai Y, Melkadze T, Pan Y, Min X, Viguro M, Li X, Zhao Y, Yang J, Makharadze T, Arkania E, Kang W, Wang Q, Zhu J; ASTRUM-005 Study Group. Effect of First-Line Serplulimab vs Placebo Added to Chemotherapy on Survival in Patients With Extensive-Stage Small Cell Lung Cancer: The ASTRUM-005 Randomized Clinical Trial. JAMA. 2022 Sep 27;328(12):1223-1232. doi: 10.1001/jama.2022.16464. PMID: 36166026; PMCID: PMC9516323.
4.First-Line Serplulimab Receives Positive CHMP Opinion for ES-SCLC
本内容仅供医学知识科普使用,不能替代专业诊疗
本文在2024年11月进行了内容更新。

2024年9月25日,美国食品药品监督管理局批准奥希替尼(阿斯利康制药生产)新适应证[1],用于患有局部晚期、无法切除的(III 期)非小细胞肺癌(NSCLC)的成人患者。这些患者需要满足在同步进行或者先后进行铂类放化疗期间以及之后,病情没有进一步进展,且检测出肿瘤具有EGFR外显子19缺失或者外显子 21 L858R 突变。

奥希替尼是一个肺癌常用药,除了这个新适应证,它还可以用于EGFR突变阳性NSCLC的辅助治疗、EGFR 突变阳性转移性 NSCLC的一线治疗、EGFR突变阳性局部晚期或转移性NSCLC的一线治疗、既往接受过治疗的 EGFR T790M 突变阳性转移性 NSCLC[2]。
奥希替尼这次获批是基于LAURA试验[3],这是一项Ⅲ期双盲随机对照研究,旨在评估放化疗后奥希替尼对于Ⅲ期不可切除的 EGFR 突变阳性非小细胞肺癌(NSCLC)患者的疗效和安全性,其中包括最常见的EGFR突变(Ex19Del 和 L858R)。在该研究中,放化疗可以同步进行,也可以序贯进行。
对于放化疗后疾病未进展的患者,将在放化疗完成后6周内以 2:1 的比例随机分配接受奥希替尼或安慰剂进行治疗,且治疗会持续到满足疾病进展、出现不可接受的毒性或者其他停药标准为止。主要结果包括常见的无进展生存期 (PFS)、总生存期 (OS)。
根据FDA公布的有效性数据,与安慰剂相比,奥希替尼的PFS改善具有统计学意义,风险比为 0.16(95% CI:0.10, 0.24,p值 <0.001)。奥希替尼组的中位PFS为39.1个月 (95% CI:31.5),安慰剂组为 5.6个月 (95% CI: 3.7)[1]。
奥希替尼的客观缓解率为 57% (95% CI, 49%-66%),而安慰剂组为33% (95%CI, 22%-45%)。疾病控制率分别为89% (95% CI, 83%-94%) 和79% (95%CI, 68%-88%)。奥希替尼的中位缓解持续时间为36.9个月 (95%CI,30.1-NC),安慰剂为6.5个月 (95%CI,3.6-8.3)。
安全性方面,最常见的不良反应包括淋巴细胞减少、白细胞减少、间质性肺病/肺炎、血小板减少、中性粒细胞减少、皮疹、腹泻、指甲毒性、肌肉骨骼疼痛、咳嗽等。
根据既往用药经验和说明书,用药期间应注意以下事项[2]:
1.注意可能发生的不良反应。如间质性肺炎、心肌病、角膜炎、皮肤血管炎和再生障碍性贫血等。
2.QT间期延长:接受奥希替尼治疗的患者可能出现心率校正QT间期延长。
3.根据动物研究的数据及其作用机制,孕妇服用奥希替尼可对胎儿造成伤害。建议具有生殖潜力的女性在奥希替尼治疗期间和最后一次给药后6周内使用有效的避孕措施。建议有生殖潜力女性伴侣的男性在最后一次给药后4个月内使用有效的避孕措施。
参考文献:
1.FDA approves osimertinib for locally advanced, unresectable (stage III) non-small cell lung cancer following chemoradiation therapy.https://www.fda.gov/drugs/resources-information-approved-drugs/fda-approves-osimertinib-locally-advanced-unresectable-stage-iii-non-small-cell-lung-cancer
2.Product information:TAGRISSO- osimertinib tablet, film coated.
3.A Global Study to Assess the Effects of Osimertinib Following Chemoradiation in Patients With Stage III Unresectable Non-small Cell Lung Cancer (LAURA) (LAURA).
本内容仅供医学知识科普使用,不能替代专业诊疗
文章于2024年11月编辑改动
阿贝西利是广泛应用于乳腺癌治疗的CDK4/6抑制剂之一,CDK4/6抑制剂是一类用于治疗某些类型癌症的药物,它们通过抑制CDK4/6蛋白的活性来阻止癌细胞的增殖。然而,这些药物也可能对骨髓产生抑制作用,影响正常的造血功能。以下是关于CDK4/6抑制剂引起的骨髓抑制的一些信息:
骨髓抑制的表现:骨髓抑制主要表现为贫血、白细胞减少、中性粒细胞减少、淋巴细胞减少和血小板减少。这些症状可能导致患者出现乏力、晕厥、感染和出血等问题。
骨髓抑制的机理:化疗药物(包括CDK4/6抑制剂)可能通过影响线粒体功能、下调过氧化物酶等途径,打破造血微环境稳态,减少细胞因子产生,诱导造血祖细胞凋亡,从而影响骨髓造血功能。
CDK4/6抑制剂与骨髓抑制的关系:不同CDK4/6抑制剂对骨髓的影响可能不同。例如,曲拉西利被用作骨髓保护剂,而其他CDK4/6抑制剂(如哌柏西利、瑞波西利和阿贝西利)则可能引起骨髓抑制。这主要是因为它们的研究对象和用量不同。曲拉西利在化疗前给予,短暂地阻止造血干细胞和祖细胞(HSPCs)的增殖,以保护它们免受化疗的损害,而其他CDK4/6抑制剂用量较大,持续抑制HSPCs,导致增殖受阻。
骨髓抑制的管理:对于CDK4/6抑制剂引起的中性粒细胞减少,大多可通过暂停用药恢复骨髓功能。不推荐将粒细胞集落刺激因子(G-CSF)作为一级预防,对于3级中性粒细胞减少伴发热或4级中性粒细胞减少的患者,可以考虑使用G-CSF对症治疗。其他血液学不良反应(如白细胞降低、血小板降低和淋巴细胞降低)的管理原则与中性粒细胞减少症类似,大部分血液学不良反应可通过暂停用药恢复。
CDK4/6抑制剂的剂量调整和中断:由于CDK4/6抑制剂引起的骨髓抑制通常是可逆的,因此,当出现严重的骨髓抑制时,可以考虑减少剂量或暂时中断治疗,直到骨髓功能恢复。综上所述,CDK4/6抑制剂可能会引起骨髓抑制,但这种抑制通常是可逆的,并且可以通过适当的剂量调整和支持性治疗进行管理。
展开更多














