肺结节临床诊治的关键在于判别性质、规范管理、适时干预。《“健康中国2030”规划纲要》强调了疾病的“早诊断、早治疗”,并且肯定了中医药的价值。中西医结合诊疗模式是中国独有的诊疗方式, 中医、西医优势互补,可提高临床诊疗效果。中医在一些疾病病变早期干预的“治未病”“整体观念”“以人为本”等思想,与肺结节的适时干预理念正相契合。随着电子计算机断层扫描(CT)的应用普及和日益增多,我国肺结节检出率呈现明显的上升趋势。
一、肺结节的定义和分类
肺结节的定义
肺结节是指肺内直径≤3cm的局灶性、 类圆形、密度增高的实性或亚实性肺部阴影。可为孤立或多发,不伴肺不张、肺门淋巴结肿大和胸腔积液。
分类
根据大小,肺结节直径<5mm者定义为微小结节,直径为5-l0mm者定义为小结节;
根据数量,肺结节可分为孤立结节和多发结节(≥2个);
根据结节密度,分为实性结节和亚实性结节。
①实性肺结节(SN),肺内圆形或类圆形密度增高影,病变密度足以掩盖其中走行的血管和支气管影;②亚实性肺结节(SSN),因其内含磨玻璃密度成分,又称磨玻璃结节(GGO),指CT显示边界清楚或不清楚的肺内密度增高影,但病变密度不足以掩盖其中走行的血管和支气管影。亚实性肺结节包含两类,一类是磨玻璃病灶内不含有实性成分的非实性结节(NS),又称纯磨玻璃结节(pGGO),另一类是磨玻璃密度和实性密度均有的部分实性结节(PS),或称混合磨玻璃结节(mGGO)。
二、肺结节的影像学表现
肺结节的CT影像学表现是判别结节良恶性最关键的依据,一般从以下几个方面进行评估。
部位
根据《2017版Fleischner学会肺小结节指南》,结节的部位与结节良恶性相关,肺上叶是结节的恶性风险因素,而位于叶间裂或胸膜下的小实性结节多为肺内淋巴结。
密度
肺结节的恶性概率、常见病理类型都与密度相关,根据《中国肺部结节分类、诊断与治疗指南(2016年版)》,肺结节的恶性概率由高到低依次 PS、NS、SN;持续存在、密度均匀且较小(直径< 5 mm)的 NS 提示不典型腺瘤样增生(AAH)可能;实性成分超过50%的PS常提示恶性可能性大,但也有存在表现为NS的微浸润腺癌(MIA)或浸润性腺癌(IAC);持续存在的SSN大多数为肿瘤性结节,有恶性可能,或有向恶性发展的倾向;与SSN密度相关的平均CT值在鉴别诊断时具有重要参考价值,并结合结节大小及其形态的动态变化综合判断。腺癌是最常见的恶性肺结节病理类型,目前临床上公认肺腺癌的发展趋势为AAH-AIS MIA-IAC,其典型临床影像学表现多呈NS-PS-SN 的变化。
实性成分比例(CTR)
CTR是指肺窗上实性成分最大径与结节最大径的比值(取值范围为 0-1),是衡量SSN中实性部分占比的指标,其中实性结节CTR值为1,非实性结节CTR值为0。CTR与结节的恶性程度有着密切关系,对患者的预后有着重要影响,总的来说CTR越小,术后复发概率越低、5年生存率也越高,静态与动态相结合地对 CTR进行监测也是评判结节良恶性的重要方法。
大小
肺结节的恶性概率与大小密切相关,但更多时候需要关注其动态的变化。SSN的恶性程度判断比较特殊,目前学界越来越倾向于将这类含有磨玻璃成分的SSN作为一类特殊疾病对待,关注其大小动态变化的同时还要结合密度的改变及实性成分的变化进行综合评估;根据《中国肺癌筛查与早诊早治指南(2021版)》,在对结节进行分析与记录时,建议使用平均直径,测量方法是最大长径和垂直于最大长径的最长短径(最大短径)之和除以2,对于PS还应测量其实性成分的大小。结节大小的变化可以反映其生长速度,恶性结节生长速度普遍较良性结节快,如恶性的实性结节体积倍增时间(VDT)多<400d。
形态
结节的形态对良恶性的判别具有重要意义。大多数恶性肺结节的形态为圆形或类圆形,恶性亚实性结节比恶性实性结节出现不规则形态 的比例相对更高;分叶征、胸膜凹陷、毛刺征、血管 集束征、空泡征、包埋的支气管管腔不规则或伴局 部管壁增厚等都是恶性结节的常见征象,而良性肺结节多表现为无分叶,边缘可有尖角或纤维条索等,若周围出现纤维条索、胸膜增厚等征象则常提 示结节为良性。
结节-肺界面
恶性肺结节结节-肺界面多表现为清楚但不光整、毛糙甚至有毛刺。磨玻璃病变相比实性结节的浸润性相对较低,出现毛刺征的概率也相对较低;炎性肺结节的结节-肺界面多模糊,而良性非炎性肺结节边缘多清楚整齐甚至光整。
三、肺结节危险程度分级
持续存在的肺结节具有一定的恶性概率,直径 在6-8 mm的肺结节恶性概率约为7.39%,直径>8 mm的肺结节恶性概率约为21.79%,不同密度、大小的结节恶性概率也有差异,根据恶性概率的差异定义肺结节危险程度分级。

四、肺结节筛查手段
目前胸部CT仍是肺结节主要的筛查方式,其中低剂量计算机断层扫描(LDCT)的普及和在肺部体检筛查中的广泛运用,是近年来肺结节检出率增 高的主要原因之一。相比于传统的X射线检查, LDCT可明显提高Ⅰ期肺癌检出率,同时降低肺癌相关的死亡率。
恶性风险预测模型
肺结节恶性风险预测模型可以根据个体信息预测未来一段时间内其发生肺癌的概率,从而早期筛选出高危人群。近年来,与肺结节恶性风险预测有关的数学模型不断兴起。目前国内外的经典模型主要有梅奥(Mayo)临床肺癌预测模型、退伍军人(VA)肺癌风险预测模型、Herder模型、 PanCan模型(又称Brock模型)、李运(PKUPH)模型等。
五、基于生物标志物的良恶性判别
肺结节最常见的类型包括肿瘤性结节和炎性结节,可基于生物标志物辅助结节良恶性判别。
肿瘤标志物
胃泌素释放肽前体(Pro-GRP)、 神经元特异烯醇化酶(NSE)、癌胚抗原(CEA)、细胞 角蛋白19片段(CYFRA21-1)、鳞状上皮细胞癌抗原 (SCC)等肿瘤标志物对于鉴别良恶性肺结节有一定参考依据。
血清自身7项抗体
血清自身7项抗体:抑癌基因53(p53)、蛋白基因产物9.5(PGP9.5)、性别决定基因家族2(SOX2)、G抗原7(GAGE7)、RNA解 螺旋酶自身抗体4-5(GBU4-5)、黑色素瘤抗原A1(MAGE A1)和肿瘤相关基因(CAGE)]的联合检测 对鉴别结节良恶性具有重要意义,相较于传统的肿瘤标志物,其灵敏性明显提高,达到54.70%,特异 性达到为87.90%,若联合肿瘤标志物检测灵敏度能提高至70%。
液体活检
循环肿瘤细胞、循环肿瘤DNA、微 RNA(miRNA)、DNA甲基化等多种生物标志物作为诊断依据已多有研究,其中循环肿瘤DNA对癌症 早期阶段特异性高,但敏感性有限,约为59%;miRNA 敏感性和特异性相当,能达到80%左右;DNA甲基化则灵敏度较高,可达到90%以上。对于癌症的早期识别具有一定意义,作为非侵袭性的检查方法,展现出了一定的应用前景。
六、肺结节的非手术活检及手术策略
非手术活检作为有创检查具有潜在风险,适用于中度恶性概率(10%-60%)的肺结节的明确诊断,或者患者要求术前获得明确的恶性证据,尤其是预期手术并发症风险较高的患者。非手术活检的方法包括CT引导下经皮肺穿刺针吸活检、电磁导航支气管镜和虚拟支气管镜导航、支气管镜结合支气管内超声等,具体需根据个体适应症及禁忌来选择。
外科切除目前仍是公认的恶性肺结节的第一治疗选择,手术方式可分为肺叶切除术、肺段切除术和肺楔形切除术,原则上尽可能保留正常肺功能。电视辅助胸腔镜手术(VATS)已基本取代开胸手术,相比传统的开胸手术,VATS有着愈合时间更短、疼痛更轻、外观更美观的优势,同时二者远期疗效基本相同。手术切除方式据结节的位置不同有所区分,病灶位于周边,先行肺楔形切除;病灶位置较深时,可先行亚肺段、肺段或肺叶切除。若术中冰冻病理提示IAC,需要联合肺门淋巴结及纵隔淋巴结的采样或清扫;而对于磨玻璃成分为主的亚实性肺结节,其病理多见AAH、AIS或MIA,可以不清扫淋巴结或仅行纵隔淋巴结采样。对于同侧多发甚至双侧多发结节,治疗原则为主病灶优先,兼顾次要病灶,肺的总切除范围不宜超过10个肺段。对于次要亚实性结节病灶,如在同侧且位于优势部位,可考虑同期手术切除,如在对侧且考虑为AAH或AIS,可密切随访。 另外,热消融、冷冻消融及立体定位放 疗也可作为外科手术治疗的补充手段。
参考文献:中国中西医结合学会肿瘤专业委员会,北京中医药学会肿瘤专业委员会 肺结节全程管理共识专家组.[J]. 中国实验方剂学杂志,2024,30(1):149-159

感染HPV病毒后不治疗,单纯提高免疫力能转阴吗?
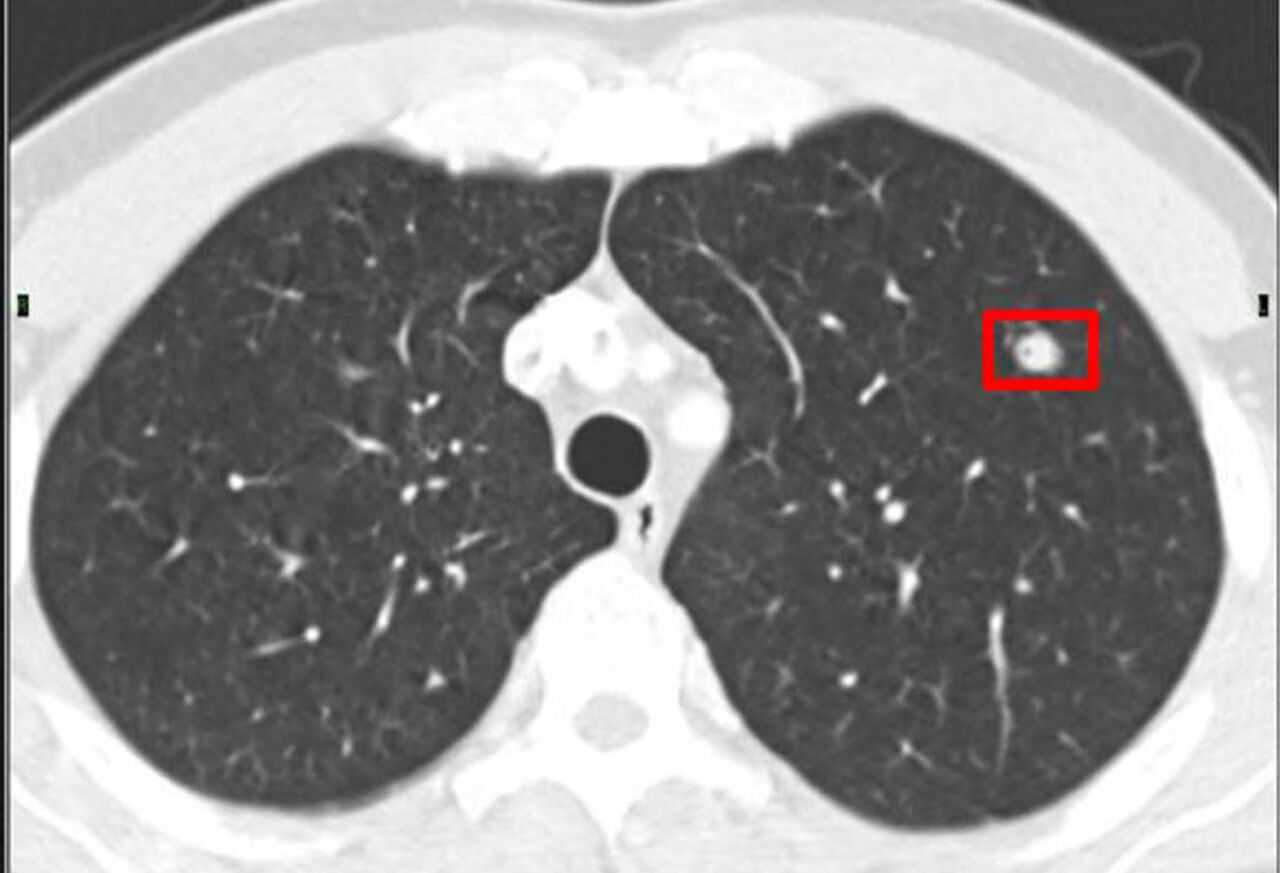
肺结节为胸部影像学上的定义,为直径 ≤ 3cm 的局灶性、类圆形、密度增高的实性或亚实性肺部阴影,可为孤立性或多发性病灶。
在临床上专家共识实性肺结节常以直径 8mm 为分界点,直径大于 8mm 和直径≤ 8mm 的肺结节 ,在评估良恶性程度、处理流程、诊治方法、患者转归等也不一样。

下面重点介绍一下 ≤ 8mm 的肺实性结节在临床上评估、诊治上需要注意的一些事项:
(1) 体检发现单个实性肺结节直径 ≤8mm , 且无肺癌危险因素者,可以根据结节的大小 , 选择胸部 CT随访的频率和时间如下。
① 对于肺结节直径 ≤4mm 的患者 ,一般不需要进行随访,但应告知患者不随访的潜在好处和危害;
② 对于肺结节直径 在 4~6mm 的患者 , 应在12个月 内复查胸部 CT , 重新评估肺结节的大小、形态、特征等 , 如果肺结节无明显变化, 其后可以转为常规年度随访;
③ 对于肺结节直径在 6~8mm 的患 者 , 应该在6~12个月之间进行随访复查胸部 CT ,如果肺结节未发生变化,则在18~ 24 个月之间再次随访复查胸部 CT ,其后转为常规年度检查。
(2) 如果患者 存在一项或更多项肺癌危险因素的直径 ≤8mm 的单个实性结节的患者,可以根据结节的大小选择胸部 CT随访的频率和持续时间如下。
① 对于肺结节直径 ≤4mm 的患者 , 应 在12个月 内复查胸部 CT , 重新评估肺结节的大小、形态、特征等 ,如果肺结节没有变化 , 则转为常规年度检查;
② 对于肺结节直径为4~6mm 的患 者 , 应在6~ 12 个月之间随访复查一次胸部 CT ,如果肺结节没有变化,则在18~ 24 个月之间再次随访复查胸部 CT ,其后转为常规年度随访;
③ 对于肺结节直径为6~8mm 的患 者 , 应在最初的3~ 6 个月之间随访复查胸部 CT ,随后在9~ 12 个月 还需要随访复查 ,如果 肺结节没有变化,在24个月内再次随访复查 ,其后转为常规年度检查。
( 3 ) 上述肺结节在随访复查中,如果有以下变化时,多考虑为恶性肺结节 :
①肺结节 直径增大,倍增时间符合肿瘤生长规律 ,恶性实性结节的中位倍增时间为 139 天 ,相当于 4 个半月多时间 ;
②肺结节 病灶稳定或增大,并出现实性成分;
③肺结节 病灶 虽然 缩小 了 ,但出现实性成分或其中实性成分增加;
④肺结节中有 血管生成符合恶性肺结节 的 规律;
⑤肺结节出现分叶、毛刺或胸膜凹陷征。
体检发现小于 8mm 的实性肺结节,应遵从专科医生的建议,根据结节的大小,定期随访复查,肺结节在随访复查过程中发现恶性特征,临床上考虑为恶性肺结节时,应尽早采取积极的诊疗方法,可以获得良好的预后。


胆囊息肉

男性衰老的标志:1臭。2大。2小。希望你不要忽视。

根管治疗后需要做牙冠
心律平:房颤的复律药
针对房颤,心律平又称普罗帕酮,为什么能够快速终止房颤?哪些情况不建议应用呢?
首先,心律平最大的亮点在于它起效迅速,而且作用持续时间相对短暂。对于阵发性房颤患者而言,这种特性尤为重要。当房颤突发时,快速恢复窦性心律是减轻症状、防止并发症的关键。心律平能够通过阻断心脏传导系统中的钠离子通道,迅速减缓心房颤动频率,帮助心脏恢复正常节律。通常,患者可能接受静脉注射,或者按医嘱口服心律平,以转复房颤。若转复过程中出现心跳过缓等副作用,停药数小时后药物即可从体内代谢排出,显示出它应用的相对安全性。
然而,心律平并非适用于所有心律失常患者。对于需要长期维持窦性心律的个体来说,心律平的使用显得较为繁琐。由于药效不持久,患者需每日多次服药,这不仅考验着患者的依从性,还可能导致因漏服药物而出现的病情反复。此外,心律平由于存在负性肌力作用和负性传导作用,对部分特定人群存在潜在风险。特别是那些已患有器质性心脏病,尤其是心脏功能衰竭的患者,心律平可能不仅无法有效控制心律失常,反而可能诱发或加剧心律失常,增加心脏不良事件的风险,甚至可能被严格禁止使用。

经常有人问,血管瘤叫做瘤,是不是肿瘤呢?

婴幼儿血管瘤如何进行早筛和预防?

肺癌的“幕后黑手”
- 吸烟:首当其冲,烟草中的有害物质是引发肺癌的头号杀手。
- 空气污染:长期暴露于污染严重的环境中,也会增加患病风险。
- 遗传因素:家族中若有肺癌病史,你可能需要更加警惕。
- 职业暴露:某些工作环境中接触石棉、放射性物质等,也可能增加肺癌风险。
早期信号,别错过!
肺癌早期可能无明显症状,但以下几点需要留意:
- 持续咳嗽,尤其是新出现的干咳。
- 呼吸困难,活动后更明显。
- 胸痛或背痛,不随体位改变而变化。
- 原因不明的体重下降。
预防,从现在做起!
- 戒烟:无论何时戒烟,都是最佳时机。
- 健康饮食:多吃蔬菜水果,减少红肉和加工食品的摄入。
- 定期体检:特别是高风险人群,应定期进行肺部检查。
- 改善环境:减少室内烟雾,使用空气净化器,改善居住和工作环境。
治疗,有希望!
一旦确诊,不要灰心,现代医学提供了多种治疗方式:
- 手术:早期肺癌,手术是首选。
- 化疗:用于控制肿瘤生长,缓解症状。
- 放疗:局部治疗,减轻症状,提高生存质量。
- 靶向治疗和免疫治疗:针对特定基因变异,效果显著。
结语
面对肺癌,知识是最好的武器。通过了解、预防、早期发现和积极治疗,我们可以有效控制和管理肺癌。记住,健康的生活方式和定期的体检,是远离肺癌的关键。让我们一起守护呼吸,享受健康生活!
通过这篇文章,希望每位读者都能对肺癌有更清晰的认识,采取积极的预防措施,保持健康的生活方式。如果您有任何疑问或需要进一步的帮助,记得咨询专业的医疗人员。守护健康,从了解开始!
展开更多

 贵航贵阳医院
贵航贵阳医院
 成都市新都区人民医院
成都市新都区人民医院
 汾西县人民医院
汾西县人民医院
 聊城市人民医院
聊城市人民医院
 宿州市中医院
宿州市中医院
 合肥市第一人民医院
合肥市第一人民医院
 邵阳市中医医院
邵阳市中医医院
 山东省中西医结合医院
山东省中西医结合医院
 保德县南河沟乡卫生院
保德县南河沟乡卫生院
 京东互联网医院
京东互联网医院



