
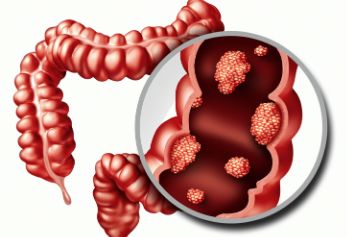
结直肠息肉是什么?
结直肠息肉是生长在肠内层表面的赘生物,通俗地讲,就是长在肠管内的肉疙瘩。在息肉早期,常常无明显症状,对身体没有任何伤害。但当息肉逐渐受刺激而进一步生长,其往往有可能产生恶变,进而演化成肿瘤。
结直肠息肉有几种?
结直肠息肉主要分为两种类型:一是非肿瘤性息肉,二是肿瘤性息肉。
非肿瘤性息肉包括增生性息肉、炎性息肉等, 此类息肉通常不会癌变,定期观察即可。而肿瘤性息肉是腺瘤性息肉。一般来说,腺瘤性息肉越大,恶变成结直肠癌的风险也就越大。研究表明,当腺瘤性肠息肉长到 1~2 厘米,癌变几率为 5%,而长到 2 厘米以上,癌变几率就增长到约 25%~50%。
哪些人需要警惕结直肠息肉?
任何人体内均有可能生长结直肠息肉,而其中,有部分人群更应提高警惕。包括:
- 超过 50 岁以上的中老年人;
- 肥胖;
- 长期吃高脂肪、加工肉制品,低纤维饮食;
- 过量饮酒、吸烟、缺乏锻炼、2 型糖尿病、炎症性肠病等;
- 家族中有结直肠癌或结肠息肉病史。
随着年龄的增长,肠道所受的刺激也越来越多,肥胖、高油脂饮食、加工肉制品等均会对肠道黏膜造成较大刺激,更易诱发结直肠息肉。
而家族中患有结直肠癌或结直肠息肉,往往存在某些特异基因的突变,进而诱发结肠息肉产生。故应提高警惕。
结直肠息肉的症状有哪些?
结直肠息肉生长常常并无明显症状。故定期行肠镜检查,切除结直肠息肉,这对预防结直肠癌的发生发展有重要的意义。早期发现肠息肉,在其尚未恶变之前完全切除,可以抑制结直肠癌的发生。
部分带有结直肠息肉的人群也会表现出一些明显症状,包括:大便带血、黑便、大便习惯改变、腹痛、贫血等表现。
大便带血
大便带血是结直肠息肉最常见的症状之一,但常常容易误认为是痔疮而忽视。痔疮出血通常是便后滴血,且颜色鲜红,而结直肠息肉诱发的出血通常混在大便中间。
黑便
黑便是结直肠息肉出血与大便混合后,使排出的大便颜色呈黑色。但有些食物也会诱发大便颜色改变,如:猪血、猪肝甚至桑葚果酱等也能使大便颜色变黑。
大便习惯改变
若是出现持续一周以上的便秘及腹泻则要提高警惕。尽管仍有很多因素影响排便习惯,但突然出现无诱因的便秘或腹泻则很有可能提示结直肠息肉的产生。
腹痛
巨大的结直肠息肉能阻塞肠道,大便无法排出引起腹痛。
贫血
持续性大便带血将导致人体丧失大量血细胞,继而会造成贫血,出现相关症状,如头晕、气促、面色发白等。
当出现以上症状时,需尽快去医院明确诊断。
如何确诊结直肠息肉?
结直肠息肉最常用、最有效的检查方式为结肠镜检。目前有无痛结肠镜和普通结肠镜两种类型。无痛结肠镜在检查中处于全身麻醉状态,故检查较为舒适。普通结肠镜在清醒的情况下镜检,费用较便宜。两者效果并无差别。
结肠镜通过一软镜,从肛门口进入肠道,观察大肠表面有无息肉、溃疡、肿瘤等改变,并对息肉等疑似病变组织,活检或切除后送病理检查,明确结直肠息肉性质。
如何治疗结肠息肉?
肠息肉的治疗主要考虑以下几个因素:
- 息肉是否为恶性息肉(肿瘤)
- 息肉的数量
- 息肉的部位
- 息肉的大小
大多数息肉在结肠镜检中即可切除,并进一步病理确定是否为恶性肿瘤。若排除恶性肿瘤,则 1 年后复查肠镜。若息肉已经突变成肿瘤,则需寻求专科医生进一步治疗,评估是否需要手术、放化疗等其他治疗方案。
如果存在大量结直肠息肉,则要排除家族性腺瘤性息肉病可能。了解家族史,对于家族性息肉病或其他息肉相关综合征,早期行全结肠切除术能有效避免肿瘤的发生发展,并且建议家族中的直系、旁系亲属,无论有无相关症状,均需尽早行肠镜及基因检测,明确有无结肠息肉和致病突变基因。
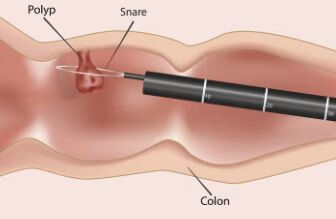
直肠息肉手术分很多种,有无痛的和普通的直肠息肉手术。
如果觉得疼痛的话,可以选择无痛的直肠息肉手术。
普通的直肠息肉手术,多多少少都会有一点不舒服,但是在无痛麻醉的状态下,人就像睡着了一样,一般情况下是不会感觉到疼痛的。
直肠息肉手术之后,一定要调整自己的饮食结构,尽量减少生冷油腻刺激性食物的摄入,可以多吃一些含维生素比较丰富的生物。
直肠息肉患者一定要加强自己的身体锻炼,提高自身的免疫力,只有免疫力提高了,才能够更好的抵御细菌和病毒的入侵。
朋友小王最近甚是苦恼,单位体检的时候发现有“直肠息肉”,他说自己一点感觉没有,怎么就冒出来“直肠息肉”呢!早期的直肠息肉,很少会引起不适,大部分患者为肠镜检查时发现,仅有少数患者会出现大便带血、息肉脱出或者嵌顿、 里急后重感等症状。
顾名思义,直肠段粘膜层的隆起新生物,在没有确定病理性质前可以统称为息肉,一般分为肿瘤性和非肿瘤性,
肠镜检查的普及,使得越来越多的直肠息肉被发现,从而对过去不能发现的问题得到发现并解决了问题!
一般情况下,无论是已知的息肉还是未内镜技术的知的息肉,一经发现,均需要及时处理,≤0.5厘米息肉可以在肠镜下通过活检钳钳除,>0.5厘米的息肉可以圈套器摘除或电凝切除,再较大的息肉则需要通过内镜下黏膜切除或内镜黏膜下剥离术切除,随着内镜诊疗技术的进步发展,大部分息肉目前都能在肠镜下完整切除。
当然了对于齿线靠近肛门的息肉,我们也可以在直视的情况下给予切除,并常规做病理学诊断分析,也就是说传统手术同样可以治疗低位直肠息肉!
听了我们的介绍,小王忐忑的心情一下子舒朗起来,多亏了增加直肠检查发现直肠息肉,手术去除这个定时炸弹,多么的万幸!我们告诉他切除息肉之后,切记需要定期门诊复诊随诊!

生理性喜欢才是爱的前提吗?告诉你们一个扎心的真相:生理性喜欢才会更持久。
如果你因为对方的长相而喜欢,这就叫生理性喜欢,就是那种一见面就想亲想抱就控制不住那种,这样即使分的再难看,以后你再见到这张脸,你还是会心动。
相反,如果是因为对方对你好而喜欢的,闹掰之后你肯定不想再见到他,就像我朋友,她和她老公吵架之后,她老公坐在沙发上,她看到之后她就会笑出声。
所以我想生理性喜欢可能就是基因的选择,要不然怎么会有所谓的一见钟情呢?

2024年11月14日是第18个联合国糖尿病日。据路透社报道,一项最近的研究结果显示,全球有超过8亿成年人患有糖尿病,几乎是之前估计数字的两倍。《柳叶刀》发表的研究发现,到2022年,全球约有8.28亿18岁及以上的人患有1型和2型糖尿病。研究结果显示,在30岁及以上的成年人中,有4.45亿人(占比59%)没有接受治疗。
黄晓明在《戴假发的人》和《阳光俱乐部》这两部电影里,简直两模两样!这是一个“黄晓明”一个“黄日尧日月”吧!
为了无限贴近角色,去呈现电影《戴假发的人》里的孟中,被司法考试、被生活、被父亲和普世价值观等施以的多重压力而致长期营养不良,身体瘦弱面色颓唐,每日浑浑噩噩,麻木机械的角色状态。
黄晓明在拍摄两部电影前后减重再增重几十斤,一个男演员甚至一度减到了不到130斤的体重,在一碗碗“西红柿胡萝卜汁”“苦瓜汁”“菠菜黄瓜汁”“苦瓜黄瓜汁”面前,晓明哥疑似失去所有力气和手段!
也难怪当初尹正会满眼心疼的看着黄晓明,说出那句“你裤衩都小了吧”。这样能做到真正为角色和故事服务的演员,本体是橡皮人吧!
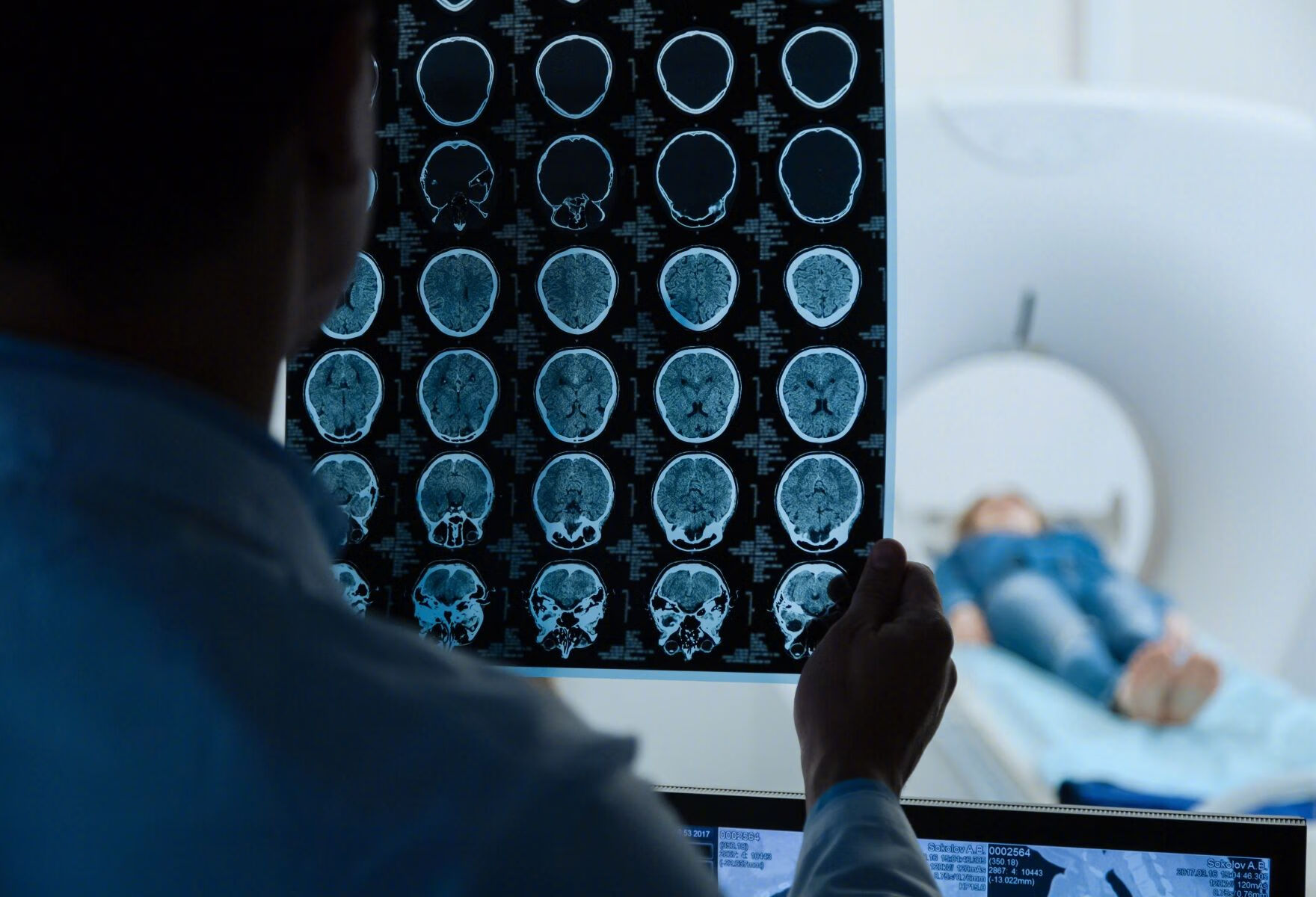
近日,广州妇儿中心增城院区接诊一位 急性脑干内出血的患儿。经多学科讨论后,神经外科 宋烨主任团队为其进行手术机器人辅助下 立体定向脑干血肿穿刺引流术。
小孚(化名)今年11岁,数天前在学校上课期间突发头晕头痛,伴全身乏力、行走不稳,食欲差,精神差,由家长接回家中休息。
当天下午,小孚的症状进一步加重,急送就诊当地医院,期间多次呕吐。当地医院头颅CT诊断脑干出血,家长为求进一步治疗转至广州妇儿中心增城院区急诊留观。
入观时,小孚嗜睡,经神经外科会诊评估后,收入PICU保守治疗。1天后小孚的意识障碍进一步加重,复查CT提示脑干出血增多,累及桥脑及延髓。增城院区神经外科 宋烨主任查看后当机立断,决定急诊行脑干血肿穿刺引流术。

考虑到血肿位置较深,且脑干部位手术操作风险较大,为提高穿刺准确性及手术安全性,经多学科讨论后,决定使用机器人辅助完成血肿穿刺。
术前先在小孚头皮粘贴定位标记行颅脑薄层CT扫描,取数据后利用智能手术规划系统选择最佳穿刺点及穿刺路径。
术中暴露颅骨后借助导航系统再次确认穿刺点,打开硬膜后于机械臂辅助下利用穿刺导管穿刺脑干血肿。穿刺“一击即中”,穿入6cm后可见暗红色血性液体流出,共抽取3ml达减压效果。术后第一天复查头颅CT见导管位置精准在位,目前小孚的意识已恢复清醒,仍在密切监护治疗中。



据悉,脑干是神经核团和上下行神经传导束高度集中的区域,是人体的“生命中枢”,该区域曾被认为是神经外科手术的禁区。
对于脑干内出血的患者,神经外科的处理方案一般为保守治疗或传统开颅手术,而后者手术风险极大。随着科技的进步,机器人辅助精准定位穿刺血肿已走进临床,为广大患儿带来了重获新生的希望。

广州医科大学附属妇女儿童医疗中心小儿神经外科于2014年独立成科,现有医务人员共17人,其中12人具有博士学历,有博士生导师2人,硕士生导师2人。
科室拥有住院床位52张(儿童院区36张,增城院区16张),其中重症病床4张,神经电生理监测病床6张。科室配置有专业的癫痫术前评估及手术团队,配备8台光电视频脑电图监测设备。
医院配备3.0T核磁共振、GE Innova双C臂DSA机,手术设备先进。拥有百级层流神经外科手术间、德国莱卡顶级手术显微镜、STORZ神经內窥镜、美敦力神经导航系统、西塞尔CUSA超声刀、术中神经电生理监测系统、全套蛇牌显微手术器械等,能满足各类小儿神经外科手术的需求。
近五年,每年手术量均保持在900台左右,涵盖脑肿瘤、脑积水、颅缝早闭、脊髓栓系、蛛网膜囊肿等小儿神经外科所有亚专业及病种,诊疗及手术达到国内先进水平,尤其是小儿脑与脊髓血管病、难治性癫痫的外科治疗等是科室的优势项目,水平处于国内儿童医院前列。
科室还拥有专门的临床科研实验团队,重点探索脑肿瘤、神经管闭合不全的发病机制及治疗新靶点,并已取得初步成果。

什么情况下适用粘合剂?有什么注意事项呢?

丙肝的治疗周期是多长?
展开更多








