
水杨酸盐类中毒
临床常用的水杨酸盐类药物有阿司匹林(醋柳酸,乙酰水杨酸),复方阿司匹林,水杨酸钠、水杨酸钠合剂、水杨酸甲酯(冬绿油)以及其他含有水杨酸盐类的酊剂,软膏等。水杨酸盐类药物中毒多为一次用量过大或长期大量应用所致,在婴儿时期更易发生误服过量的意外事故。外用水杨酸油膏或粉类于皮肤大面积破损处,可经皮肤吸收中毒。在有脱水,肝肾功能不全,低凝血酶原血症的患儿更易发生严重毒性反应。水杨酸盐类可透过胎盘屏障,孕妇服用过量,常致胎儿或新生儿中毒。小儿摄入阿司匹林或水杨酸钠等治疗量的 2-4 倍可出现中毒症状。阿司匹林的最小致死量约为 0.3-0.4g/Kg,水杨酸钠的最小致死量约为 0.15g/Kg。
病理生理:口服水杨酸盐药物后,很快由胃及小肠上部吸收。2 小时后,血浆内浓度达到高峰。水杨酸盐主要由肾脏排泄,肾功能正常者服后几分钟即可见于尿中,23 小时约可排出中毒量的一半;如尿为碱性(PH 7.5 以上),则排出加快 3 倍,6 小时血中水杨酸盐即可下降 1/2。
中毒后引起的病理生理变化主要由以下几个方面:
- 高浓度的水杨酸盐刺激呼吸中枢,发生过度通气,大量 CO2 在呼气中排出,导致呼吸性碱中毒,多见于 5 岁以上患儿。
- 由于呼吸性碱中毒的存在,发生肾脏代偿,结果使钾、钠随尿大量排出;同时由于呕吐,失水,失钠以及水杨酸盐对脱氢酶和氨基转移酶的抑制,阻断三羧酸循环,使碳水化合物代谢紊乱,终致血酮等上升,形成代谢性酸中毒。特别在婴儿时期,第二阶段的病理生理过程发展甚快,使酸中毒成为主要表现。
- 中毒剂量的水杨酸盐可直接作用于血管平滑肌,使周围血管扩张,血压下降;并可使血管运动中枢麻痹,导致循环衰竭。
- 水杨酸盐能抑制肝脏合成凝血酶原,阿司匹林还影响血小板功能,发生出血倾向。阿司匹林为弱酸性物质,对胃粘膜有刺激作用,长期内服可诱发胃肠道溃疡病和慢性出血;还可由于骨髓造血功能受到抑制,引起贫血,甚至发生全血减少。2694(川崎病,阿司匹林剂量 30-80mg/kg.d,分 3-4 次,连续 14 天,以后减至 3-5mg/kg.d,顿服,美国也有在热退后 3 天减为小剂量口服,似对患儿预后影响不大。大剂量阿司匹林可减轻急性炎症过程,小剂量抗血小板聚集及抗凝。研究表明阿司匹林口服不能降低冠状动脉瘤的发生率,但仍是 KD 的常规治疗。)
- 水杨酸盐中毒可引起肾脏损害,重症可以发生肾小管坏死,导致急性肾衰竭。长期大剂量应用可引起肾乳头,肾小管坏死,肾变性及萎缩等改变。
- 阿司匹林可引起肝炎,肝衰竭,脑病及过敏反应等,在急性中毒时,其病理生理变化则以 1.2 两项为主。
临床表现:
常见症状为恶心,呕吐,腹痛,头痛,头晕,嗜睡,深长呼吸,耳鸣,耳聋及视觉障碍,开始面色潮红,以后皮肤苍白,口唇发绀,体温低于正常,患儿可有多汗,高热,脱水,呼吸性碱中毒或代谢性酸中毒等相关症状,并出现血尿,蛋白尿,尿毒症等;或致转氨酶增高和黄疸;可发生鼻出血,视网膜出血,呕血,血便以及身体其他部位出血,甚至脑脊液也带黄色。由于水杨酸盐能迅速透过胎盘并在新生儿血浆中浓度高于孕妇血浆浓度,故临产孕妇服用阿司匹林后可致新生儿出血。重症中毒患儿可出现瞻妄,幻觉,精神错乱,肌肉震颤,直至发生惊厥,昏迷,休克,脑水肿,肺水肿及呼吸衰竭。对本品过敏的小儿可因小量阿司匹林引起哮喘,咯血,呕血,皮疹,表皮坏死,紫癜,水肿,或发生声门水肿及喉头痉挛。PH 和碳酸氢根浓度降低是病情危重的表现,提示机体代偿能力不足,常需要气管插管和血透。
实验室检查:
- 三氯化铁定性实验 将洗胃液或尿液放在试管内煮沸,冷却后加酸,然后加入数滴 5%-10%三氯化铁溶液,出现紫色转为紫红色,证明有水杨酸盐存在。
- 检查血中水杨酸盐水平 在服水杨酸盐 30 分钟后,即可测定其存在。至 6 小时可达高峰。其中中毒标准:轻度中毒为 45-70mg/dl;中毒中毒为 70-100,中毒中毒为 100-130mg/dl.
- 血液生化检查:可见 CO2 结合大为降低,CO2 分压及 PH 值降低,血糖下降(可有一过性上升)。治疗过程中,必须监控血 PH,血糖,电解质尤其是血钾,肾功能,凝血酶原等。慢性水杨酸中毒应注意肝功能,胆红素水平及凝血酶原是否异常。
预防:
严格掌握苯类药物应用的适应症和正确剂量,切勿滥用;家庭中由此类药品,须妥为收藏,防止小儿误服。
治疗:
治疗原则: 1.迅速排出毒物
2.维持水,电解质和酸碱平衡 需分析患儿可能存在的混合性酸碱平衡紊乱,即呼吸性碱中毒和代谢性酸中毒各自存在的程度,年长儿以前者为主,婴幼儿以后者为主,治疗方法如下:
- 口服中毒早期立即催吐,并进行洗胃。置入胃管后,先吸取胃内容物供化验用(亦可用呕吐物化验),然后用清水或 1: 5000 高锰酸钾溶液洗胃。同时配制类似于细胞外液成分的溶液作洗胃液(此液以生理盐水 800ml,5%的碳酸氢钠溶液 50ml 和 5%葡萄糖溶液 150ml 配置成 1000ml;其中 Na+ 150mmol/L,cl- 120mm1)/l.hco3- 30mmol/l)反复清洗胃内容物。然后酌服泻剂,并作高位洗肠。若摄入水杨酸盐 12 小时以内,多次给予活性炭有益。首剂 1g/Kg 加于山梨醇(泻剂)中,继以 0.5g/Kg 加于水中成混悬液,每 2-4 小时一次,不加泻剂,直至排出活性炭粪便为止。因 1g 活性炭可吸附 550mg 水杨酸,水杨酸盐中毒者由于在食物中混有药品以及幽门痉挛,药物凝块等延迟吸收。此法可缩短水杨酸盐的半衰期。但现在也有研究认为,即使在服药后 1 小时内给予活性炭也无助于改善预后,减轻毒性和改变疾病过程。水杨酸中毒早期即可有脱水,需即使静脉补液。
- 对中毒症状明显的病例,洗胃后,若有条件,先取血液测定水杨酸盐浓度,并查血气及电解质,根据检查结果酌情补液,定期复查以调整治疗方案。有休克者,积极用等张晶体液或血浆扩容,酌情应用血管活性药物。排尿后,液体中应加入钾盐。给含糖液以避免低血糖。在治疗过程中,应注意使患儿有足够尿量以利水杨酸盐尽快排出。并注意控制血 PH 在 7.5 左右及液体出入量相对平衡。补液量不要太多,以免加重肺水肿及脑水肿。
- 对严重酸中毒患儿,当血 PH 低于 7.15 时,可静脉注射碱性液。对多数以呼吸性酸中毒为主的患儿,无须采取特殊措施治疗。也无须积极纠正轻度代谢性酸中毒。注意及时补充钾盐;若出现手足搐搦,可静脉缓慢注射葡萄糖酸钙或氯化钙溶液。水杨酸几乎均有尿液排出,碱性尿时排泄速度增快 3 倍,故在治疗过程中,应检测尿 PH,保持尿为碱性。
- 血液透析是治疗严重水杨酸盐中毒的有效方法。下列情况应血液透析: 1.急性中毒患儿血清水杨酸盐浓度>100mg/dl。慢性中毒大于 50mg/dl。2.神志改变,可除外合并其他毒物中毒的气管插管患儿。3.肾或肝衰竭.4.肺水肿.5.严重酸碱平衡失常。6.血清水杨酸盐浓度迅速增加。7.保守治疗效果不理想。
- 出血时用维生素 K 和止血剂,并输新鲜血浆或浓缩红细胞。有过敏症状时,酌用肾上腺皮质激素:有喉头水肿时,应用肾上腺素,必要时气管插管或气管切开。勿用吗啡类药物,慎用巴比妥类及水合氯醛等,因可加重水杨酸盐类对中枢的阻抑作用。
当地时间11月13日,美国食品药品监督管理局(FDA)加速批准了基因疗法KEBILIDI用于治疗AADC缺陷。这是美国有史以来第一个批准直接作用于大脑的基因疗法。AADC缺乏症是一种罕见的遗传疾病,这个病挺严重,还会缩短患者寿命。近年来,大家关注到我们大脑中含有多巴胺,多巴胺是一种对运动功能极其重要的物质,这种病会导致我们脑中无法合成多巴胺。
这种疗法是一种基因替代疗法,是通过外科手术的方式直接把药物注射到大脑。临床试验结果显示,在进行基因治疗后的12个月内,患者运动和认知功能就有了快速改善,并且这种改善效果的持续时间可以达到5年。
正电子发射断层扫描和神经递质分析也证实了患者体内多巴胺的产生增加。改善源头后,患者的各种症状(比如情绪、出汗、体温和眼动危象等方面)得到改善,患者的生活质量也提高了。回到这个神奇的基因疗法,KEBILIDI是一种基于重组腺相关病毒血清型2(rAAV2)的基因疗法,里面包含了人的功能基因。
注入大脑后,这种功能基因可以增加AADC酶的含量,从而恢复多巴胺的产生,以此来纠正潜在的遗传缺陷。但还需要注意的是,KEBILIDI禁用于通过神经影像学评估还没有达到颅骨成熟度的患者。
参考来源:
1.PTC Therapeutics Announces FDA Approval of AADC Deficiency Gene Therapy.
2.Tai CH, Lee NC, Chien YH, Byrne BJ, Muramatsu SI, Tseng SH, Hwu WL. Long-term efficacy and safety of eladocagene exuparvovec in patients with AADC deficiency. Mol Ther. 2022 Feb 2;30(2):509-518. doi: 10.1016/j.ymthe.2021.11.005. Epub 2021 Nov 8. PMID: 34763085; PMCID: PMC8822132.
当地时间11月13日,两款心电图相关的设备被美国食品药品监督管理局(FDA)批准,一款是可佩戴的贴片,可连续14天来监测我们的心电图,当发生心律失常的时便于直接通知医生。
另一款是心电图监护仪,也能直接佩戴在胸部,能及时识别心律失常的具体类型[1-2]。这两款设备有助于心血管疾病的早期筛查。
未来心电图监护仪还将引入人工智能算法,分析心电图以更早诊断不同类型的心脏病。这台心电图监护仪还可以生成24小时连续心电图,可以在锻炼的时候使用,还能检测心率等数据。而可佩戴的贴片由有7个心电图导联,在检测心律失常方面准确性高。
1.什么是心律失常?
心律失常是常见的心血管疾病,其中室性心律失常最为常见,包括室性早搏(室早)、室性心动过速(室速)、心室扑动(室扑)和心室颤动。有时室性心律失常的发生毫无征兆,这两个设备的获批有助于更早发现;有时会出现心悸或黑矇,甚至发生心脏性猝死。
据相关数据显示,我国大陆的年猝死人数可达54.4万[3]。且在全球范围内,心血管疾病盯上了年轻人,是导致过早死亡的主要原因之一。因此我们每个人都需要关注心律失常等疾病,保护好你的“小心脏”。
2.心律失常检查包括哪些?

近期,徐汇区市场监管局联合10家医疗机构在细胞和基因治疗药品创新与临床发展会上联合发布《医疗机构使用细胞治疗药品质量管理指南》,为CAR-T创新药品的使用提供了规范化的指导。

该《指南》首次提出“将CAR-T药品使用质量管理纳入统一的医疗机构药品管理体系,指导医疗机构组建多学科诊疗团队,由临床使用细胞治疗药品的科室负责人作为细胞治疗团队负责人 对细胞治疗项目的各环节进行监督,院内其他部门明确职责,协同配合参与,从而保障患者使用药品的质量安全和可追溯 。”
关于细胞治疗,你也许有很多问题,我们整理了5个常见问题,一起了解。
1.什么是CAR-T药品?
CAR-T药品也称细胞疗法,是一种用自身免疫系统细胞的癌症治疗方法。可以从我们自身或者其他人的外周血中收集T细胞,然后在体外进行改造以表达嵌合抗原受体(CAR)。改造后,经过体外扩增,再回输回体内,这些这些CAR-T细胞特异性识别靶抗原并迅速增殖以在体内发挥抗肿瘤作用。
CAR-T疗法会影响我们的免疫系统,可能出出现不良反应。如细胞因子释放综合征(CRS)。当CAR-T细胞开始攻击癌细胞并触发体内的免疫反应时,就会发生这种情况。对于某些患者来说,CRS可能感觉像是流感症状,也可能会像低血压,也可能出现高烧和呼吸困难等。
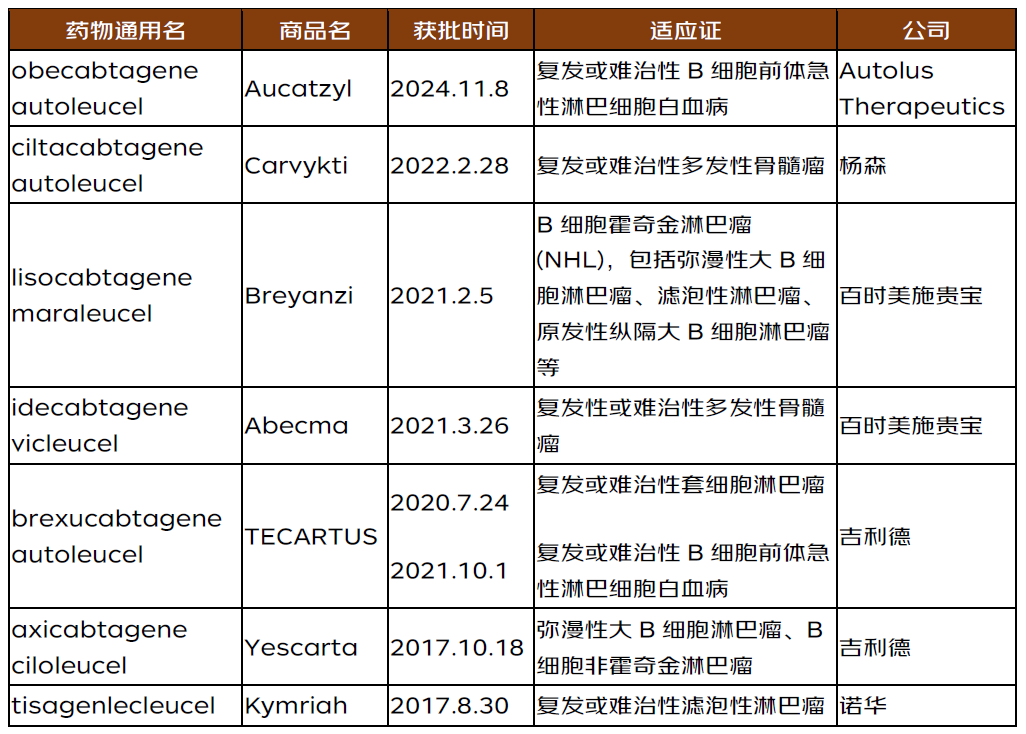
2.FDA批准了哪些CAR-T药?
目前FDA批准的CAR-T药包括以下7种,大多应用于骨髓瘤、淋巴瘤和白血病。
3.得了癌症再取免疫细胞来得及吗?
很多癌症一发现就是晚期,癌细胞会干扰我们身体自然产生的免疫细胞。因此,许多癌症患者无法获得足够的健康T细胞进行治疗。且随着年龄增长,我们体内免疫细胞的数量和活性都会降低。
为了应对未来这种情况,可以更早地储存健康的免疫细胞,储存免疫细胞的过程类似于抽血,先会抽150-200ml的血,然后送到细胞库去处理从而分离出包含免疫细胞的外周血单核细胞。分离完成后,再将细胞放在液氮瓶中长期储存,可以保存较长时间直到需要使用,且免疫细胞活力不会发生变化。
4.冻存免疫细胞可以冻存多久?
理论上,可以一直冻存。细胞达到冻存温度(如-196°C),细胞的新陈代谢就会失去活性,当细胞解冻时,再次恢复活性。
5.冻存后的免疫细胞有什么用?我的家人能用我冻存的免疫细胞?
可以恢复免疫力,以及用于前文提到的CAR-T细胞疗法。
但家人并不能使用你冻存的免疫细胞,这是因为不同个体之间会出现移植物排斥反应,因此每个人冻存的免疫细胞最好只用于自己。
参考来源:
1.上海徐汇发布《医疗机构使用细胞治疗药品质量管理指南》.
2.Zhang X, Zhu L, Zhang H, Chen S, Xiao Y. CAR-T Cell Therapy in Hematological Malignancies: Current Opportunities and Challenges. Front Immunol. 2022 Jun 10;13:927153. doi: 10.3389/fimmu.2022.927153. PMID: 35757715; PMCID: PMC9226391.
3.What Is CAR T-Cell Therapy?
4.FDA approves CAR-T cell therapy to treat adults with certain types of large B-cell lymphoma.
5.FDA approves obecabtagene autoleucel for adults with relapsed or refractory B-cell precursor acute lymphoblastic leukemia.
6.FDA approves tisagenlecleucel for relapsed or refractory follicular lymphoma.
7.FDA approves ciltacabtagene autoleucel for relapsed or refractory multiple myeloma.
8.FDA approves lisocabtagene maraleucel for relapsed or refractory large B-cell lymphoma.
9.FDA approves idecabtagene vicleucel for multiple myeloma.
10.FDA approves brexucabtagene autoleucel for relapsed or refractory mantle cell lymphoma.

腹部恶性肿瘤术后数年,颅内肿瘤是转移瘤吗?病理为脑膜瘤。
脑膜瘤的治疗主要包括以下几种方式:
一、手术治疗 全切除手术 这是最理想的治疗方法。如果脑膜瘤位置比较表浅,周围没有重要的神经血管结构,有经验的神经外科医生可以将肿瘤完全切除。例如,大脑凸面脑膜瘤,在这种情况下,手术可以直接将肿瘤从脑组织表面分离并完整摘除,从而达到根治的目的。 手术过程中,医生会使用专业的手术器械,如高速磨钻来磨除肿瘤附着的颅骨部分,再用精细的显微器械将肿瘤与周围的脑组织、硬脑膜等结构分离。术后患者可能需要在重症监护室观察一段时间,以确保生命体征稳定,一般如果恢复顺利,长期预后较好。 次全切除手术 当脑膜瘤位于一些重要的脑功能区,如靠近脑干、视神经等重要结构,或者肿瘤与重要血管粘连紧密时,为了避免损伤这些关键结构导致严重的神经功能障碍,医生可能会选择次全切除。 比如,在海绵窦区的脑膜瘤,这个区域有许多重要的颅神经(如动眼神经、滑车神经等)和颈内动脉分支通过。如果强行完全切除肿瘤,很可能会损伤这些神经和血管,引起眼球运动障碍、失明等严重后果。此时,医生会尽可能地切除大部分肿瘤组织,残留的肿瘤可以通过后续的辅助治疗进行控制。
二、放射治疗 常规放射治疗 对于不能进行手术或者手术切除后有残留的脑膜瘤,放射治疗是一种重要的补充手段。它利用高能射线(如 X 射线、伽马射线)来破坏肿瘤细胞的 DNA,阻止其生长和分裂。 一般来说,放射治疗需要在特定的放疗设备下进行,患者需要躺在治疗床上,保持固定的姿势,以确保射线能够精准地照射到肿瘤部位。整个疗程可能需要数周时间,通常是每周进行 5 次左右的放疗,每次放疗时间根据肿瘤的大小和位置等因素有所不同,一般在几分钟到十几分钟不等。 立体定向放射治疗(SRS)和立体定向放射外科(SRT) 这是一种更精准的放射治疗方法。SRS 主要用于治疗较小的(一般直径小于 3cm)脑膜瘤,它可以将高剂量的射线聚焦在肿瘤靶点上,周围正常组织受到的辐射剂量较低。例如,对于一些位于颅底的小脑膜瘤,SRS 可以在有效控制肿瘤的同时,最大程度地减少对视神经、垂体等周围重要结构的损伤。 SRT 与 SRS 类似,但它的分次剂量相对较低,治疗次数可能会增多,适用于一些位置特殊或者体积稍大的脑膜瘤。
三、药物治疗 化疗药物 目前脑膜瘤的化疗效果相对有限。不过,对于一些复发的、不能手术或者放疗的恶性脑膜瘤,也会尝试使用化疗药物。例如,羟基脲等药物可以在一定程度上抑制肿瘤细胞的 DNA 合成,从而减缓肿瘤的生长速度。但化疗药物往往会有一些副作用,如骨髓抑制、胃肠道反应等,需要密切监测患者的血常规、肝肾功能等指标。 靶向药物 随着医学研究的发展,一些靶向药物也开始应用于脑膜瘤的治疗。比如,血管内皮生长因子(VEGF)抑制剂,因为脑膜瘤的生长和血管生成密切相关,通过抑制 VEGF 可以阻断肿瘤的血液供应,达到抑制肿瘤生长的目的。但这些靶向药物的长期疗效和安全性还在进一步研究中。
脑膜瘤的治疗方案需要综合考虑肿瘤的大小、位置、患者的年龄、身体状况等多种因素,由神经外科医生、放疗科医生和肿瘤科医生等多学科团队共同制定最适合患者的个性化治疗方案。
展开更多
















