文章 关于淋巴水肿,可以咨询医生的基本问题?

住院医师刘庆
文章 为什么妇科肿瘤根治术后(包括放疗后)会发生下肢淋巴水肿?



住院医师刘庆
文章 为什么妇科肿瘤治疗后患者不能泡脚?因为这个习惯会激发下肢淋巴水肿(俗称大象腿)!
人们常说“富人吃补药,穷人泡泡脚”可见泡脚的作用很大,泡脚能促进血液循环,使更多的血液流向下肢的末梢血管,并对脚部 神经的温热刺激作用,可对大脑皮质产生抑制作用,使人感到脑部舒适轻松,从而加快入眠。
但做过妇科肿瘤淋巴清扫术的患者是不适合泡脚的,这是由于妇科肿瘤手术会清扫盆腔和腹股沟淋巴结,同时手术会切断相应的输出和输入淋巴管,造成人体特别是下肢的淋巴运输能力大幅度的降低。淋巴结清扫的越多,则淋巴运输能力下降的就越多。
但是人体每天还是会正常地产生 2-3 升淋巴液(相当于 5-6 瓶 500ml 容量的矿泉水)。一旦淋巴运输能力低于人体每天产生的淋巴液量,则下肢就会出现水肿。
而泡脚不仅是促进了血液循环,同时也加速了淋巴液的产生,增大了淋巴管的负荷。一旦淋巴液的负荷超过术后残余的淋巴管负荷,则淋巴液就会淤积在下肢造成水肿及后继一系列的病例反应。
故这里特别提示妇瘤术后患者一定不要泡脚。
有术后的患者会问了,那术后减少或干脆就不动了,是不是就不会发生水肿了?这个问题我会在随后的科普文章里继续回答。

住院医师刘庆
文章 淋巴水肿患者在疫情防控期间应如何进行运动?
随着我国大部分地区都进入到了严冬以及部分北方地区零星出现了新冠疫情,有患者会问这段时间我们应如何进行适当的锻炼? 我们建议您可以在室内进行下肢的锻炼,下列的图示介绍简便可行的下肢锻炼方法。锻炼前建议穿好压力袜(3级压力)或打好压力绷带(针对尚有纤维化的下肢淋巴水肿患者)。

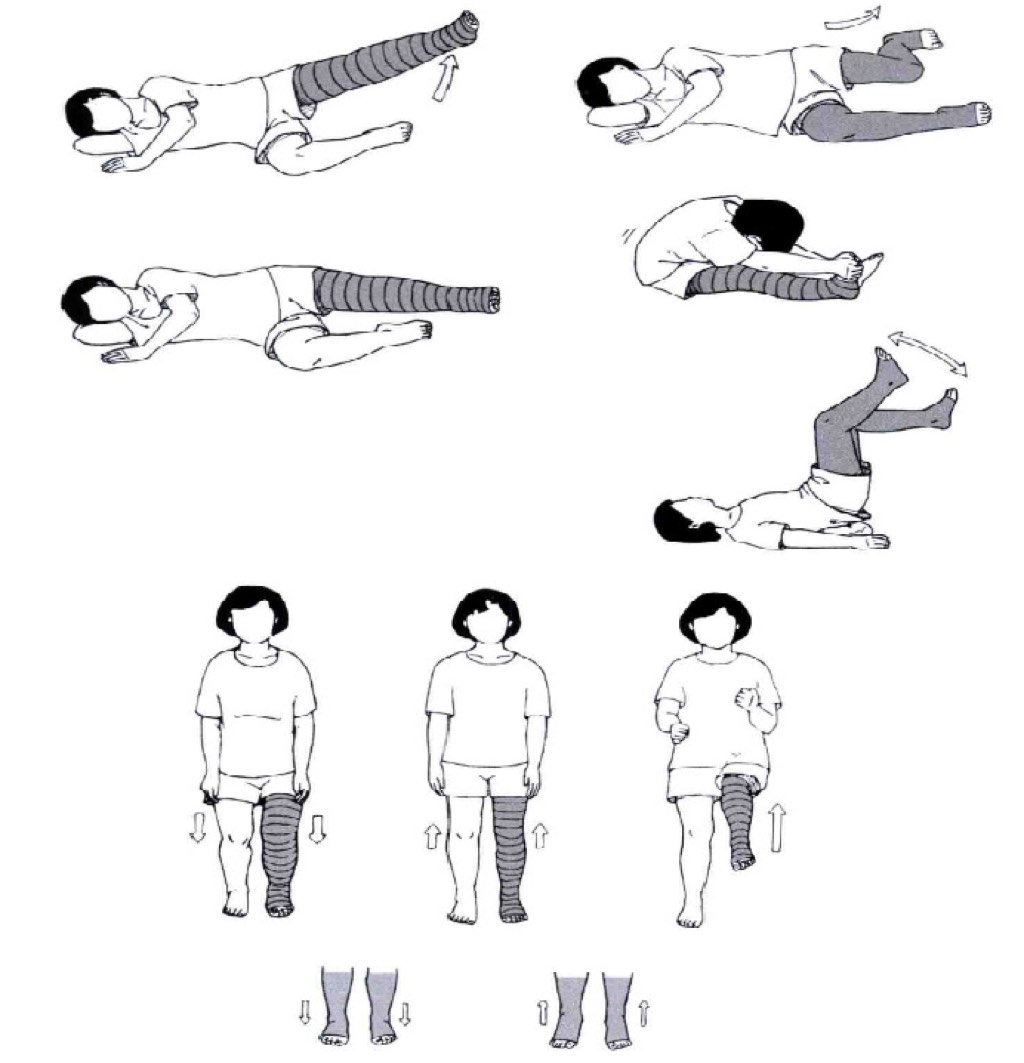
上面的动作可以做15-30次/组,每次锻炼时间控制在20分钟左右,每天可以做下肢功能锻炼2-3次。

住院医师刘庆
文章 淋巴水肿就医前需要准备什么?
1.准备好以前疾病的病历、有关的诊断和治疗记录;这些记录应包括:以往重大疾病、癌症治疗或最近复查情况的报告
3.记录自己平时所做的运动,锻炼,和休闲活动的内容和时长。
5.准备好要咨询医生的问题和事项

住院医师刘庆
文章 妇科肿瘤和乳腺癌治疗后为什么会发生下肢和上肢淋巴水肿?
在以子宫癌、卵巢癌、外阴癌、乳腺癌、为代表的癌症手术中,考虑到癌症转移,基于术前检查和术中所见进行淋巴结清扫(切除病灶附近的淋巴结)。此时,因为切除了聚集许多淋巴管的淋巴结,在淋巴管中流动的淋巴液出现了回流障碍,淋巴液滞留在肢体内,从而造成了肢体肿胀。另外,部分淋巴管由于长期超负荷运作,淋巴瓣膜遭到破坏,淋巴液逆流从而使水肿加剧。

有报告显示,在乳腺癌手术中进行淋巴结清扫的人中约有10%至20%发生水肿,在与妇科疾病相关的癌症手术中进行淋巴结清扫的人中约有30%至35%发生水肿。 另外,若追加了放射疗法或特殊的化学疗法的话,淋巴水肿的发病率会上升到接近50%。
有关淋巴水肿的发病还有两个关键的问题:
1 .发病时间并不相同,有人术后立即就出现水肿问题,也有人术后或放疗后几年甚至十几年或 二十几年后发病。
2 .即使上肢和下肢未变粗时,多数情况下已经存在淋巴水肿,这个时期我们称之为水肿潜伏期。
目前认为发病时期个体之间存在很大差异(手术淋巴结清扫的数量不同,放疗对表浅淋巴系统破坏的程度不同,患者淋巴康复能力的差异等等都会造成淋巴水肿发病的差异)。同样,淋巴水肿的症状也是个体之间有很大差异,如果上下肢的粗细左右存在差异的话,则可能水肿已发展到某种程度。因此,了解淋巴水肿是如何发展的很重要。

住院医师刘庆
文章 乳腺癌术后患者的患侧手臂是否能抽血和输液?
乳腺癌术后患者的患侧手臂是否可以抽血?这是临床常见的问题,毕竟:乳腺癌患者输液和验血是常见的诊疗措施,尤其在术后早期的化疗或靶向治疗阶段,更为频繁。而 4-8 次的静脉化疗一般是在健侧手臂施行的,化疗药物的强刺激性,常导致静脉受损甚至闭塞,使患者面临无静脉可用的窘境。这在 PICC 经外周静脉的中央静脉置管技术开展后有所改善。但长期置管期间,由于检测手臂的包裹防护,抽血也不甚方便。临床确有患侧手臂抽血和输液的需求。
为什么患侧手臂禁忌抽血和输液成为普遍观念?在以前改良根治术和标准根治术为主的时代,腋窝标准淋巴结清扫术对于患侧手臂的淋巴引流是个很大的干扰因素,淋巴漏和淋巴水肿都很常见,其中淋巴水肿就和本问题有关了。患者术后普遍有轻度的淋巴水肿,少部分甚至是中重度的淋巴水肿。淋巴回流不畅有个不利影响,就是一旦患侧手臂破损,引起感染的风险增加、程度严重和病程迁延。所以这类患者不仅尽量不要患侧手臂抽血、输液,也要避免意外伤害,甚至剪指甲都得小心点。
从中也可以看出,患侧手臂的抽血并非是绝对禁忌。如果患者的情况使得患侧手臂抽血、输液实在难以避免。只要操作中和操作后的无菌原则做得更严格,一般并无大碍。只是不推荐作为常规措施。
乳腺外科技术近年来的重大进展之一,就是前哨淋巴结活检技术的广泛开展。在早中期患者,如果无腋窝淋巴结转移的体检和影像学等临床证据,前哨淋巴结活检已经是常规开展。这类患者由于腋窝只取一般 3-6 枚的前哨淋巴结,该淋巴结属于胸外侧血管周围的腋窝前群淋巴结,对于主要回流来自手臂的腋窝外侧群和中央群淋巴结,几乎无影响。因此患侧淋巴水肿几乎不会发生,这类患者在患侧手臂抽血、输液并不比普通人群的感染风险大很多,这类操作的指征可以适当放宽。
我们不仅要“知其然,还要知其所以然”。知道事情的所以然,可以在不违反原则的前提下,对事情灵活处理。另外,技术的进步和诊疗实情的变化,医务人员和患者在不违反诊疗规范的指导原则的情况下,最好也能与时俱进。

主任医师孙建
文章 淋巴水肿与肿瘤复发有关吗?

JDH健康大讲堂
文章 肿瘤患者淋巴水肿的分期有哪些呢?

JDH健康大讲堂
文章 肿瘤患者发生淋巴水肿后,能锻炼身体吗?

JDH健康大讲堂

邱伟华
主任医师
普通外科
上海交通大学医学院附属瑞金医院

贾艳花
副主任医师
普通外科
滦南县中医院

贾泽明
副主任医师
普通外科














