中医妇产科
展开更多
-
妈咪爱什么时候吃比较好functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
一岁的宝宝可以吃这个吗functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
咳嗽乏力没精神functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
免费问医生functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
慢性咽炎 咽部舌根淋巴滤泡增生functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
胆襄40x6是什么意思functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
您好医生,咨询一下孩子今年八岁了functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
这个保质期多久functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
你好看看我家娃娃 咋回事 是不是漆住了functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
腺样体肥大流鼻涕有痰怎么办functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者:
展开更多
-
 点击查看å
点击查看å其实尿液常规,是无法检测尿道里边的病变,因为尿液常规取的是中段尿。但是,如果尿道里面有微生物,尿液会把微生物冲刷掉,然后取中段尿。其实就是后边那个尿,这个尿是膀胱里的,如果微生物还没有逆行到膀胱里去,可能验小便常规一直都是正常的。所以建议去做尿道分泌物的检查,拿个棉支从尿道里边取一点分泌物,然后去做培养,这两个检查是不一样的。
-
 点击查看å
点击查看å关于心房粘液瘤你了解多少呢?
心脏肿瘤一般是原发于心脏的,总的来说,原发性心脏肿瘤(PCT)罕见,尸检报告为0.0017-0.03%,是心脏转移性肿瘤的30倍。 75%~90%的原发性心脏肿瘤是良性的,其中心脏粘液瘤最常见占50%,年发病率低,约0.5–1/10万例,虽然粘液瘤75%为良性,但其恶性型可引起局部复发、局部侵袭和远处种植转移。粘液瘤的组织来源可能为:房间隔卵圆窝处类似胚胎残留的多潜能心内膜间充质细胞或内皮下细胞。与染色体异常 (2、12和17染色体)有关,或染色体1q32的缺陷、Y染色体的丢失以及染色体13、15端粒联合有关。80%的粘液瘤都来源于左心房; 心房粘液瘤多见于中青年人,发病年龄多在30~50岁,女性发病率比男性略高,是心源性脑栓塞的原因之一,超过50%的栓塞事件涉及中枢神经系统和视网膜动脉。粘液瘤及血栓脱落所引起的脑卒中并不简单,是临床急性卒中管理中的难题。
-
 点击查看å
点击查看å
-
 点击查看å
点击查看å脾气大伤身体,容易伤气血
-
 点击查看å最近拍胸部CT发现肺结节的朋友有不少,大多数肺结节都可以观察,不考虑恶性的,也不需要手术,有一少部分肺结节需要手术切除。对于需要观察的肺结节,大家都在关心一个问题,那就是所有的肺结节都有可能发展成恶性肿瘤么?有一位家住天津54岁的女士就向我提出了这样的问题,她前几天拍胸部CT,发现了自己肺里有一个结节,于是联系到我,想让我看看这个结节的性质以及怎么样处理?我仔细阅读她的片子,这个肺结节很小,直径没有超过5毫米,继续观察就可以了,良性的概率非常高,恶性的概率比较低。她问我自己的肺结节有没有发展成恶性肿瘤的可能性?这个问题其实问的比较宽泛,就像问太阳会不会熄灭,地球有没有可能爆炸一样,我觉得存在这样的可能性,虽然在认知角度觉得这样的概率比较低,但这样的可能性还是存在的。那所有的肺结节是不是都会发展成恶性的呢?这个不一定,有些肺结节终其一生也都是良性,没有变成恶性的。但具体到某一个肺结节有没有可能将来变成恶性的?那我觉得是有可能的,这个回答感觉上升到了哲学的层面。
点击查看å最近拍胸部CT发现肺结节的朋友有不少,大多数肺结节都可以观察,不考虑恶性的,也不需要手术,有一少部分肺结节需要手术切除。对于需要观察的肺结节,大家都在关心一个问题,那就是所有的肺结节都有可能发展成恶性肿瘤么?有一位家住天津54岁的女士就向我提出了这样的问题,她前几天拍胸部CT,发现了自己肺里有一个结节,于是联系到我,想让我看看这个结节的性质以及怎么样处理?我仔细阅读她的片子,这个肺结节很小,直径没有超过5毫米,继续观察就可以了,良性的概率非常高,恶性的概率比较低。她问我自己的肺结节有没有发展成恶性肿瘤的可能性?这个问题其实问的比较宽泛,就像问太阳会不会熄灭,地球有没有可能爆炸一样,我觉得存在这样的可能性,虽然在认知角度觉得这样的概率比较低,但这样的可能性还是存在的。那所有的肺结节是不是都会发展成恶性的呢?这个不一定,有些肺结节终其一生也都是良性,没有变成恶性的。但具体到某一个肺结节有没有可能将来变成恶性的?那我觉得是有可能的,这个回答感觉上升到了哲学的层面。 -
 点击查看å
点击查看å一般是直径小于0.5厘米或者0.6厘米的结石都可以通过保守治疗排出来。保守治疗首先就要多喝水,每天要喝到2500毫升水,还可以用些解痉利尿排石的药来排石。假如知道结石成分,就可以更有针对性地去排石,比如尿酸盐结石,可以通过分析尿里面的PH值,假如是酸性,就可以用些碱化尿液的药物,比如聚氨酸钾或者聚氨酸氢钾钠,时间长了就可以溶解尿酸盐的结石。其它的结石也可以通过利尿排石的中成药,比如尿石通、五淋化石丸等等这些药物排出。假如排石的过程出现疼痛,可以针对性的用些解痉止疼的药,比如西乐葆。假如到了输尿管中下段,可以用下α受体阻滞剂、阿洛、可多华等等。
-
 点击查看å
点击查看å糖尿病是“高血糖综合征”,为什么会出现低血糖呢?
这主要是因为使用降糖药物时,饮食减量或者运动过度,导致二者不匹配,从而引起低血糖。
低血糖可导致身体不适甚至生命危险,也是血糖达标的主要障碍,应该引起特别注意。
一、低血糖的诊断标准
对非糖尿病患者来说,低血糖症的诊断标准为血糖<2.8mmol/L。而接受药物治疗的糖尿病患者只要血糖水平≤3.9mmol/L就属低血糖范畴。糖尿病患者常伴有自主神经功能障碍,影响机体对低血糖的反馈调节能力,增加了发生严重低血糖的风险。同时,低血糖也可能诱发或加重患者自主神经功能障碍,形成恶性循环。
二、可引起低血糖的降糖药物
胰岛素、磺脲类和非磺脲类胰岛素促泌剂均可引起低血糖。其他种类的降糖药(如二甲双胍、α-糖苷酶抑制剂、TZDs)单独使用时一般不会导致低血糖。应用DPP-4抑制剂、GLP-1受体激动剂和SGLT2抑制剂的低血糖风险较小。
三、低血糖的临床表现
与血糖水平以及血糖的下降速度有关,可表现为交感神经兴奋(如心悸、焦虑、出汗、饥饿感等)和中枢神经症状(如神志改变、认知障碍、抽搐和昏迷)。但老年患者发生低血糖时常可表现为行为异常或其他非典型症状。夜间低血糖常因难以发现而得不到及时处理。有些患者屡发低血糖后,可表现为无先兆症状的低血糖昏迷。
严格的血糖控制会增加低血糖的风险,并且严重低血糖可能与患者死亡风险升高有关,因而对糖尿病患者需要制定个体化的血糖控制目标。
五、低血糖的可能诱因及预防对策
(1)胰岛素或胰岛素促泌剂:应从小剂量开始,逐渐增加剂量,谨慎地调整剂量;
(2)未按时进食,或进食过少:患者应定时定量进餐,如果进餐量减少则相应减少降糖药物剂量,有可能误餐时应提前做好准备;
(3)运动量增加:运动前应增加额外的碳水化合物摄入;
(4)酒精摄入,尤其是空腹饮酒:酒精能直接导致低血糖,应避免酗酒和空腹饮酒;
(5)严重低血糖或反复发生低血糖:应调整糖尿病的治疗方案,并适当调整血糖控制目标;
(6)使用胰岛素的患者出现低血糖时,应积极寻找原因,精心调整胰岛素治疗方案和用量;
(7)糖尿病患者应常规随身备用碳水化合物类食品(如糖果、饼干或面包),一旦发生低血糖,立即食用。
-
 点击查看å
点击查看å
-
 点击查看å
点击查看å -
 点击查看å
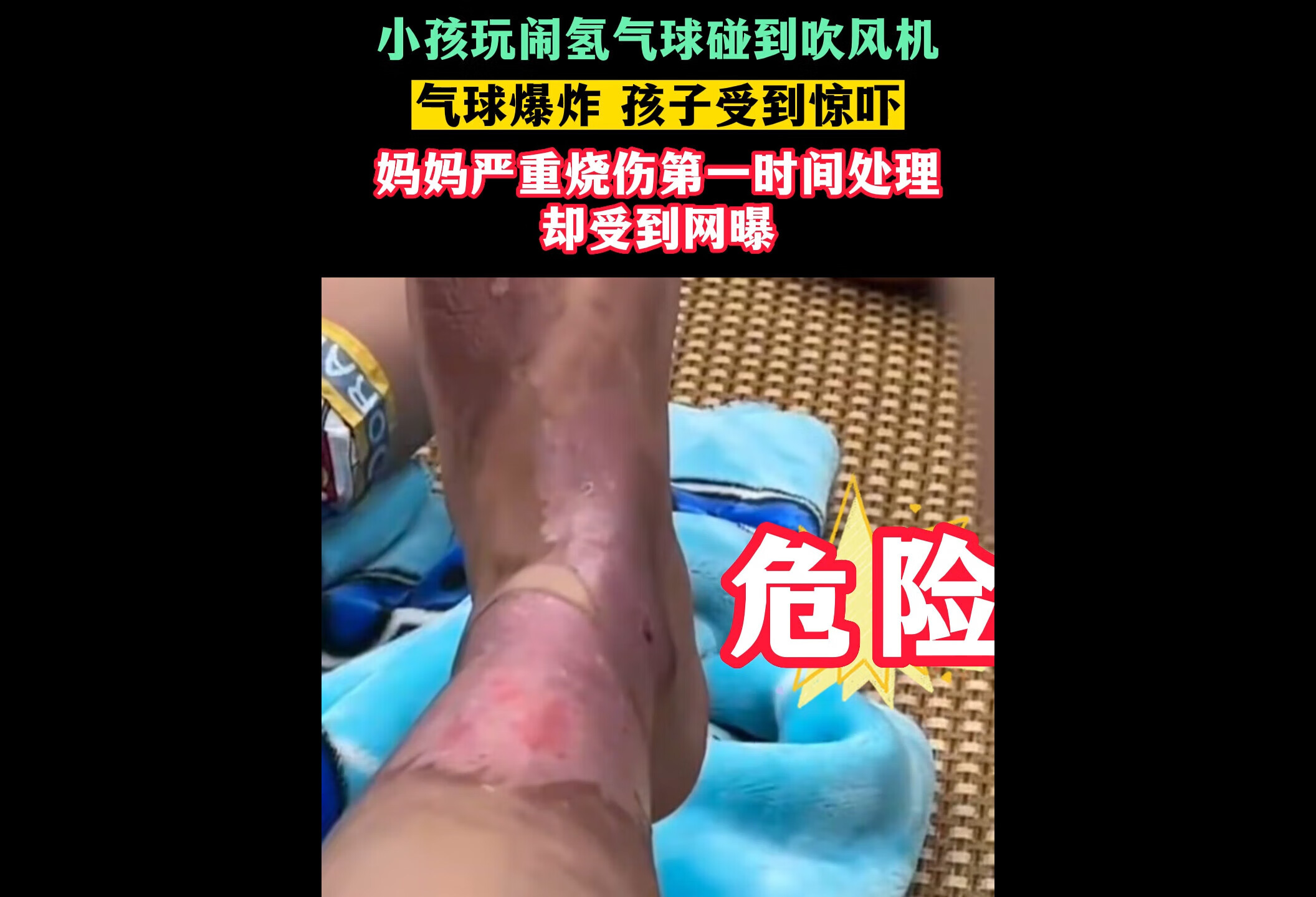
点击查看å氢气球爆炸
展开更多








