普通内科
展开更多
-
医生您好,孩子5岁,今晚哭闹后感觉过敏了functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
80天的宝宝肠胀气严重可以吃乳糖酶吗functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
怎么去脸部痘印functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
皮肤一出汗就起疹子,特别痒functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
舌苔厚黄有齿痕,食欲不振,盗汗,咳嗽functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
精子不液化functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
新盖中盖钙片怀孕6个月能吃吗functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
我有那个双向情感障碍一直在吃药那个病历没带可以买这个***吗?functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
小儿感冒,麻烦开functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者: -
性生活的时候龟头进不去,硬的慢,软的快,有四五年手淫史functions/random/int.htmlfunctions/random/int.html
总交流次数
总回复次数
患者:
展开更多
-
 点击查看å
点击查看å一文解析| 关注冠心病,了解冠心病
冠心病已成为威胁人类健康的主要疾病之一1。 2021年中国心血管健康与疾病报告推算,我国冠心病现患病人数为1139 万2。
一、 什么是冠心病(CHD)?
冠状动脉粥样硬化性心脏病指冠状动脉发生粥样硬化引起管腔狭窄或闭塞,导致心肌缺血缺氧或坏死而引起的心脏病,简称冠心病(CHD),也称缺血性心脏病1。

二、 CHD怎么分类?
冠心病根据发病特点和治疗原则不同分为两大类1,3:
1. 慢性心肌缺血综合征(CIS)
1) 稳定型心绞痛:指由心肌缺血缺氧引起的典型心绞痛发作,其临床表现在 1~3 个月内相对稳定。
2) 缺血性心肌病:属CHD晚期阶段,是指由于长期心肌缺血导致心肌局限性或弥漫性纤维化,从而产生心脏功能受损,引起心脏扩大或僵硬、充血性心力衰竭等临床表现。
3) 隐匿性冠心病:无临床症状,但有心肌缺血客观证据(心电活动、心肌血流灌注及心肌代谢等异常)的冠心病,亦称无症状性冠心病。
2. 急性冠状动脉综合征(ACS)
1) 不稳定型心绞痛(UA):指介于稳定型心绞痛和AMI之间的临床状态,包括除稳定型劳力性心绞痛以外的初发型、恶化型劳力性心绞痛和各型自发性心绞痛。
2) 非 ST 段抬高型心肌梗死(NSTEMI):若UA伴有血清心肌坏死标志物水平明显升高,此时可确诊为NSTEMI。
3) ST 段抬高型心肌梗死(STEMI):若冠状动脉管腔急性完全闭塞,血供完全停止,导致所供血区域心室壁心肌透壁性坏死,临床上表现为典型的STEMI,即传统的 Q 波性心肌梗死。
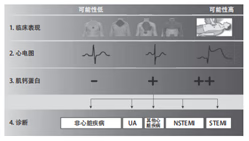
图 2 :ACS 诊断及分类
(注:UA :不稳定型心绞痛 ;NSTEMI :非 ST 段抬高型心肌梗死 ;STEMI :ST 段抬高型心肌梗死 ;ACS :急性冠状动脉综合征 ;NSTE-ACS :非 ST 段抬高型急性冠状动脉综合征)
三、 CHD的常见症状有哪些?
1. 疼痛1,4
特点:发作性胸痛,可由体力劳动或情绪激动所诱发。(ACS患者疼痛诱因多不明显,休息时亦可发生疼痛,且通常程度更重。)
常为压迫、发闷、紧缩性或烧灼感,但不像针刺或刀扎样锐性痛,偶伴濒死感。
发作部位:主要在胸骨体之后,手掌大小范围,常放射至左肩、左臂内侧,或至颈、咽或下颌部。
持续时间:稳定型心绞痛一般为3~5 min,不稳定型心绞痛通常持续时间更长,可>20分钟。
2. 上腹痛、腹胀、恶心、呕吐等容易和胃肠道疾病混淆的症状。
3. 可能出现心力衰竭(常表现为呼吸困难)、心律失常、低血压和休克等症状1。
四、 CHD常见治疗方法有哪些?
1. 药物治疗1,3
1) 改善缺血、减轻症状的药物
主要包括 β 受体阻滞剂、硝酸酯类药物及钙通道阻滞剂等可减少心肌耗氧量、减少心绞痛发作或缓解心绞痛症状。
2) 预防心肌梗死,改善预后的药物
氯吡格雷等抗血小板治疗药物,肝素等抗凝药物,以及溶栓药物可用来预防动脉粥样硬化血栓进一步形成。
此外,一些降脂、降压和降糖药等能够帮助稳定斑块,对改善患者预后有益。
2. 冠状动脉血运重建术1
1) 经皮冠状动脉介入治疗(PCI)
PCI指一组经皮介入技术,包括经皮球囊冠状动脉成形术、冠状动脉支架植入术和斑块旋磨术等。
2) 冠状动脉旁路移植术(CABG)
CABG通过取病人自身的大隐静脉作为旁路移植材料,改善病变冠状动脉分布心肌的血流供应。
除药物和手术等,还可配合改善生活方式等综合措施来辅助治疗。
参考文献
1. 葛均波, 等.内科学[M].第9版.北京:人民卫生出版社,2018:213-246.
2. 《中国心血管健康与疾病报告2021》要点解读[J].中国心血管杂志,2022,27(04):305-318.
3. 冠心病合理用药指南(第2版)[J].中国医学前沿杂志(电子版),2018,10(06):1-130.
4. 稳定性冠心病基层诊疗指南(2020年)[J].中华全科医师杂志,2021,20(03):265-273.
-
 点击查看å
点击查看å在临床中,患者出现了下肢截瘫方面的问题,可以从以下三方面来恢复神经:
- 完善脊柱脊髓,下肢肌电图,下肢血管彩超的检查,详细了解一下这几方面的情况,根据检查的结果看是药物保守治疗还是手术治疗。即使做了手术以后相关的药物治疗也是不能够少的,药物治疗是基础,要把血压,血脂,血糖控制在正常范围。
- 患者的病情稳定了就需要尽早介入康复治疗,比如说针灸,推拿,穴位注射,下肢活动锻炼等,综合性的处理,这样治疗才有效果。康复治疗对于截瘫临床症状的改善效果应该是最好的,所以康复治疗是必不可少的。
- 要注意身体的防风保暖,不要直接吹空调吹风扇,防止肺部感染,尿路感染或者是褥疮等并发疾病的出现,要多注意这方面的问题。
-
 点击查看å
点击查看å胃肠神经官能症,又称胃肠道功能紊乱,是一组胃肠综合症的总称,主要为胃肠的运动与分泌机能失调,临床多以胃肠道症状为主,常伴有心悸、气短、胸闷、面红、健忘、神经过敏、手足多汗、多尿、头痛等症状。
胃神经官能症的临床表现
图片
胃部症状
对于肠胃神经官能症的患者来说,常常会出现胃部反酸、嗳气恶心和上腹疼痛以及剑突下灼热感等情况。每当患者的情绪反应比较激烈的时候,这些症状就会加强。事实上,这种疾病是胃肠道最常见的一种功能性疾病。这种疾病的病程非常缓慢,大多患者会出现持续发作和反复发作的现象,因此治疗起来有一定的难度。
主要表现为:
1、神经性呕吐
往往在进食完毕后突然发生呕吐,一般无明显恶心,呕吐并不费力,呕吐量不多,且不影响食欲或食量,常在呕吐后即可进食,因此多无明显营养障碍。神经性呕吐还可伴有癔病的临床表现如夸张、做作、易受暗示、突然发作等,此外,呕吐也有条件反射性的,不良刺激物如某些食物、药物,甚至某种特定的环境也能引起恶心和呕吐。
2、神经性嗳气
神经性嗳气也就是吞气症,的患者会有想通过嗳气的办法来解除肠胃中的空气,而帮助缓解肠胃的不适以及饱胀的感觉。事实上是由于不自觉地反复吞入大量空气才嗳气不尽。此病也有癔病表现,多在有人在场时发作或加重。
3、神经性厌食
是以厌食、严重的体重减轻(至少超过原体重的 20%)和闭经为主要表现。此症在国内外有增多趋势,患者多为青春期女性,对于进食和肥胖有根深蒂固的病态心理。厌食往往出于企图节制饮食以保持体形美的动机。患者多数自觉良好,行动活泼敏捷,对自己的困境处之泰然,有的可自相矛盾地对食物保持兴趣,甚至贪食饱餐而后偷偷呕掉。
-
 点击查看å
点击查看å此 外 , 复 发 性 流 产 还 受 许 多 因 素 的 影 响 :( $ ) 环 境中的不良因素,如有害化学物质的过多接触、放射 线的 过 量 暴 露 、 严 重 的 噪 音 和 振 动 等 ;( + ) 不 良 心 理 因素,如妇女精神紧张,抑郁程度高,消极情绪严重,情 感 控 制 能 力 低 ,对 再 次 妊 娠 产 生 恐 惧 感 、紧 张 、恐 惧、悲伤等不良心理刺激通过神经内分泌激素系统, 使 内 环 境 改 变 , 可 影 响 胚 胎 的正常发 育 ;( ))过 重 的 体 力 劳 动 , 酗 酒 、 吸 烟 、 吸 毒 等 不 良 嗜 好 ;( % ) 年 龄 因 素:孕妇或其丈夫年龄小于 $- 岁或大于 )= 岁,导致 卵子老化、精子染色体异常。
复发性自然流产的病因及相关因素复杂,不同 原因流产,尤其是早期流产( 发生于 $) 孕周前),在 临床上缺乏特异的表现。因此,只能依靠各种辅助 检查筛查病因,且检查项目要尽可能覆盖相关因素。不少患者同时存在多种原因,治疗上须采取综合措 施。如在检查项目不全的情况下找到某个病因进行 治疗,最后因遗漏其它相关因素的处理,导致安胎失 败 ,患 者 精 神 遭 受 进 一 步 打 击 ,病 情 加 重 ,失 去 再 次 怀孕的信心。
免疫性流产的诊断,尤其是同种免疫型的诊断 主要靠排除法。导致患者复发性流产的原因主要 有 :( $ ) 解 剖 因 素 ;( + ) 内 分 泌 因 素 ;( ))感 染 因 素 ;( %)染色体因素。
-
 点击查看å
点击查看å疫苗接种的禁忌是指不应接种疫苗的情况。根据《新冠病毒疫苗接种技术指南(第一版)》,通常的疫苗接种禁忌包括:
- 对疫苗的活性成分、任何一种非活性成分、生产工艺中使用的物质过敏者,或以前接种同类疫苗时出现过敏者;
- 既往发生过疫苗严重过敏反应者(如急性过敏反应、血管神经性水肿、呼吸困难等);
- 患有未控制的癫痫和其他严重神经系统疾病者(如横贯性脊髓炎、格林巴利综合症、脱髓鞘疾病等);
- 正在发热者,或患急性疾病,或慢性疾病的急性发作期,或未控制的严重慢性病患者;
- 妊娠期妇女。有些禁忌,比如正在发热等是暂时的,当导致禁忌的情况不再存在时,可以在晚些时候接种疫苗。
-
 点击查看å
点击查看å母乳是新生儿最好的食物,现在世界卫生组织建议母乳可以喂养到两周岁。但是如果妈妈是乙肝病毒携带者或者慢性乙肝病人,是否可以进行母乳喂养呢?
乙型肝炎母婴传播主要发生在围产期,分娩时婴儿通过接触母亲的血或其他体液获得感染,但是通过乳汁的传播风险远远低于分娩时的感染风险。
接种乙型肝炎疫苗是预防乙型肝炎病毒(HBV)感染的最有效方法。世界卫生组织推荐将乙型肝炎疫苗纳入婴儿的常规免疫,对于乙型肝炎表面抗原(HBsAg)阳性母亲的新生儿,应在出生后 24 小时内(最好在出生后 12 小时内)尽早注射乙型肝炎免疫球蛋白(HBIG)100IU,同时在不同部位接种 10μg 重组酵母乙型肝炎疫苗,并分别在出生后的 1 个月和 6 个月时接种第 2 和第 3 针乙型肝炎疫苗,可显著增强阻断母婴传播的效果。在双重免疫下,建议纯母乳喂养 6 个月,并在合理添加辅食的基础上,母乳喂养至儿童 2 岁。
新生儿在接受免疫治疗之前的一段时间内不需要限制母乳喂养。
由于皮肤、黏膜溃疡或破损是 HBV 传播的通道,因此母亲乳头破裂、出血,伴有浆液性渗出或婴儿口腔溃疡时,均应暂停母乳喂养,待伤口恢复再进行母乳喂养,以减少病毒直接进入婴儿血液的机会。
所以顺在一般的情况下,乙肝妈妈是可以进行母乳喂养的!
-
 点击查看å
点击查看å【 概述 】

甲状腺功能亢进(甲亢)是一种常见的内分泌疾病,系甲状腺激素分泌过多所致。甲亢妇女常表现为月经紊乱、减少或闭经,生育力低。但在治疗后或未经治疗的甲亢妇女中,怀孕者亦不少,其发生率约为1∶1000~2500次妊娠。妊娠期甲亢大多数是Graves病,这是一种主要由自身免疫和精神刺激引起,特征有弥漫性甲状腺肿和突眼。
【 临床表现】
正常妊娠由于母体甲状腺形态和功能的变化,在许多方面类似于甲亢的临床表现,例如心动过速、心输出量增加、甲状腺增大、皮肤温暖、多汗、畏热、食欲亢进等,在妊娠和甲亢中都常见。
轻度甲亢对妊娠无明显影响,但中、重度甲亢以及症状未控制者的流产率、妊高征发生率、早产率、足月小样儿发生率以及围生儿死亡率增高。甲亢对妊娠的影响原因尚不清楚,可能因甲亢使营养要素消耗过多,以及妊高征发生率高,而影响胎盘功能所致。
妊娠期因胎盘屏障,仅有少量T3、T4能透过胎盘,故不致引起新生儿甲亢。妊娠对甲亢影响不大,相反妊娠时往往会使甲状腺功能亢进的病情有不同程度的缓解。但妊娠合并重度甲亢,由于妊娠可加重心脏的负担,而加重了甲亢患者原有的心脏病变。个别患者因分娩、产后流血、感染可诱发甲亢危象。
【 诊断】
正常妊娠由于母体甲状腺形态和功能的变化,在许多方面类似于甲亢的临床表现,例如心动过速、心输出量增加、甲状腺增大、皮肤温暖、多汗、畏热、食欲亢进等,在妊娠和甲亢中都常见,故使妊娠合并甲亢诊断有一定困难。在产前检查时发现有甲亢的症状和体征时,应进一步做甲状腺的功能测定以明确诊断。妊娠期甲亢的诊断标准为:有高代谢症群,血清总甲状腺素(TT4)≥180.6nmol/L(14μg/dl),总三碘甲状腺原氨酸(TT3)≥3.54nmol/L(230ng/dl),游离甲状腺素指数(FT4I)≥12.8。甲亢的病情以TT4最高水平<1.4倍正常值上限者为轻度甲亢;>1.4倍正常值上限为中度甲亢;有危象、甲亢性心脏病以及心力衰竭、肌病等为重度甲亢。
【 治疗措施】
(1)孕前:因甲亢对胎儿有一系列不良影响,如确诊甲亢,应待病情稳定1~3年后怀孕为妥,用药(抗甲状腺药物或放射性碘)期间,不应怀孕,应采取避孕措施。
(2)孕期处理
1)甲亢孕妇应在高危门诊检查与随访,注意胎儿宫内生长速度,积极控制妊高征。
2)妊娠期可以耐受轻度甲亢,故病情轻者,一般不用抗甲状腺药物治疗,因抗甲状腺药物能透过胎盘影响胎儿甲状腺功能。但病情重者,仍应继续用抗甲状腺药物治疗。在妊娠中、后期抗甲状腺药物剂量不宜过大,一般以维持母血TT4水平不超过正常上限的1.4倍为度,也即可有轻度甲亢。>1.4倍正常上限时才用抗甲状腺药物。抗甲状腺药物中,丙基硫氧嘧啶不但可阻断甲状腺激素合成,且阻断T4在周围组织中转化成发挥效能的T3,使血清T3水平迅速下降。常用剂量丙基硫氧嘧啶150~300mg/d,或他巴唑15~30mg/d,甲亢控制后可逐渐减量。在预产期前2~3周不用药,或使用控制甲亢的最小有效量。丙基硫氧嘧啶用量每天保持在200mg以下,他巴唑在20mg以下,胎儿发生甲状腺肿的可能性极小。对于在应用抗甲状腺药物治疗中是否加用甲状腺激素的问题有争论,因甲状腺激素不易通过胎盘,使用后反而加大抗甲状腺药物的剂量,但联合应用能消除由于抗甲状腺药物引起的甲状腺功能减退和预防胎儿由于抗甲状腺药物的影响发生甲状腺功能减退或甲状腺肿大。
3)由于抗甲状腺药物能迅速通过胎盘影响胎儿甲状腺功能,有人主张在抗甲状腺药物治疗后行甲状腺次全切除术,并取得良好效果,但目前一般意见认为妊娠期应避免甲状腺切除术,因妊娠期甲亢手术难度较大,术后母体易合并甲状腺功能减退、甲状旁腺功能减退和喉返神经损伤,并且手术易引起流产和早产。
4)β受体阻滞剂普萘洛尔(心得安)的应用,剂量10~20mg,每日3次。普萘洛尔对甲亢孕妇是一种有效的治疗药物,能缓解由于过多的甲状腺激素引起的全身性症状。普萘洛尔作用较快,效果较好,适用于甲亢危象和施行紧急甲状腺手术的快速准备。但β受体阻滞剂在早期心力衰竭或代谢性酸中毒病人中会促使急性心力衰竭,在全身麻醉下会引起严重低血压,长期应用普萘洛尔可使子宫肌肉张力增高,导致胎盘发育不良,以及胎儿宫内生长迟缓,故在妊娠期甲亢中不宜作为首选药物。
5)产科处理:妊娠合并甲亢,治疗得当,妊娠能达足月,经阴道分娩和得到活婴。甲亢不是剖宫产的指征,妊娠合并重度甲亢,早产和围生儿的死亡率较高,并有胎儿宫内生长迟缓可能,故孕期要加强对甲亢的观察和控制,定期随访胎儿胎盘功能和防止早产。
6)产褥期处理:产后甲亢有复发倾向,产后宜加大抗甲状腺药物剂量。关于产后哺乳问题,虽抗甲状腺药物会通过乳汁影响婴儿甲状腺功能,但我们认为应结合产妇病情的严重程度以及服用抗甲状腺药物的剂量来考虑是否哺乳。
7)甲亢危象的处理:妊娠期甲亢未控制而停止抗甲状腺药物治疗、行产科手术以及产后感染和产后流血会诱发甲亢危象,如不及时治疗可发生高热、频脉、心力衰竭、失神、昏迷。治疗应给以大量抗甲状腺药物,如丙基或甲基硫氧嘧啶,每次100~200mg,每6小时一次口服;他巴唑或甲亢平10~20mg,每6小时一次口服。神志不清不能口服者,可经鼻饲管注入。口服复方碘溶液,每日30滴左右。普萘洛尔20~40mg,每4~6小时一次口服,或0.5~1mg静脉注射,应用时注意心脏功能。利血平1~2mg,肌内注射,每6小时一次。氢化可的松每日200~400mg,静脉滴注;并予以广谱抗生素、吸氧、冷敷及镇静解热剂,纠正水和电解质紊乱以及心力衰竭。
8)新生儿管理:对甲亢孕妇分娩的新生儿,需注意检查有无甲状腺功能减退、甲状腺肿或甲亢,并作甲状腺功能检查。
母体TSH、T4与T3很难通过胎盘屏障,但长效甲状腺刺激素(LATS)很容易通过胎盘屏障,因此患甲亢母亲的婴儿有可能发生新生儿甲状腺功能亢进,这些新生儿可以出现明显的眼球突出和甲状腺功能亢进的体征,脐血测定T4和TSH浓度可估价新生儿甲状腺功能。新生儿甲亢可在出生后立即出现,或1周后才出现。新生儿甲亢的治疗,包括他巴唑每日0.5~1mg/kg,或丙基硫氧嘧啶每日5~10mg/kg,分次服用,并加用复方碘溶液,每次1滴,每日3次;有心力衰竭者应用洋地黄,激动者应用镇静剂。
妊娠期母亲服用过抗甲状腺药物者,新生儿有可能出现暂时性甲状腺功能减退,应加以注意。
-
 点击查看å
点击查看å手术是治疗子宫内膜癌的重要手段,也是首选方法,即便是 I 期子宫内膜癌患者,亦需行子宫及双附件切除手术。手术范围主要包括 3 种类型: 1 全子宫切除;2 广泛性子宫全切除;3 次广泛子宫切除。其中以全子宫切除术应用最为广泛。因子宫内膜癌生长较慢,病变早期多局限在子宫腔内,故形全子宫切除后,能够获得满意的效果。考虑到子宫内膜癌复发部位多在阴道残端,国外常为患者应用扩大的子宫全切除术,多切除 1~2cm 阴道,以防止复发。
本研究中,55 例患者中,有 20 例行全子宫+双附件切除术,34 例行广泛或次广子宫切除+双附件切除+盆腔和(或)腹主动脉旁淋巴结清扫。
放化疗也是治疗子宫内膜癌的重要手段,有研究指出[6],I 期子宫内膜癌患者,术后步行辅助放疗,5 年局部复发率为 14%,而行辅助放疗患者的 5 年局部复发率仅为 4%,提示术后放疗对预防疾病复发有积极意义。本研究 54 例手术治疗的患者中,有 22 例术后接受放化疗。
对于年轻的早期子宫内膜癌患者,除治疗疾病外,还需考虑患者生存质量问题。年轻患者多有生育功能及内分泌功能保留愿望,且此类患者多为分化良好的早期病变,可考虑为此类患者应用保守方案治疗.孕激素治疗子宫内膜癌,可促使子宫内膜癌向正常内膜方向转化,促使癌组织萎缩,适用于有生育需求的年轻患者。本次研究中,有 1 名 29 岁未生育者未行手术,诊刮后病例提示子宫内膜癌 I~II 级,MRI 提示盆腔淋巴结肿大,行抗炎治疗后见淋巴结缩小,后嘱患者应用醋酸甲地孕酮治疗,160mg qd,6 个月后行二次诊刮术,病理提示为子宫内膜分泌期,后妊娠。
-
 点击查看å
点击查看å基本病因
以鼻咽炎为表现的“普通感冒”:多数由鼻病毒引起,也可由冠状病毒、副流感病毒、呼吸道合胞病毒、埃可病毒、柯萨奇病毒等引起。
以咽炎为主要表现的上呼吸道感染主要包括:
- 急性病毒性咽炎:主要由流感病毒和腺病毒等引起。
- 急性病毒性喉炎:常由流感病毒、鼻病毒、副流感病毒或腺病毒等引起。
- 疱疹性咽峡炎:主要由柯萨奇病毒 A 引起。
- 咽结膜热:主要由腺病毒和柯萨奇病毒等引起,常发生于夏季,游泳中传播。
- 咽-扁桃体炎:主要由溶血性链球菌引起,也可由流感嗜血杆菌、肺炎链球菌、葡萄球菌等引起。
-
 点击查看å
点击查看å父母必看系列
展开更多





