最近咨询肿瘤治疗的人很多,为了能够给咨询者最快最适合的诊治意见。我建议咨询者,用最简单的文字把肿瘤患者的检查材料书写全面。比如:是什么部位肿瘤,肿瘤大小,是否有局部浸润及远处转移,病理诊断,免疫组化及基因和免疫检查结果等,减少再咨询时间。
因为不同肿瘤治疗不同,同一肿瘤不同分期治疗也不同。再者是否有其他疾病,现在高龄肿瘤患者越来越多,肿瘤的治疗不能只看病,不看人 ,因为疾病长在人身上。那么治疗疾病就不能只见病不见人,一叶障慕的治疗,不会取得最好疗效。所以,为了节省时间,获得最适合的诊疗方案,建议您辛苦一下了。
对于大部分可以切除的恶性实体肿瘤而言,最有效的治疗手段仍然是外科治疗,其治疗效果优于同是局部治疗手段的放射治疗和介入治疗。但是随着医疗技术的进步,部分肿瘤可以通过放疗和介入治疗,也获得和类似根治性手术同样的效果,而且创伤小。
肿瘤的全身治疗除了能控制局部肿瘤进展之外。更多着重于控制肿瘤的全身进展和转移。肿瘤化疗强调多疗程足剂量的用药方法,目的是尽可能彻底杀灭肿瘤细胞。肿瘤生物治疗则更强调机体的自身免疫反应机体内环境的平衡。
在肿瘤的治疗中,单一方法往往不能达到治愈肿瘤的目的。应该联合不同的方法以弥补各自的不足。各种治疗方法的相互作用也很重要,最好是多学科综合治疗。
肿瘤侵袭的主要途径有:
- 沿组织间隙炎
- 沿淋巴管炎
- 沿血管
- 沿浆膜面或黏膜面等方式
肿瘤细胞侵及周围间之后,一般都在压力最小处增值生长,形成不规则肿块。浸润的肿瘤侵袭临近的淋巴管和血管。肿瘤细胞进入局部毛细血管或小静脉后沿血管壁生长。
肿瘤转移的主要途径有:
- 淋巴转移
- 血行转移
- 种植转移
淋巴转移是肿瘤常见转移途径,特别是上皮组织的恶性肿瘤,多经淋巴转移。血行转移是指在周围间质中浸润的肿瘤细胞,穿过血管内皮细胞间吸在血管内形成瘤栓。种植转移是指除淋巴转移,血行转移外的一种恶性肿瘤的转移途径。可导致浆膜面,粘膜面或其他部位转移瘤的生长。
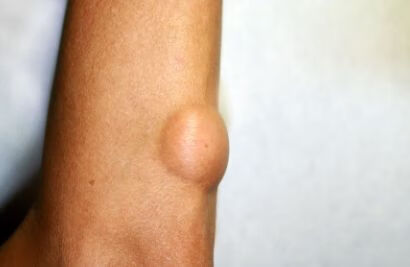
一级预防,也就是常说的病因预防。人类肿瘤的发生是环境因素越机体长期作用的结果。针对消除这些致癌因素所采取的措施就是一级预防。
减少和消除肿瘤的危险因素可以使用控制环境中的化学致癌因素和物理致癌因素以及生物者因素。加强对已明确的环境致癌物的监测,控制和消除。防治环境污染。近日去除或取代与职业接触有关的职业致癌因素。物理因素,如各种射线。生物因素,包括病毒,细菌和寄生虫。
生活方式与肿瘤的发生逐渐成为重要的肿瘤危险因素。目前认为吸烟是全世界癌症的最大的,可预防的致癌因素。酒精是辅助致癌物。调整膳食结构及饮食习惯,食量,运动保持健康体重。
在提倡健康的生活方式的同时,还应提倡主义口腔卫生,以防止口腔癌,食道癌等。注意心理平衡,保持乐观心态,从而增强机体抗癌能力。
很多患者都私信我,问我肿瘤是什么原因导致的,今天就来告诉大家,哪些原因可以导致肿瘤的发生。


3、生物因素如病毒感染和细菌感染,目前主要发现的有肝炎病毒,EB病毒,HPV病毒,还有就是幽门螺旋杆菌和肝吸虫;

不论是肿瘤患者,还是经常进行体检的人,对于肿瘤标志物一定不陌生。肿瘤标志物常常因为其“名字”而引诸多恐慌,如果看到肿瘤标志物的数值超过参考值,患者会担心是不是肿瘤复发了,非肿瘤患者会觉得是不是得肿瘤了 。
下面总结一下大家常见的疑问。
1.肿瘤标志物超出参考值,是肿瘤复发/得肿瘤了吗?
肿瘤标志物(tumor markers,TM)是在肿瘤发生和增殖过程中,由肿瘤细胞本身合成、释放,或由机体对肿瘤细胞反应而产生的标志肿瘤存在和生长的一类物质;能够帮助进行肿瘤筛查、诊断、预后、评估治疗疗效以及检测肿瘤复发。
虽然,肿瘤标志物对于肿瘤有一定提示作用,但一次超过参考值,并不能说明肿瘤是否发生或复发,只有多次的动态监测结果才能被称为“有意义”,在检测病情时联合影像学检查会更全面,如果要确诊,病理结果才是“金标准”。其次,这些“标记物”也可能源于正常的细胞表达,正常人,这个标记物数值也不会为0。
所以,肿瘤标志物并不能为肿瘤是否发生或复发等给出明确的答案,一定要结合影像学检查和病理结果才能得出结论,所以如果肿瘤标志物超出参考值,不必先心神不宁,及时复查或者肿瘤科医生咨询才是应该做的事。
2.常见的肿瘤标志物有哪些?
最常见、最广谱的肿瘤标志物
CEA,癌胚抗原,是个很常用的肿瘤标志物,适用于结肠癌、胃癌、肺癌、乳腺癌、甲状腺癌、卵巢癌、子宫癌多种肿瘤,几乎所有的肿瘤患者或者检查肿瘤标记物的体检人群都会查这个肿瘤标志物,这个指标虽然无诊断价值,但有助于检测多种肿瘤的复发、转移,判断预后,尤其是明显升高的时候,需要高度重视。
一些正常组织也会分泌少量CEA,此外吸烟人群的CEA也会略微升高,还有一些良性疾病也会导致CEA升高,因此CEA升高不一定就是肿瘤复发。但如果CEA呈几百、上千的升高,一定要警惕。
3.肺癌常用肿瘤标志物
CEA,上文提到的最常见的肿瘤标志物CEA,对肺腺癌有较好的敏感性。
SCC,鳞癌抗原,用于检测鳞状细胞癌,常用于肺鳞癌的检查等。
Cyfra21-1,细胞角蛋白19片段抗原,是非小细胞肺癌最有价值的血清肿瘤标记物,其对鳞癌的敏感性也较高。
NSE,神经元特异性烯醇化酶,是监测小细胞肺癌的首选标志物,敏感性和特异性都相对较高。
proGRP,胃泌素释放肽前体,同样是是小细胞癌的特异性肿瘤标记物,常常与NSE联合用于小细胞肺癌的监测。
4.消化系统肿瘤常用标志物
AFP,甲胎蛋白,是目前最常用、最佳的原发性肝细胞肝癌(HCC)诊断标志物。AFP显著升高一般提示原发性肝癌,但未发现与肿瘤大小、恶性程度有相关。此外,生殖细胞肿瘤,妊娠时也会升高。
CA724,胃癌相关抗原,是目前诊断胃癌的最佳肿瘤标志物之一。
CA199,是公认的最重要的胆管癌肿瘤标志物,对于胆管癌的诊断价值较高;同时,也是胰腺癌敏感标志物,有助于胰腺癌的鉴别诊断和病情监测。
CA242,在消化道恶性肿瘤患者血清中的水平经常异常增高,特别是在胰腺癌、结直肠癌中,对结直肠癌诊断的敏感性和特异性较高。
CA50,是一种广谱肿瘤标记物,主要用于胰腺癌、结肠癌、直肠癌、胃癌的辅助诊断,其中胰腺癌病人升高明显。这个标记物相对缺乏特异性。
5.乳腺癌常用肿瘤标志物
CA153,是由肿瘤细胞分泌入血的一种乳腺癌相关抗原,一般不作为乳腺癌的早期诊断指标,在乳腺癌中晚期及术后复发、转移的过程中,价值较为突出。
6.女性肿瘤常用肿瘤标志物
女性体检,可以参考选择下列标记物哈~
CA125,与其他卵巢癌相关的肿瘤标志物相比,CA125具有更高的临床使用价值,HE4也是一种较为理想的卵巢肿瘤标志物,两者常联合使用。
SCC,上文提到的SCC对于宫颈癌的诊断有很好的应用价值,与其他肿瘤一样,用于宫颈癌的肿瘤标志物也常常是多个连用,比如与CA125、CEA、CA199等联用。
7.前列腺癌肿瘤标志物
PSA,前列腺癌特异性抗原,是目前被广泛用于临床的前列腺癌肿瘤标志物。
膀胱癌肿瘤标志物
NMP22,系核基质蛋白, 可作为膀胱癌早期诊断及预后评估的依据,但临床应用减较少。
上述只提到了某些肿瘤常用的肿瘤标志物,实际临床上使用的肿瘤标志物会更多。
此外,肿瘤与肿瘤标志物之间不是一一对应的关系,即不是说某个肿瘤标志物只对应某一种肿瘤,而且肿瘤标志物也不只存在于肿瘤中,正常组织也会分泌,只是数量有所不同。因此,针对某一种肿瘤,在临床上一定会选择多个肿瘤标志物联合检测。

中年人出现记忆力下降,需警惕阿尔茨海默病,该病是易发于中老年人的神经系统退行性病变,早期表现以近期记忆力下降为主,除此之外多发脑梗死,癫痫,脑炎,帕金森病,脱髓鞘脑病也可以出现记忆力下降,应及时就诊神经内科,完善记忆量表以及颅脑影像学检查,明确病因,对因治疗。

当中年人出现记忆力下降时,不必过度焦虑,应乐观面对现状。不听信谣言,乱用民间偏方,以免耽误治疗时机。保持日常的体育运动,保证食物的正常摄入,多吃蔬菜水果,保持大便通畅,保证每晚睡眠质量。及时就医,在医师的指导下进行治疗。

① 除夕纳入法定节假日 ② 5月2日纳入法定节假日 全年放假总数由11天增加至13天

小弟是指阴茎,阴茎肿了像游泳圈如果出现了异常表现,一般是多种原因所造成的,要及时详细的了解。

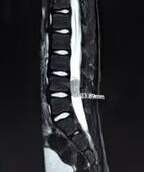
儿童椎管内神经鞘瘤相对成人较为少见,但也有其特点,以下为你详细阐述:
一、发病特点 发病率:相较于成人,儿童椎管内神经鞘瘤在儿童椎管内肿瘤中所占比例相对不高,但仍是需要关注的一类疾病。 年龄分布:可发生于各年龄段的儿童,不过不同年龄段的发病情况可能存在差异,总体来说没有明显的集中发病年龄段特点像某些特定儿童肿瘤那样。
二、临床表现 疼痛:同样是较为常见的症状,比如会诉说背部、颈部、腰部或肢体等部位的疼痛,由于儿童表达能力有限,可能描述不太准确,常表现为哭闹不安、不愿活动身体相应部位等,而且疼痛在夜间或活动后可能加重。 运动发育异常:与成人更多表现为既有运动功能受影响不同,儿童可能出现运动发育迟缓的情况。比如原本该到会爬、会走的阶段,却明显落后于同龄人,或者已经掌握的运动技能如行走,出现步态不稳、容易摔倒等情况,这是因为肿瘤压迫神经影响了正常的运动神经支配和发育。 脊柱畸形:部分儿童椎管内神经鞘瘤可能导致脊柱畸形,如脊柱侧弯等。这是由于肿瘤在椎管内生长,破坏了脊柱正常的力线平衡以及影响了周围肌肉的正常功能等因素共同作用的结果。 大小便功能障碍:若肿瘤位置影响到马尾神经等相关神经支配区域,儿童也可能出现大小便控制不佳的情况,比如尿床次数增多且难以通过常规训练改善、大便失禁等,不过在儿童中有时容易被误认为是正常的如厕训练未完成等情况而被忽视。
三、诊断难点与方法 诊断难点: 症状不典型:儿童往往不能准确清晰地表述自身症状,这使得依靠症状来判断疾病存在困难,容易与其他一些儿童常见疾病如生长痛、缺钙等混淆。 配合度低:在进行一些检查如影像学检查时,儿童可能因害怕、不理解而不能很好地配合,影响检查的顺利进行和结果的准确性。 诊断方法: 详细询问病史:医生需要向家长详细询问儿童的生长发育情况、症状出现的时间及变化过程、有无外伤史等,尽可能全面了解病情线索。 体格检查:仔细检查儿童的脊柱形态、肢体的感觉和运动功能、反射情况等,虽然儿童可能不太配合,但也要尽量准确判断是否存在神经系统异常。 影像学检查: X 线检查:可初步观察脊柱的形态,看是否存在脊柱侧弯等畸形情况,但对于肿瘤本身的显示并不理想。 CT 检查:能较好地显示椎管的骨性结构以及肿瘤对骨性结构的影响,但对于软组织的分辨能力相对较弱。 MRI 检查:是诊断儿童椎管内神经鞘瘤最重要的检查手段,它可以清晰地显示肿瘤的位置、大小、形态以及与周围神经、脊髓等组织的关系,为后续的治疗方案制定提供关键依据。 实验室检查:一般会进行血常规、血生化等常规检查,主要是为了排除其他可能引起类似症状的全身性疾病,如感染、代谢性疾病等。
四、治疗及预后 治疗: 手术治疗:手术切除是儿童椎管内神经鞘瘤的主要治疗方法。一旦确诊,在条件允许的情况下,尽可能早地进行手术。手术的目的是尽可能完整地切除肿瘤,解除肿瘤对神经组织的压迫,恢复神经功能。不过由于儿童身体仍在发育阶段,手术的难度和风险相对成人可能会更高一些,比如需要更加精细地操作以避免损伤脊髓和周围神经,同时要考虑到手术后脊柱的稳定性等问题。 辅助治疗:根据肿瘤的具体情况,如是否为恶性、切除是否完整等,可能会考虑辅助放疗或化疗等。但在儿童中,放疗和化疗的应用相对更加谨慎,因为它们可能会对儿童正在发育的身体尤其是神经系统造成潜在的伤害。 预后:总体来说,如果能早期发现并成功进行手术切除,且没有出现严重的神经损伤并发症,儿童的预后相对较好,可以恢复正常的生长发育和神经功能。但如果肿瘤发现较晚,已经造成了严重的神经损伤,或者手术过程中出现了意外的神经损伤等情况,可能会影响儿童日后的运动、感觉、大小便控制等功能,甚至可能导致残疾。 儿童椎管内神经鞘瘤需要引起家长和医生的高度重视,以便能早期发现、准确诊断和及时治疗,保障儿童的健康成长。
展开更多