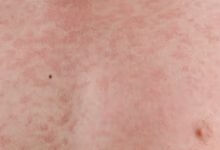
麻疹是儿童最常见的急性呼吸道传染病之一,其传染性很强,在人口密集而未普种疫苗的地区易发生流行,2~3 年一次大流行。麻疹病毒属副黏液病毒,通过呼吸道分泌物飞沫传播。临床上以发热、上呼吸道炎症、眼结膜炎及皮肤出现红色斑丘疹和颊黏膜上有麻疹黏膜斑,疹退后遗留色素沉着伴糠麸样脱屑为特征。常并发呼吸道疾病如中耳炎、喉-气管炎、肺炎等,麻疹脑炎、亚急性硬化性全脑炎等严重并发症。目前尚无特效药物治疗。我国自 1965 年,开始普种麻疹减毒活疫苗后发病显著下降。
病因:
麻疹病毒属副黏液病毒科,为单股负链 RNA 病毒。直径约 100~250nm,衣壳外有囊膜,囊膜有血凝素(HL ),有溶血作用。麻疹病毒有 6 种结构蛋白;在前驱期和出疹期内,可在鼻分泌物、血和尿中分离到麻疹病毒。麻疹病毒只有一个血清型,抗原性稳定。此病毒抵抗力不强,对干燥、日光、高温均敏感,紫外线、过氧乙酸、甲醛、乳酸和乙醚等对麻疹病毒均有杀灭作用,但在低温中能长期存活。
临床表现:
1.典型麻疹可分以下四期
(1 )潜伏期约 10 日(6~18 天)。曾经接触过麻疹患儿或在潜伏期接受被动免疫者,可延至 3-4 周。在潜伏期内可有轻度体温上升。
(2 )前驱期也称发疹前期,一般为 3~4 天。表现类似上呼吸道感染症状:①发热见于所有病例,多为中度以上发热;②咳嗽、流涕、流泪、咽部充血等,以眼症状突出,结膜发炎、眼睑水肿、眼泪增多、畏光、下眼睑边缘有一条明显充血横线(Stimson 线),对诊断麻疹极有帮助。③麻疹黏膜斑,在发疹前 24~48 小时出现,为直径约 1.0mm 灰白色小点,外有红色晕圈,开始仅见于对着下臼齿的颊黏膜上,但在一天内很快增多,可累及整个颊黏膜并蔓延至唇部黏膜,黏膜疹在皮疹出现后即逐渐消失可留有暗红色小点;④偶见皮肤荨麻疹,隐约斑疹或猩红热样皮疹,在出现典型皮疹时消失;⑤部分病例可有一些非特异症状,如全身不适、食欲减退、精神不振等。但体温稍有下降。婴儿可有消化系统症状,呕吐、腹泻等。
(3 )出疹期多在发热后 3-4 天出现皮疹。体温可突然升高至 40~40.5℃,皮疹为稀疏不规则的红色斑丘疹,疹间皮肤正常,出疹顺序也有特点:始见于耳后、颈部、沿着发际边缘,24 小时内向下发展,遍及面部、躯干及上肢,第 3 天皮疹累及下肢及足部。病情严重者皮疹常融合,皮肤水肿,面部水肿变形。大部分皮疹压之褪色,但亦有出现淤点者。全身有淋巴结肿大和脾肿大,并持续几周,肠系膜淋巴结肿大可引起腹痛、腹泻和呕吐。阑尾黏膜的麻疹病理改变可引起阑尾炎症状。疾病极期特别是高热时常有谵妄、激惹及嗜睡状态,多为一过性,热退后消失,与以后中枢神经系统合并症无关。此期肺部有湿性罗音,X 线检查可见肺纹理增多。
(4 )恢复期出疹 3~4 天后皮疹开始消退,消退顺序与出疹时相同;在无合并症发生的情况下,食欲、精神等其他症状也随之好转,体温减退。皮肤颜色发暗。疹退后,皮肤留有糠麸状脱屑及棕色色素沉着,7~10 天痊愈。
2.其他类型麻疹
(1 )轻症麻疹毒力减低型麻疹病毒感染,多见于在潜伏期内接受过丙种球蛋白注射者,或小于 8 个月的体内尚有母亲抗体的婴儿。发热低,上呼吸道症状较轻。麻疹黏膜斑不明显,皮疹稀疏。病程约 1 周,无并发症。
(2 )重症麻疹发热高达 40℃以上,中毒症状重,伴惊厥,昏迷。皮疹融合呈紫蓝色者,常有黏膜出血,如鼻出血、呕血、咯血、血尿、血小板减少等,称为黑麻疹。皮疹少,色暗淡,常为循环不良表现。此型患儿死亡率高。
(3 )无疹型麻疹注射过麻疹减毒活疫苗者可无典型黏膜斑和皮疹,甚至整个病程中无皮疹出现。此型临床诊断较难,只有依赖前驱症状和血清中麻疹抗体滴度增高才能确诊。
(4 )异型麻疹此为非典型麻疹,接种灭活疫苗后引起。表现为高热、头痛、肌痛,无口腔黏膜斑。出诊顺序:皮疹从四肢远端开始延及躯干、面部,呈多形性;常伴水肿及肺炎。国内不用麻疹灭活疫苗,故此类型少见。
(5 )成人麻疹由于麻疹疫苗的应用,成人麻疹发病率逐渐增加。与儿童麻疹不同处为:肝损坏发生率高;胃肠道症状多见,如恶心、呕吐、腹泻及腹痛;骨骼肌病,包括关节和背部痛;麻疹黏膜斑存在时间长,可达 7 天,眼部疼痛多见,但畏光少见。
并发症
(1 )喉、气管、支气管炎麻疹病毒本身可导致整个呼吸道炎症。由于 3 岁以下的小儿喉腔狭小、黏膜层血管丰富、结缔组织松弛,如继发细菌或病毒感染,可造成呼吸道阻塞。临床表现为声音嘶哑、犬吠样咳嗽、吸气性呼吸困难及三凹征,严重者可窒息死亡。
(2 )肺炎由麻疹病毒引起的间质性肺炎。支气管肺炎更常见,为细菌继发感染所致,常见致病菌有肺炎链球菌、链球菌、金黄色葡萄球菌和嗜血性流感杆菌等,故易并发脓胸或脓气胸。艾滋病病人合并麻疹肺炎,常可致命。
(3 )心肌炎较少见,但一过性心电图改变常见。
(4 )神经系统并发症①麻疹脑炎发病率较低,一千个麻疹病儿中有 1~2 个患此病。多在出疹后 2~5 天再次发热,头疼、
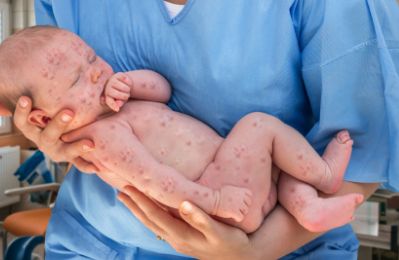
麻疹是由麻疹病毒引起的急性呼吸道传染病,由于人类普遍易感,易感后百分之九十的人,可以发病,发病后会获得持久的免疫力。
人是麻疹的唯一宿主因此病人是唯一的传染源。麻疹主要通过呼吸道飞沫传播,病人咳嗽,病毒随着排出的飞沫而经过咽,鼻,口腔结合膜感染,密切接触者可经过,污染的病毒的手传播。易感人群常在六个月,到五岁的小儿间流行!
临床表现:先表现为上呼吸道的症状,急眼结合膜炎所致的卡他症状,病程2到3天,在口腔第二磨牙对面的假黏膜上可见针尖儿大小的白点儿周边有红晕,可融合成溃疡,称之为麻疹黏膜斑!此为特征性的诊断体征。病程3-4天出现发热,呼吸道症状重,开始出现皮疹首见于耳后,发髻,逐渐波及颜面及四肢。皮疹为淡红色色的斑丘疹,压制褪色,疹间皮肤正常,皮疹达到高峰后逐渐褪去。
与其他疾病的鉴别诊断:
(一)风疹。前驱期短,全身症状和呼吸道症轻,无麻疹黏膜斑,发热1-2天出诊,皮疹分布以面,颈,躯干为主1-2天疹退,无色素沉着和褪屑。常伴有耳后和颈部淋巴结肿大。
(二)幼儿急疹。皮疹为玫瑰疹,发热突起,持续3-5天上呼吸道症状轻,热褪后出现皮疹,疹出热退为其特点。
(三)猩红热,发热,咽痛明显,1-2天后全身出现针尖儿大小的红色丘疹,疹间皮肤充血压之褪色,面部无皮疹,口周有苍白圈儿。皮疹持续4到5天,随着热退,出现大片蜕皮。外周血白细胞及中性粒细胞显著升高。
(四)药物疹,近期有服药史,皮疹多有瘙痒,无热,无麻疹黏膜斑和卡他症状停药后皮疹消退,血嗜酸粒细胞增多。

在儿科诊室中,经常见到各种各样的丘疹、疱疹、斑疹等等,形形色色的皮疹,你都能准确鉴别吗?今天就来梳理一下常见的那些皮疹。
1.麻疹
麻疹是由于麻疹病毒引起的一种具有高度传染性的疾病。临床上主要表现为:发热、畏光、鼻卡他、结膜炎、咳嗽、Koplik 斑、全身斑丘疹及疹退后遗留色素沉着伴糠麸样脱屑等。
皮疹特点:红色斑丘疹,自头面部→躯干→四肢,退疹后有色素沉着及细小脱屑。发热 3-4 天后出疹,出疹期为发热的高峰期。
2.幼儿急疹
又称玫瑰疹,患病高峰为 7-13 月龄,临床表现可有:睑结膜炎、鼓膜炎症、悬雍垂腭舌接合处斑疹或溃疡(有时称为 Nagayama 斑)、上呼吸道和下呼吸道症状、呕吐、腹泻,耳后枕部淋巴结亦可肿大。
皮疹特点:高热 3-5 天热退疹出。红色细小密集斑丘疹(见图 3),头面颈及躯干部多见,四肢较少,一天出齐,次日即开始消退。
3.水痘
水痘是由水痘-带状疱疹病毒引起的传染性极强的儿童期出疹性疾病。冬春季节多发。其临床表现轻重不一,典型病例可表现为发热、咽炎、食欲减退、头痛、偶有轻度腹痛,此期之后出现皮疹,一般伴有中度发热,持续 2-4 天。
皮疹特点:自头面、躯干→四肢,呈向心性分布,伴明显痒感,病损一开始表现为斑疹,然后迅速变成丘疹,接着是特征性水疱;然后这些病损可发展为脓疱疹,随后形成结痂(图 4),皮疹结痂后多不留瘢痕。
4.风疹
风疹是一种病毒感染,典型特点是皮疹、发热和淋巴结肿大。
皮疹特点:皮疹一般是红色的散在斑丘疹,面颈部→躯干→四肢,疹间皮肤正常,退疹后无色素沉着及脱屑(见图 5),通常 3 日内消退,但也可持续 8 日。

① 除夕纳入法定节假日 ② 5月2日纳入法定节假日 全年放假总数由11天增加至13天

小弟是指阴茎,阴茎肿了像游泳圈如果出现了异常表现,一般是多种原因所造成的,要及时详细的了解。

儿童椎管内神经鞘瘤相对成人较为少见,但也有其特点,以下为你详细阐述:
一、发病特点 发病率:相较于成人,儿童椎管内神经鞘瘤在儿童椎管内肿瘤中所占比例相对不高,但仍是需要关注的一类疾病。 年龄分布:可发生于各年龄段的儿童,不过不同年龄段的发病情况可能存在差异,总体来说没有明显的集中发病年龄段特点像某些特定儿童肿瘤那样。
二、临床表现 疼痛:同样是较为常见的症状,比如会诉说背部、颈部、腰部或肢体等部位的疼痛,由于儿童表达能力有限,可能描述不太准确,常表现为哭闹不安、不愿活动身体相应部位等,而且疼痛在夜间或活动后可能加重。 运动发育异常:与成人更多表现为既有运动功能受影响不同,儿童可能出现运动发育迟缓的情况。比如原本该到会爬、会走的阶段,却明显落后于同龄人,或者已经掌握的运动技能如行走,出现步态不稳、容易摔倒等情况,这是因为肿瘤压迫神经影响了正常的运动神经支配和发育。 脊柱畸形:部分儿童椎管内神经鞘瘤可能导致脊柱畸形,如脊柱侧弯等。这是由于肿瘤在椎管内生长,破坏了脊柱正常的力线平衡以及影响了周围肌肉的正常功能等因素共同作用的结果。 大小便功能障碍:若肿瘤位置影响到马尾神经等相关神经支配区域,儿童也可能出现大小便控制不佳的情况,比如尿床次数增多且难以通过常规训练改善、大便失禁等,不过在儿童中有时容易被误认为是正常的如厕训练未完成等情况而被忽视。
三、诊断难点与方法 诊断难点: 症状不典型:儿童往往不能准确清晰地表述自身症状,这使得依靠症状来判断疾病存在困难,容易与其他一些儿童常见疾病如生长痛、缺钙等混淆。 配合度低:在进行一些检查如影像学检查时,儿童可能因害怕、不理解而不能很好地配合,影响检查的顺利进行和结果的准确性。 诊断方法: 详细询问病史:医生需要向家长详细询问儿童的生长发育情况、症状出现的时间及变化过程、有无外伤史等,尽可能全面了解病情线索。 体格检查:仔细检查儿童的脊柱形态、肢体的感觉和运动功能、反射情况等,虽然儿童可能不太配合,但也要尽量准确判断是否存在神经系统异常。 影像学检查: X 线检查:可初步观察脊柱的形态,看是否存在脊柱侧弯等畸形情况,但对于肿瘤本身的显示并不理想。 CT 检查:能较好地显示椎管的骨性结构以及肿瘤对骨性结构的影响,但对于软组织的分辨能力相对较弱。 MRI 检查:是诊断儿童椎管内神经鞘瘤最重要的检查手段,它可以清晰地显示肿瘤的位置、大小、形态以及与周围神经、脊髓等组织的关系,为后续的治疗方案制定提供关键依据。 实验室检查:一般会进行血常规、血生化等常规检查,主要是为了排除其他可能引起类似症状的全身性疾病,如感染、代谢性疾病等。
四、治疗及预后 治疗: 手术治疗:手术切除是儿童椎管内神经鞘瘤的主要治疗方法。一旦确诊,在条件允许的情况下,尽可能早地进行手术。手术的目的是尽可能完整地切除肿瘤,解除肿瘤对神经组织的压迫,恢复神经功能。不过由于儿童身体仍在发育阶段,手术的难度和风险相对成人可能会更高一些,比如需要更加精细地操作以避免损伤脊髓和周围神经,同时要考虑到手术后脊柱的稳定性等问题。 辅助治疗:根据肿瘤的具体情况,如是否为恶性、切除是否完整等,可能会考虑辅助放疗或化疗等。但在儿童中,放疗和化疗的应用相对更加谨慎,因为它们可能会对儿童正在发育的身体尤其是神经系统造成潜在的伤害。 预后:总体来说,如果能早期发现并成功进行手术切除,且没有出现严重的神经损伤并发症,儿童的预后相对较好,可以恢复正常的生长发育和神经功能。但如果肿瘤发现较晚,已经造成了严重的神经损伤,或者手术过程中出现了意外的神经损伤等情况,可能会影响儿童日后的运动、感觉、大小便控制等功能,甚至可能导致残疾。 儿童椎管内神经鞘瘤需要引起家长和医生的高度重视,以便能早期发现、准确诊断和及时治疗,保障儿童的健康成长。

血小板过高要做骨髓穿刺检查吗?
导语: 王大哥今年45岁,一年前脚底长了一颗黑痣,没太在意,这几个月黑痣有破溃及偶尔疼痛,遂去医院看。刚去医院以为只是个普通的黑痣,结果医生说可能是“恶性黑色素瘤”,王大哥的心情一下子从“晴空万里”转变成了“晴天霹雳”!
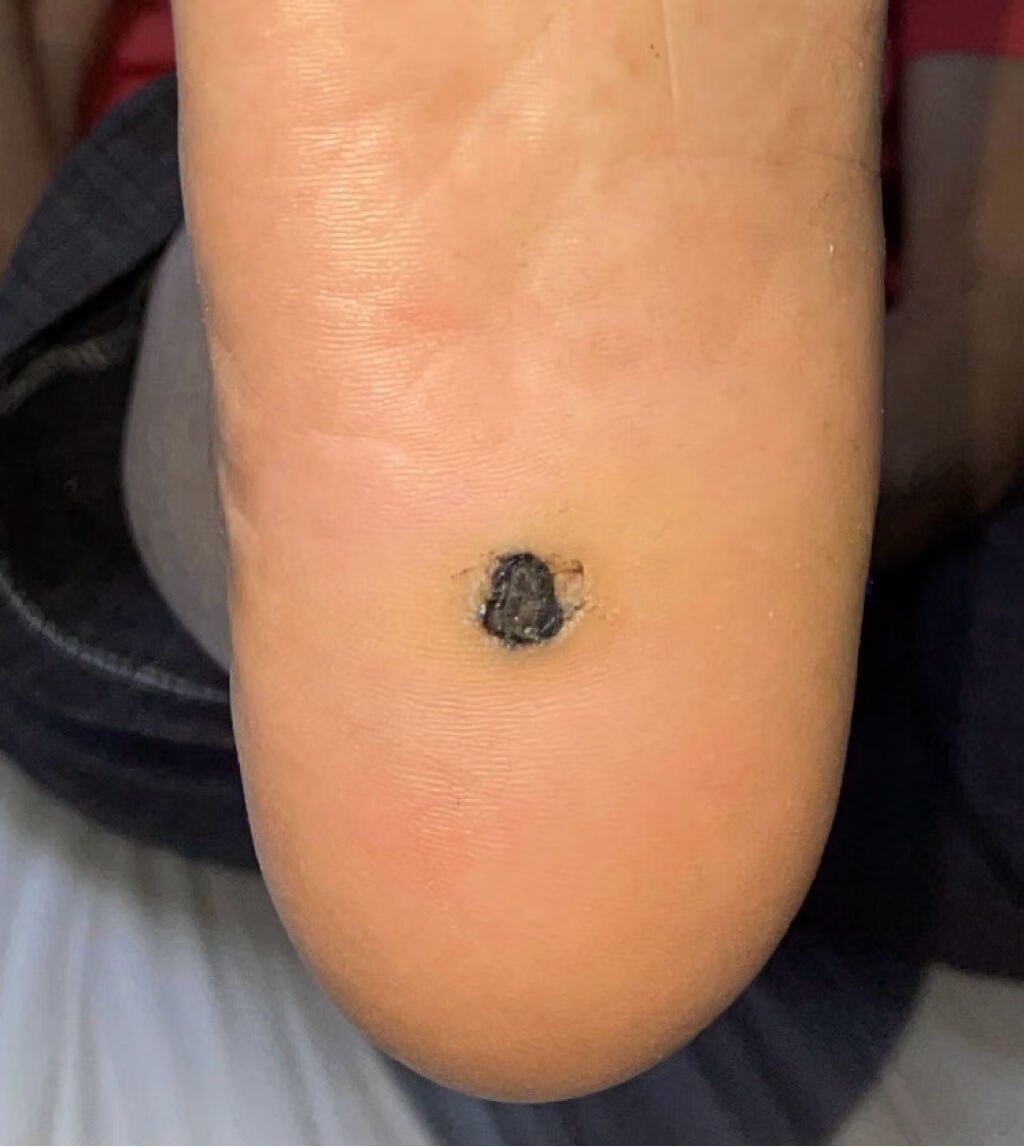
1、 黑色素瘤究竟是什么东西?
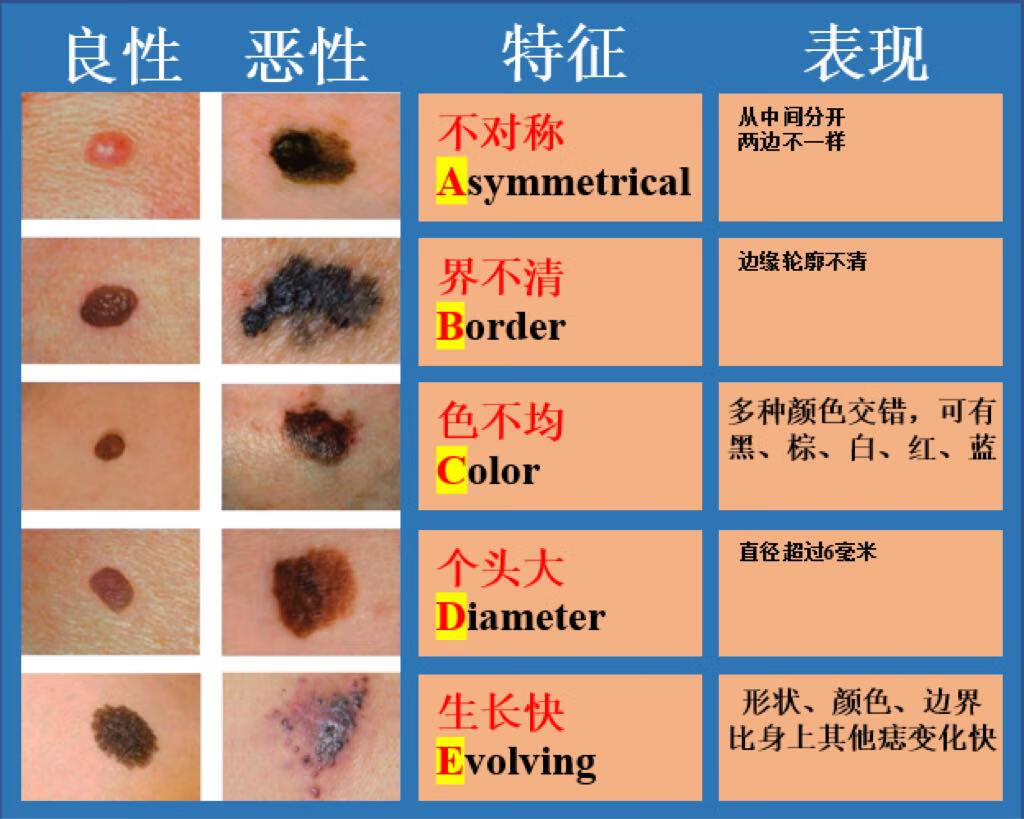
2、 如何发现它?——那些“鬼祟”的信号
B(Border,边缘不规则):边缘清晰的黑痣更常见,而黑色素瘤的边界常常“毛毛糙糙”,像没修剪的头发。
C(Color,颜色不均):普通痣颜色均匀,但恶变痣可能出现深浅不一的颜色,有的甚至呈现红、蓝、黑等多种色彩。
E(Evolution,变化):如果黑痣变大、变深,或有出血、瘙痒等变化,最好赶紧去看看医生!
3、 确诊黑色素瘤后该怎么办?——治疗方法揭秘
一、确诊需要病理诊断报告。
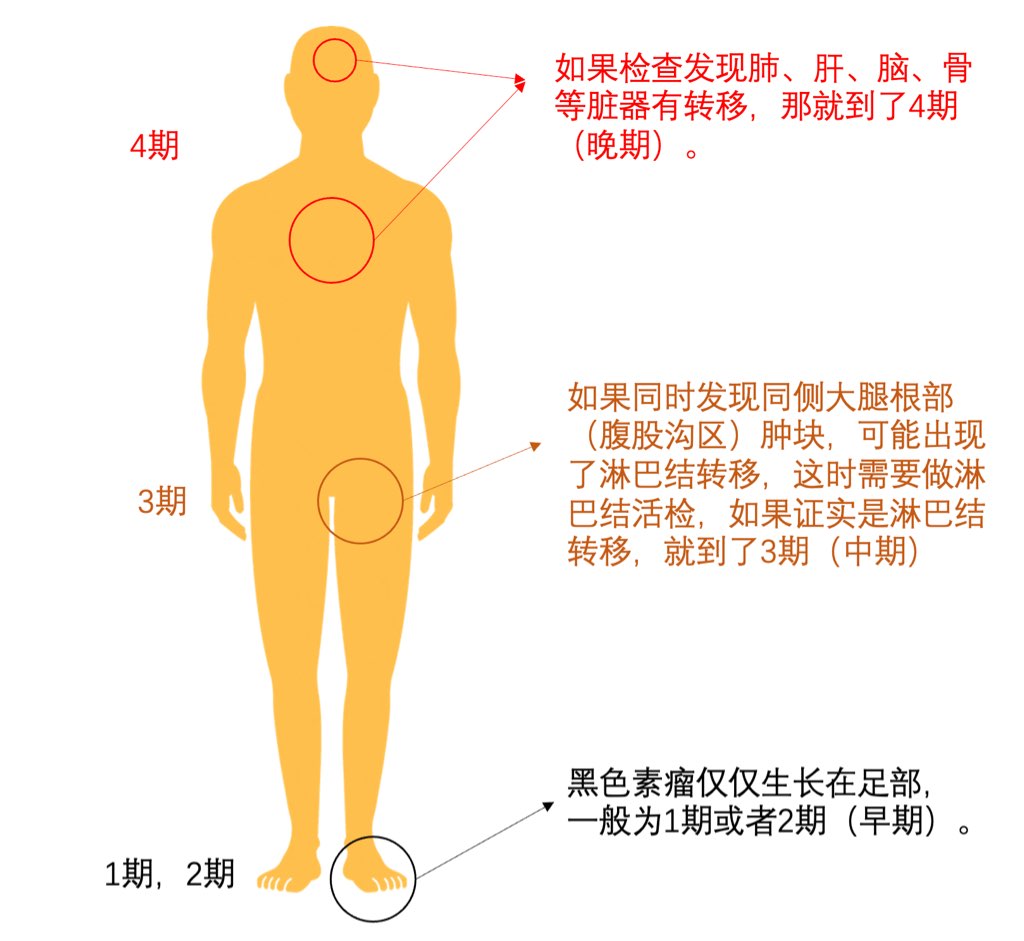
具体治疗方法如下:
B 淋巴结活检
C 靶向治疗
当黑色素瘤发展到中晚期时,有些患者会选择靶向药物。靶向治疗就像是“精准打击”,它能瞄准癌细胞的特定基因突变,让药物“专打”那些坏细胞。通常在检测到BRAF、NRAS或C-KIT基因突变时,医生会推荐这一方法。
E 化疗和放疗
虽然化疗和放疗对黑色素瘤效果有限,但在某些晚期的情况下,医生会结合其他疗法使用它们。化疗是“地毯式轰炸”,杀死所有快速生长的细胞,放疗则是用射线直击肿瘤区域。
黑色素瘤的治疗方案因人而异。每位患者的病情、身体情况不同,因此有任何疑问都要和专科医生沟通,不必害羞,也不必担心“问题太小”。医生的角色不只是治疗,更是帮助你做出正确的选择。

淋巴瘤为什么老是要做PET-CT?
正常髋关节VS髋关节发育不良VS髋关节半脱位VS髋关节全脱位:
1.髋关节发育不良:髋臼斜度增加、凹度丢失,Shenton线连续或不连续。
2.髋关节半脱位:股骨头与髋臼部分接触,头臼间隙增宽,Shenton线不连续。
展开更多














