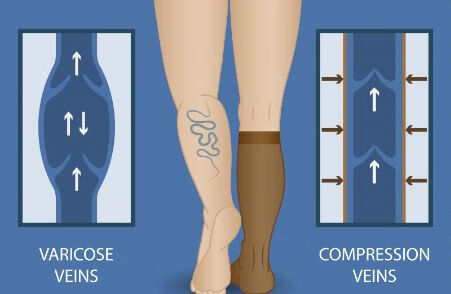
盆腔静脉曲张是指盆腔静脉系统中的静脉扩张和曲张。
主要为妊娠、长期站立、子宫或卵巢问题等因素导致。
1.妊娠:妊娠期间,子宫的增大会增加盆腔静脉的压力,从而导致盆腔静脉曲张。此外,激素变化和妊娠期间的血容量增加也可能对盆腔静脉产生影响。
2.长期站立:长时间保持一个姿势,如久坐或长时间站立,会增加盆腔静脉的压力,导致盆腔静脉血液循环受阻,盆腔静脉淤血,进而导致静脉曲张的出现。
3.子宫或卵巢问题:妇科问题,如子宫肌瘤、子宫内膜异位症、卵巢囊肿等,可以增加盆腔静脉压力,导致静脉曲张。此外。盆腔静脉血栓等也可导致盆腔静脉曲张,需尽快到医院就诊,在医生的指导下进行合理治疗。
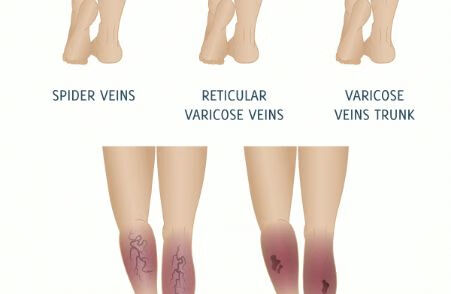
静脉曲张引起的溃疡愈合比较慢的,如果有静脉曲张出现局部溃疡的话是否行手术治疗得先检查一下深静脉通畅不通畅,术前需要行下肢静脉彩超、下肢静脉造影等检查,如果深静脉通畅没有手术禁忌症,手术治疗静脉曲张以后,局部淤血情况得到缓解以后溃疡也会愈合快一些,当然术后还得正规的换药,必要时可以使用一些去腐生肌的药物辅助溃疡愈合。如果是静脉曲张溃疡只是单纯的处理溃疡,清创换药治疗的话愈合相对缓慢一些。
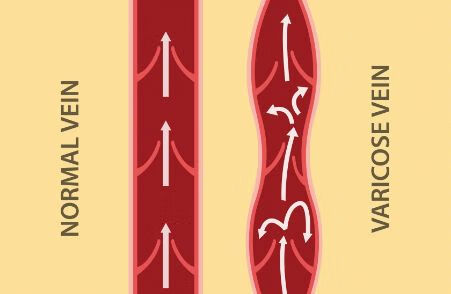
静脉曲张三级不算严重。因为静脉曲张根据曲张程度和有无症状、并发症等分级,一般达到三级以上,静脉曲张比较明显,出现酸胀、乏力、湿疹、皮脂硬化、色素沉着、溃疡等症状并发症的话需要手术治疗的,而且现在手术方式有很多,除了传统的手术还有很多微创的手术方式,不同医院可能应用的微创的手术方式不同,但是整体来看都具有创伤小、恢复快、并发症少等优点。但是如果没有达到手术治疗建议穿弹力袜,不要长时间站立,减少重体力劳动等减缓静脉曲张的发展。
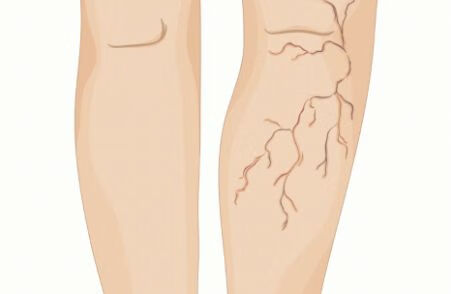
静脉曲张小腿肿严不严重得看什么原因引起的水肿、静脉曲张的程度、有没有症状、并发症等情况。
因为引起下肢水肿的原因有很多,例如肝源性、肾源性、心源性、低蛋白、下肢静脉瓣膜反流等都有可能出现下肢水肿,如果是排除其他原因,确定是下肢静脉瓣膜反流引起的具体治疗得看静脉曲张的病情程度。
如果水肿明显、静脉曲张也很重或者静脉曲张症状明显出现并发症的话需要手术治疗静脉曲张,术后长期穿弹力袜,不要久坐久站,抬高患肢等可以减轻水肿。如果静脉曲张很轻没有症状并发症只是水肿可以穿弹力袜治疗。
如果是静脉曲张迂曲扩张的血管局部膨大出现的包是自行下不去的。
如果静脉曲张只是局部出现膨大的血管,整体静脉曲张不重,没有症状、并发症的话可以穿弹力袜保守治疗,平时不要长时间站立、尽量减少重体力活动等可以减缓发展。
但是如果静脉曲张比较严重,膨大的血管很多、很大,出现酸胀、乏力、湿疹、色素沉着、局部发黑溃疡等症状、并发症的可以考虑手术治疗的,引起一旦出现症状、并发症靠单纯的保守治疗很难缓解,手术治疗相对来说效果更好一些。
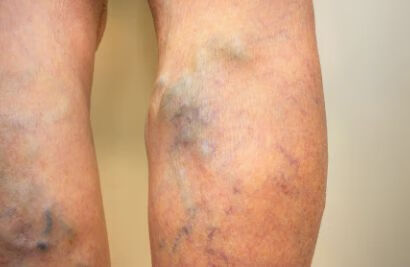
原发性下肢静脉曲张指仅涉及隐静脉,浅静脉伸长、迂曲而呈曲张状态,持久站立工作、体力活动强度高、久坐者多见。
临床表现:原发性下肢静脉曲张以大隐静脉曲张为多见,单独的小隐静脉曲张较少见,以左下肢多见,但双侧下肢可先后发病。主要表现为下肢浅静脉扩张、迂曲,下肢沉重感、乏力感。可出现踝部轻度肿胀和足靴区皮肤营养性变化,皮肤色素沉着、皮炎、湿疹、皮下脂质硬化和溃疡形成。必要时选用超声、容积描述、下肢静脉压测定和静脉造影等辅助检查,以更准确的判断病变性质。
原发性下肢静脉曲张的诊断,必须排除以下几种疾病才能确定:1.原发性下肢深静脉瓣膜功能不全;2.下肢深静脉血栓形成后综合征;3.动静脉-瘘。
治疗:1.非手术治疗 穿弹力袜或应用弹力绷带使曲张的静脉处于萎瘪状态。避免久站、久坐,间歇性抬高患肢促进静脉回流。非手术治疗仅能改善症状,适用于症状轻微又不愿意手术者;手术耐受力极差者;妊娠期发病,于分娩后症状有可能消失者。
2.硬化剂注射和压迫疗法 利用硬化剂注入排空的曲张静脉后引起的炎症反应使之闭塞,也可作为手术的辅助疗法,处理残留的曲张静脉。
3.手术疗法 大隐静脉或小隐静脉高位结扎及主干与曲张静脉剥脱术。
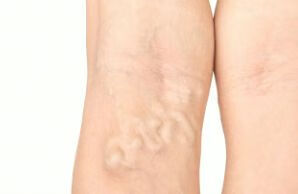
静脉曲张感染得看什么原因引起的,如果是静脉曲张出现溃疡引起的感染需要正规清创换药治疗,有些需要手术治疗静脉曲张才能促进溃疡愈合,配合头孢、或者青霉素类、替硝唑消炎治疗。
如果是静脉曲张引起的血栓性静脉炎引起的感染,也是使用上述消炎药,但是这时还得进一步检查有没有深静脉血栓,因为浅静脉血栓和深静脉血栓危害和治疗不完全一样,而且有些也是的需要手术治疗的,浅静脉血栓是可以手术切除的,去除局部感染因素,术后炎症好转更快一些。
所以静脉曲张如果出现感染的的建议去医院检查一下,得确定是什么类型的,治疗才有针对性,不要一概都只是单独的消炎治疗。

什么情况下适用粘合剂?有什么注意事项呢?

丙肝的治疗周期是多长?

情志内伤
情志内伤主要指七情过激。在一般情况下,喜、怒、忧、思、悲、恐、傢七种情志活动是人体对客观外界事物的不同反映,属生理现象,不足为病。但当突然、强烈或持久的情志刺激,超过了生理活动所能调节的范围,则可引起人体内阴阳、脏腑、气血、经络的功能失调而致病。正如《素问•阴阳应象大论》所说:“人有五脏化五气,以生喜怒悲忧恐。”可见情志活动必须以五脏精气作为物质基础,而外在的各种刺激只有作用于有关的内脏,才能表现出情志变化。对男科疾病而言,情志因素大都导致功能病变,少数可致器质性病变。
(一)突受惊恐
平时遭受惊恐,或性交时意外受吓,或初婚时性交痛而畏惧,久久不能自解,以致出现阳痿、遗精、射精不能等。如《灵枢•本神》说:“恐惧而不解则伤精,精伤则骨酸萎厥,精时自下。”《临证指南医案》谓:阳痿“亦有因恐惧而得者。盖恐则伤肾,恐则气下也。”
(二)所愿不遂
失恋失意,思虑过度;或情志抑郁或夫妻不睦,精神紧张;或性欲不一致,同房不协调,忍精不泄,可见性欲淡漠、阳痿、早泄、悬痈、疳疮等。如清•俞震说:“少年新婚,欲交媾,女子阻之,乃逆其意,遂阴痿不举。”(《古今医案按•卷八•阳痿》)吴谦说:“疳疮多由欲火未遂瘦淋难。”(《医宗金鉴外科•卷九•下部•疳疮》)清•许克昌说:“悬痈多有忍精提气而成。
所谓欲泄不泄,化为脓血是也。”(《外科证治全书 卷三•悬痈》)
(三)悲哀太甚
遇有严重痛心之事,悲哀欲绝,可出现性功能障碍和其他病变。如《素问•痉论》曰:
“悲哀太甚,则胞络绝,胞络绝则阳气内动,发则心下崩,数瘦血也。”
(四)恼怒太过
口角斗殴,怒发冲冠;或郁怒于中,未得发泄,以致阴纵、阴缩、淋证等。如《血证论》说:
“前阴属肝,肝火怒动,茎中不利,甚则劑痛,或兼血淋。”(卷大•淋浊)
情志之误有“因郁致病”和“因病致郁”两种情况。以不育症为例,可因各种情志因素导致不育(因郁致病);反之,长期不育,又可出现各种情志变化(因病致郁)。因此,正确认识和处理此类致病因素,尤宜引起医者和病者的重视。
展开更多