
如果是怀孕前就已经高血压,因为现在开放二胎三胎,很多高龄妇女再次怀孕了。高龄很多人因为随着血管的老化、器官的老化,就容易形成高血压。怀孕前体检发现血压升高了,现在又怀孕了,就叫慢性高血压合并妊娠。

慢性高血压合并妊娠,是怀孕前就高血压的了,有高血压怀孕以后,降压药是不能停的。但是一定要看孕妇怀孕前吃的药适不适合,如果不适合孕妇吃,一旦怀孕了,就要改为孕妇可以吃的。 前面说的钙离子通道阻滞剂,像络活喜、拜新同、心痛定、拉贝洛尔等,都是适合孕妇吃的,可以改成这些药物。因为像ARC类的或者是ARB类的药物,它是有刺激的作用,不怀孕的情况下吃是没有问题的,效果可能也挺好,但是一旦怀孕,一定要换回孕妇可以吃的药物,要不然可能会引起畸形,或者是引起胎儿生长发育受限等等。

慢性高血压合并妊娠,就是降压药不能随便停,一定要坚持用药。把血压稳定在合理的范围,一般130mmHg左右,下面80-90mmHg这个范围就可以了,不能降的太低,降的太低可能孕妇会受不了。 但同时要密切监测,避免出现子痫前期的并发症,这是慢性高血压合并妊娠的治疗。

慢性高血压合并妊娠,只要孕妇血压控制的好,胎儿和孕妇的预后还是比较好的。在没有子痫前期的情况下,她的状态还是好的。 有妊娠期高血压,也没有出现尿蛋白水肿,这种预后还是好的,是可以到足月分娩的。

妊娠过程中出现高血压,我们叫做妊娠期高血压,在临床上对于妊娠期高血压,也就是我们临床,简称妊高症的患者,经过两到三周的治疗,如果患者症状依然不见缓解,血压依然没有控制的很好,这时如果我们继续妊娠的话,对患者身体的影响将会非常大,对孕妇各器官的损伤也是非常大的,所以这个时候很多时候,我们建议患者要种终止妊娠的,我们说在终止妊娠的时候呢我们也要去,尽量的保证胎儿处在一个相对安全的状态,也就是说尽量让给患者终止妊娠的时候,取出胎儿的时候,尽可能的让胎儿能够得到一个比较明确的体外营养,这样的话,胎儿健康存活的机会也是很大的。
妊娠高血压疾病是妊娠期特有疾病,它不同于其他妊娠期合并症,妊娠合并妊娠高血压疾病的大部分孕妇在妊娠结束后会恢复正常,但既往有妊娠高血压疾病,如果再次怀孕要二胎,再次发生妊娠高血压疾病的几率会比既往没有妊娠高血压疾病要高。
那么,既往有妊娠高血压疾病要二胎要注意什么呢?有哪些注意事项?
首次产前检查要进行风险评估,孕妈妈要把第一次怀孕的孕检情况的资料带给医生看,以便医生了解病情,根据既往的病情轻重给予恰当的指导。
还可以做下生化检查,比如胎盘生长因子,对子痫前期预测的敏感性、特异性较高;还有可溶性酪氨酸激酶 l、胎盘蛋白 13、可溶性内皮因子都是常见的生化评估指标,再结合物理指标-子宫动脉血流波动指数,进行联合综合评估预测,可以做到早预防、早治疗,降低母婴死亡率。
妊娠高血压疾病要二胎前还要注意适度锻炼身体,比如散步、快走等,要合理安排作息时间,不要熬夜,以保持妊娠期身体健康。另外,在妊娠期不建议严格限制盐的摄入,要均衡营养,多吃新鲜蔬菜水果,因为研究发现,营养缺乏比如低白蛋白血症、钙、镁、锌等元素的缺乏,与子痫前期发生发展有关。有高凝倾向的孕妇,也可以口服低剂量阿司匹林 25-75mg/d,直至分娩。

近日,一位宝宝跟奶嘴告别,仪式感满满~网友:原来仪式感是与生俱来的~
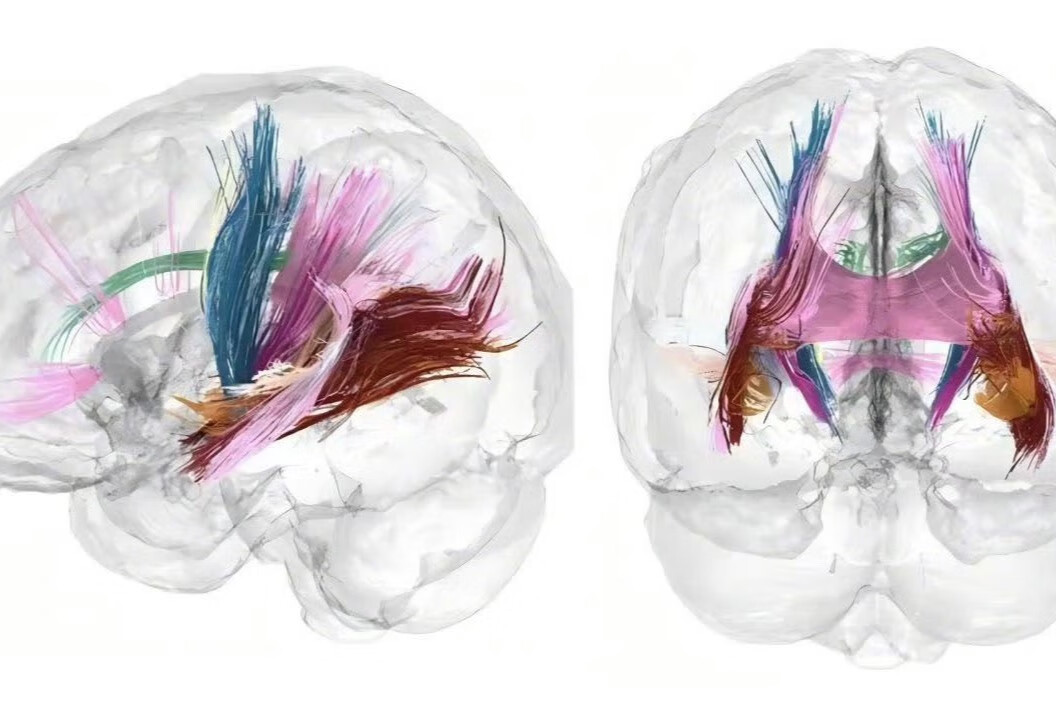
怀孕会对女性大脑有什么影响#,普通人感受到的“一孕傻三年”究竟是否真的有科学依据?怀孕对女性来说除了外表的变化,内在又会产生哪些连锁反应?2024年9月16日,《自然·神经科学》上的一项研究提供了迄今为止对这个黑匣子最全面的窥探。
随着孕周的增加,女性大脑皮层灰质体积缩小、皮层厚度下降,负责记忆的海马体多个区域的体积也在缩小。在研究对象怀孕的第九周,他们分析的400个脑区中有80%的灰质体积和皮层厚度出现了减少,这种变化一直持续到怀孕结束,平均缩小了4%。
“怀孕期间的大脑缩小并不一定是坏事,并且可能使大脑变得更加精简和专业化。”艾米莉·雅各布斯说,怀孕的激素激增可能会导致大脑里一些有用物质的削减,以优化信息处理,这一变化在某些青少年大脑的研究中也有类似的现象。

我们最为常见的给药途径是静脉给药和口服给药。优点是方便经济普遍有效,依从性好,持续时间长。
但药物能够到达肿瘤局部的浓度小,所以对肿瘤的局部作用也小。但是全身的毒副作用较大。为了提高肿瘤局部的药物浓度,减少全身的副作用,对于一些肿瘤可以采取特殊的途径进行给药化疗。
影响药物局部有效浓度的因素有很多,最重要的是肿瘤的体积,因为体积大的肿瘤常常会有区域血供不良,也导致药物浓度低。这一问题呢,可以通过将药物直接注射到肿瘤所在部位解决。
比如我们通常可以通过肝动脉直接将化疗药物注射到肝脏肿瘤部位,而达到全身其他部位的药物就很少。副反应也就很小。
腔内化疗包括胸腔,心包腔内的化疗,治疗癌性积液,有些可以达到较好的控制效果,还有T4期的胃癌和大肠癌,术后腹腔内应用化疗药物氟尿嘧啶和顺铂等,进行腹腔化疗,对于种植性转移的控制是有益的,但全身不良反应却很小。
还有比如膀胱癌的灌注化疗。都可以使局部浓度高,全身药物浓度低。
还有比如鞘内注射给药。因为人体存在诸多屏障,比如血脑屏障和血睾丸屏障。肿瘤细胞可以生长,但抗肿瘤药物却不能到达。这些屏障阻挡大分子的生物制剂不能透过。而肿瘤细胞能够侵犯这些屏障,并通过这些屏障到更远的地方生存。
有些肿瘤,比如急性淋巴细胞白血病或小细胞肺癌化疗后全身肿瘤达到了完全缓解。而出现中枢神经系统的转移。就是因为屏障的存在。这时我们可以选择给药途径的方法,就是腰椎穿刺鞘内给药或在头皮下埋植注药囊,将抗癌药物注入脑脊液。

剂量强度指的是每周药物按体表面积每平方米的剂量,而不计较给药的途径。还有一个就是相对剂量强度的概念,指的是使用的剂量与标准剂量之比。
由于我们在临床上经常可以看到,因害怕给患者带来更多的副反应随意。降低剂量强度,特别是做辅助化疗时候,也许患者当时是可以接受的,但给治疗远期效果带来隐患。
一般来说这是不允许的,在我们治疗中至少要达到有效的剂量强度才能达到治疗的效果,否则疗效达不到,副作用却依然存在。
临床上存在量效关系的肿瘤,一般只见于淋巴瘤,睾丸肿瘤,乳腺癌和小细胞肺癌等少数肿瘤。在治疗的时候量越大,疗效愈大。这也是临床上应用大剂量化疗的基础与依据。
随着科学技术的进步,细胞因子的开发与使用,新药的研发与投入使用。比如造血刺激因子可以使高剂量化疗引起的骨髓功能恢复期进一步缩短。有可能是对化疗抗菌的血液系统疾病,甚至某些上皮肿瘤缩小和长期无病生存。
所以在患者能够耐受的情况下,给予最大耐受剂量强度是至关重要的。
展开更多














