随着我们日常生活水平的提高,糖尿病的发生率也在逐年提高,糖尿病一种全身性的疾病,可以并发多种骨关节疾病。今天为大家简要介绍几种常见的较为严重的并发症。
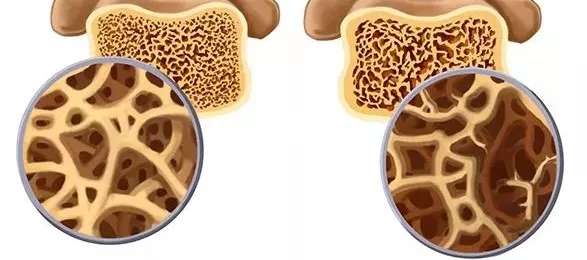
1.骨质疏松及骨溶解
骨质疏松及骨溶解是糖尿病骨关节并发症中常见的表现之一。其发病机理目前还不清楚。早期发现依靠临床X线检查及骨密度测定。骨质疏松最严重的并发症是骨折,一旦发生骨折,患者将承受巨大痛苦,严重影响生活。
>> 预防
在内科医生的帮助下,控制血糖,控制饮食,并注意调整饮食结构,补充足够钙质,多进行户外活动,多晒太阳,尽可能防止骨质疏松的发生。
定期复查X线及骨密度,尽早发现骨质疏松。如发现骨质疏松,应注意保护,防止受伤,并到医院就诊,找专科医生进行治疗。
2.足部病变
长期的糖尿病也会使足部发生病变。糖尿病病人足部发生溃疡、坏死和感染等一系列神经、血管营养不良性变化时,称为糖尿病足。
轻者伤口经久不愈,影响站立、行走等日常生活,重者造成截趾、截肢可能,甚至危及生命。其治疗较为困难,包括以下几点:
1)保守治疗
包括在内科医生指导下严格控制血糖,改善微循环,控制感染,避免患处压迫,定期换药或用中药浸泡等。
2)手术治疗
保守治疗难以愈合的溃疡和感染创面可以通过清创换药、VAC覆盖负压吸引、植皮等促进愈合,下肢血管介入治疗和胫骨横向骨搬移术可以促进下肢血运重建来促进愈合。通过以上治疗仍发生坏疽或严重感染者,应行手术截肢,截肢平面视具体情况而定。据统计,所有截肢中的50%以上是由糖尿病引起的。可见该并发症对患者危害极大,且一旦出现,常常会引起严重危害。
因此,应重在预防,换句话说,糖尿病患者一定要注意足部的日常保健和护理。

>> 糖尿病足的预防
要时刻记住糖尿病可使足失去正常的保护性感觉。警惕溃疡的发生,预防才是最好的治疗。
1)每天看两次足底及足趾,注意查看皮肤有无红斑、水疱、破损、溃疡或足趾间是否过度湿润。
2)用湿水和刺激性小的肥皂,每日洗脚。由于足不能感觉到水温,再洗之前应先用身体其他部位试水温,以免烫伤皮肤。
3)趾间轻轻吸干水分,不要使劲擦拭。如夜间寒冷,睡前可穿袜子。

4)胼胝和鸡眼不要使用化学药物或各种足垫来治疗,也不要自行切除,发生足部问题时,及时去看医生。
有时胼胝和鸡眼只能由医生来治疗,尤其是有足部血运不好时。
5)趾甲不要剪太短或剪破皮肤。短趾甲不能保护足趾,易受外部刺激发生破损。
6)鞋的选择:很多严重足的问题都来自于鞋的压力。鞋应有足够的空间,可使足趾免受压迫。
软皮鞋最合适,应优先选择。合成材料和其他硬质材料,如塑料、硬皮革、漆皮等,不推荐选用。
当穿新鞋时,经常注意观察足的情况。第一天穿新鞋不要超过一小时。

7)每天穿鞋应先检查鞋里是否有无异物,不要在鞋里使用硬的足垫和支具。一天多换几双鞋,可减少足部溃疡的危险。
8)袜子不要太紧,选择吸汗的棉袜,注意不要有线头,每天清洗袜子。
3.夏科氏关节病
长期患糖尿病而又控制不良的患者,有发生夏科氏关节的危险,其发生率为0.1~0.2%,并有周围神经病变。
夏科氏关节又称为Charcot关节病,通常因足严重畸形,或皮肤破溃、溃疡就诊。但往往没有疼痛。此急性发作时出现下肢红肿,发热,类似感染,常常误诊为感染。此时需要患肢禁负重,严格石膏固定。当诊断不清时,建议到足踝外科专业门诊就诊。
其好发部位是足和踝部,临床上表现为骨骼畸形、胼胝或溃疡。X线检查可帮助诊断,治疗方法有以下几种:
1)、 用特殊的石膏、支具进行固定和避免负重的保守治疗。
2)关节融合手术,如果保守治疗失败,需要进行手术治疗。

腿动脉硬化指的是下肢动脉硬化,也可称为动脉硬化闭塞症,是常见病,也是老年病。如果是高脂血症患者或者糖尿病患者,其动脉硬化就会更严重,也更早,40-50 岁就会出现。动脉硬化有明确指南指导怎么治疗,具体如下:
1、早期动脉硬化,只是肢体发凉,微微麻木,走路有间歇性跛行,可以药物治疗和锻炼;戒烟,烟对动脉壁有刺激,一定要戒烟;同时可以每天进行行走锻炼,让血管长侧支,预防动脉硬化的进一步进展;
2、药物治疗,一般指抗血小板药,阿司匹林、氯吡格雷之类,还有降脂药的他汀类药物,要在医生指导下服用;
3、严重的动脉硬化除走不了路之外,还会出现静息痛,甚至足溃疡;这时必须住院治疗,有可能需要手术,直接开通闭塞血管。手术现在做的最多的是介入,即腔内微创手术,部分也可做开刀。
糖尿病足病,大家都知道,是糖尿病严重并发症之一,一般是由于血糖长期控制不佳,导致足部远端供血不足而出现溃疡感染坏死,有的是因为周围神经病变而导致的感觉敏感度下降,使足部溃疡破烂,而没有知觉,久而久之,足部溃疡,走向截肢!那糖尿病的病人为什么需要截肢?这是一个所有糖尿病病人都关注的问题!
糖尿病足为什么需要截肢,这需要深究,糖尿病足对于每个糖尿病患者来说都非常棘手,足部溃疡是导致下肢截肢的最危险因素,因其发病机制比较复杂,尚无特殊治疗的方法,只能是对症治疗,因为病理因素涉及较为广泛,目前公认的足部溃疡破烂,坏疽,最终会截肢多与血糖控制不佳有关,然而,有学者研究发现,即使是血糖控制良好,对于已经发生糖尿病足病的患者来说,也不能降低截肢的风险!相反,对于糖尿病足病,病史比较长,并且溃疡坏死,坏疽的面积比较大的患者来说,越严重的感染也许对。患者更不利,而且有的时候是致命的,严重的。感染会导致心血管系统疾病增加,发生死亡的几率更大!
所以,有的时候截肢也是不得已而为之的方法,本着不能因为一颗稻草而失去整个森林,因此,截肢也许能够保全生命,这样一来,糖尿病足病的患者截肢是最好的选择,当然,我们也不能过于武断,也不能以偏概全,因此,需要多了解糖尿病足病溃疡发展的过程,找到不截肢的方法,对症治疗,才可万全!
为什么糖尿病的患者足部容易形成溃疡?到底是什么原因导致的,溃疡怎么形成的?这个问题一种是糖友心中的疑问,那我们今天就来为大家解读一下,到底是什么原因导致的这个问题,以后我们应该注意什么?
因为,糖尿病人的足部容易发生神经病变,或者血管病变,轻微的外伤就会导致溃疡,感染,甚至会坏疽!并且糖尿病的病人是非糖尿病的病人截肢风险的十五倍之多!所以,大致有四个方面会分析糖尿病足病的溃疡是如何形成的!
- 糖尿病神经病变导致痛的感觉下降:糖尿病患者因为血糖控制不佳,而导致周围神经病变,从而出现对痛风感觉不敏感,以往稍微碰一下就能感觉到疼痛的话,有糖尿病神经病变后,要针刺才有感觉,这样一来,即使足部破损,病人时常感觉不到疼痛,从而是伤口扩大,甚至溃疡,感染,截肢!
- 机体的免疫力下降容易感染:糖尿病患者本身免疫力就低,那对于免疫力低的患者来说,细菌,真菌,微生物这种有害的病菌,侵入人体非常容易,所以,容易感染,并且经久不愈合,导致病情加重!
- 糖尿病足病的患者容易出现供血障碍:因为足部本身属于器官末端,离心脏比较远,供血不如其他器官,当糖尿病出现大血管病变的时候,足部的供血就会更差,这时足皮肤及营养减少,容易感染与加重病情!
- 血糖控制是否达标:血糖控制不好容易加重患者病情,丰富的糖分给病菌入侵的空间,并且给病原体体重丰富的营养,这样一来,只要感染,那病原体就会迅速繁殖,扩散,甚至不可收拾!
所以,以上几点就是糖尿病足部溃疡形成的主要原因!应该尝试避免,以缓解病情进展!

糖尿病,大家都知道,很多的并发症,那不可忽视的是糖尿病足病这种并发症,其实是严重的糖尿病并发症的一种,只要有一点疏忽,可能就会致残疾,致死的!后果非常严重,那一旦有糖尿病足病,避免不了就会出现足部的溃疡感染,那这些溃疡感染会有哪些的不良影响有?我们可以仔细的分析一下!
第一,糖尿病足部溃疡感染,会有导致严重难以忍受的疼痛感,这种疼痛感让人痛不欲生,甚至会想到轻生,并且对于缓解疼痛并没有太好的办法,往往医生治疗起来非常棘手,也非常麻烦,所以,这是比较明显的足部溃疡导致感染而出现的并发症!
第二,糖尿病足部溃疡感染,会增加治疗的费用,对于一般的家庭来说,糖尿病的治疗本身就需要一定得费用,但是又同时患有糖尿病足部的感染,增加治疗住院的次数,增加患者的经济负担,有一部分患者因为经济原因最终放弃治疗,而走向截肢!
第三,说到截肢,那糖尿病足部感染,最严重的结果,也就是走向截肢,因为严重控制不佳,甚至血糖控制不佳,长期的病程,导致病情经久难愈,最终无奈只能截肢治疗!
第四,糖尿病足病溃疡感染时间长了,可能会导致其他严重疾病,比如心血管疾病,肾脏疾病,脑血管疾病,以及其他严重并发症,都会随之而来,造成严重后果!
综上所述,应该综合分析糖尿病足病溃疡感染带来的危害,应该做好预防,穿宽松袜子,鞋子,时常自我检查,足部有没有破溃,甲沟炎,溃疡等病变!
糖尿病足是一种严重的疾病,这种疾病的原因是很多的,人们要注意糖尿病足的因素和治疗方法,但是在状表现也是很多的。
具体预防方法:
- 坚持每天用温水泡脚,温度应低于 37 度,并适当用双脚按摩互搓,促进足底血液循环。
- 洗脚擦干后用剪刀小心地修整趾甲,并把边缘磨光滑。
- 脚上长了鸡眼、老茧或尤子,千万不要自己处理,一定要去医院找医生处理。
- 不要光脚走路,以防被地面的异物刺伤。
- 尽量选择棉布袜,袜边不要太紧,避免袜口勒出印痕。
- 天气冷时,不要使用热水袋或热水瓶暖脚,以防烫伤。可用厚袜及毛毯保温。
- 避免穿小鞋,硬底鞋、高跟鞋,以防足部运动受到限制,对于运动,要穿运动鞋。
- 保持鞋内卫生,勤洗鞋底和袜子。
- 保持鞋内干燥,积极预防脚气。
- 对于干燥的皮肤,应该使用润滑剂或护肤软膏,但不能用在脚趾之间。
- 绝对不能用化学物质或膏药来除去角化组织或胼胝。
- 戒烟,以防止由此引起血管痉挛而加重组织缺血缺氧。
并不是所有的糖尿病患者都会得糖尿病足的,只要糖尿病患者积极预防糖尿病足的发生,也是可以不得糖尿病足病的。预防糖尿病足注意在洗脚时要避免水温过高,因为糖尿病患者足部神经麻痹,无法判断温度高低,即使有时温度很高,患足都感觉不到而易被烫伤。患者在洗足、修剪脚趾甲时,要防止脚趾的皮肤破损引起细菌感染,以免加重病情。
预防糖尿病足要控制好血糖,因为糖尿病患者一旦血糖控制不好,身体的抵抗力就会变差,容易受感染。同时要防止跌伤,积极治疗足癣,避免用手撕脚、擦脚趾止痒,以防皮肤皮损导致化脓性细菌感染。糖尿病患者一旦出现足部破溃等症状,应立即就诊,延误病情可能会导致截肢。
糖尿病患者不要害怕,糖尿病足一旦患发对我们健康危害是非常大的,如果不及时的治疗糖尿病足后果很严重,因此大家对糖尿病足这个疾病一定要引起重视,多了解一些患发糖尿病足主要有哪些症状,做好日常的预防工作,避免患发此病。

糖尿病足溃疡出现坏疽在临床上是比较常见的一种情况,而对于糖尿病足溃疡是否需要截肢?这需要综合的分析来确定,其中包括:糖尿病足溃疡发生的位置、足部溃疡的严重程度、局部的感染情况以及对整个身体的影响程度综合进行分析,截肢的目的是为了截掉失去功能无意义的组织,对坏死组织的清除以及感染组织的控制,目的是为了防止感染的扩散,避免严重情况而导致全身症状的加剧。
分析截肢的情况
- 对于糖尿病足溃疡截肢分为两种情况,其中包括小截肢和大截肢两种形式。
- 轻微的糖尿病足溃疡往往采取小截肢的形式,指的是踝关节以下的部分截肢。
- 小截肢一般对病人的生活影响不大,截肢后病人通常可以正常的行走和站立,一般预后较为良好。
大截肢的情况
- 大截肢指的是踝关节以上的截肢,临床上最常见的就是小腿部位的截肢和大腿部位的截肢。
- 溃疡的高度到达了膝关节以上,就属于大截肢了。
- 高位截肢对人体的危害较大,截肢后两年内的死亡率达到 50%以上,五年内的死亡率会达到 80%。
总结,糖尿病足溃疡的治疗中,对于大截肢的选择一定要慎重,尽量将截肢的平面降到最低,这样做是为了提高远期的生存质量和生活幸福指数。

憋尿不一定会尿道炎,憋尿次数多、频率高、个人卫生差、体质弱时,更易引发尿道炎;而偶尔憋尿、频率低、卫生好、体质强时,相对不易引发,但也不能完全排除风险。
1、憋尿次数
若憋尿次数频繁且较多,比如每天多次长时间憋尿,尿液长时间在膀胱内积聚,会使膀胱内压力升高,细菌更容易在这种环境下滋生繁殖,当细菌数量增多后,就有可能沿着尿道上行感染,引发尿道炎。如果偶尔憋尿一两次且憋尿时间不长,身体自身的防御机制可能能够应对,不一定会直接引发尿道炎。
2、憋尿频率
高频率的憋尿如每隔几天就频繁长时间憋尿,会使尿道和膀胱长期处于尿液潴留的不良状态,这会反复刺激尿道和膀胱黏膜,降低黏膜的抵抗力,使得细菌更容易侵袭并引发炎症。
较低频率的憋尿如一个月内仅有几次短暂的憋尿情况且身体整体状况良好,平时又注重饮水和个人卫生等,那么相对来说引发尿道炎的可能性会小一些,但即使是低频率憋尿,也不能完全排除引发其他泌尿系统问题的风险。
3、个人卫生
当憋尿与不良的个人卫生习惯相结合时,更容易引发尿道炎,如果憋尿后不注意尿道口的清洁,细菌容易在尿道口滋生并进入尿道。
若个人卫生习惯良好,即使有偶尔的憋尿行为,在排尿后及时做好清洁工作,如用清水清洗尿道口,保持会阴部干燥清洁,勤换内裤等,那么憋尿引发尿道炎的几率会相对降低。
4、身体体质
对于身体体质较差、免疫力低下的人来说,憋尿更容易引发尿道炎,这类人群本身的免疫系统功能较弱,对细菌的抵御能力不足,当憋尿导致细菌有机会滋生繁殖时,身体可能难以迅速有效地清除这些细菌,从而更容易发生尿道感染。
身体体质较好、免疫力较强的人,相对而言对憋尿引发的细菌感染有一定的抵抗能力,但这并不意味着可以随意憋尿,只是在相同的憋尿情况下,他们可能比体质差的人更不容易患上尿道炎。
预防尿道炎需养成良好生活习惯,避免憋尿,有尿意及时排尿,防止细菌滋生繁殖及尿液反流,多喝水,增加尿量以冲洗尿道,减少细菌停留机会。注重个人卫生,保持外阴部清洁,避免细菌感染,还应保持良好的作息和心态,增强身体免疫力,降低尿道炎等泌尿系统疾病的发病概率。
抗抑郁药物常见不良反应包括头晕乏力、口干、恶心、消化不良、腹泻、失眠、多汗等,往往在服药的前几天明显,随着服药时间延长逐渐减轻。在最初阶段与食物同服可减少恶心的发生率,且大多数患者描述恶心是一个短暂的不良反应。
服药的前 2 周是最容易停药的阶段。因为这个阶段,药物的作用没有充分发挥出来,而不良反应可能先出来了,患者主观感觉用药后"更糟糕了"。那么开怎么办呢。
如患者在服药第 1 周出现诸如胃肠道反应、困倦、焦虑等不严重的不良反应时,这是很普遍的且多是阶段性不持久的;
若服药后不良反应长期存在但程度不重,如出汗、便秘、体重增加等,如果对日常生活的影响不明显则继续用药,同时调整生活饮食习惯;
如不良反应明显时,比如严重的性功能障碍、肝功能异常等,需要评估不良反应是否抗抑郁药物所致,必要时尽快减药、换药。
在服药一段时间后,症状部分或完全消除时,患者往往会担心长期用药可能成瘾,或由于病耻感,觉得吃药就意味着有病,于是自行减药、停药,导致病情复发,这个阶段建议多跟医生沟通,获得专业支持和帮助,规范治疗。

妊娠或计划妊娠妇女、产后抑郁是否使用抗抑郁药物
对症状较轻的患者给予健康教育、支持性心理治疗即可;
对轻度⁃中度抑郁症患者,建议心理治疗,如认知行为治疗和人际心理治疗;
对重度或有严重自杀倾向的患者可以考虑抗抑郁药治疗,目前孕妇使用最多的是 SSRIs 类药物 。研究显示 ,除帕罗西汀外,孕期使用 SSRIs 类抗抑郁药并未增加胎儿心脏疾病和死亡风险,但可能增加胎儿早产和低体重风险。SNRIs 类药物和米氮平可能与发生自然流产有关。如果产后开始使用 SSRIs治疗 ,应避免使用氟西汀,因其活性代谢产物去甲氟西汀更容易排泄到母乳,其半衰期长达 1~2 周,母乳喂养的婴儿可能有蓄积效应 ,其他SSRIs 类 药物在乳汁中的浓度较低。
没有绝对安全的药物,如病情严重不用药疾病的波动也会增加孕妇和胎儿风险,需要权衡沟通药物治疗对母亲和胎儿的获益与不治疗的风险。
展开更多