二尖瓣就像是位于左心房和左心室之间的一道 “门”。炎症、缺血、钙化、外伤等会损伤二尖瓣结构,影响这个“门”的关闭;由于左心这个“房间”扩大,也会使“门”相对关不严。
任何导致上述情况的因素,都可能引起二尖瓣关闭不全。造成急性和慢性二尖瓣关闭不全的因素有所不同。
哪些人易发生急性二尖瓣关闭不全?
感染性心内膜炎患者。当细菌通过口腔、皮肤等部位的伤口进入人体,可跟随血液进入心脏,引起心脏内膜的炎症,如果炎症波及二尖瓣,可能会迅速破坏瓣膜结构,导致急性二尖瓣关闭不全。特别要提醒的是,口腔疾病引发的细菌感染是主要原因。
心脏外伤的患者。心脏部位受到外伤时,会直接损害二尖瓣结构或左心室的心脏肌肉,使得“门”或“墙壁”结构异常,引发反流等症状。
心肌梗死患者。由于心脏缺血导致了心肌细胞坏死,二尖瓣也是心肌的一部分,可能功能受到严重影响。
更换人工瓣膜的患者。因为疾病替换人工瓣膜,出现老化、受损,可能导致二尖瓣的结构破坏。
哪些人易发生慢性二尖瓣关闭不全?
风湿热患者。超过三分之一的慢性二尖瓣关闭不全,是由乙型溶血性链球菌引发的风湿热造成的,风湿热是一种会波及心脏的感染性疾病,当二尖瓣出现炎症后,瓣膜结构可能出现紊乱,随之而来的就是瓣膜关闭不全。
冠心病患者。冠心病是缺血性心肌病的一种,可能导致二尖瓣缺血、变形,甚至破坏二尖瓣附属结构,造成二尖瓣功能异常,不能完全闭合。
接受胸部放疗的患者。胸部放疗可能会伤及二尖瓣结构,影响瓣膜正常功能。
中老年人。人体各部位的零件常随着年龄增大老化、退化。50 岁以上的中老年人,二尖瓣常会老化,导致关闭不全。
吸烟、饮酒者。吸烟、饮酒者心脏瓣膜病的发生率增加 35%。烟草中的尼古丁通过刺激释放一些生物因子,导致瓣膜纤维化,弹性下降。
高脂血症、糖尿病、高血压患者。这些都是缺血性心肌病的危险因素,长期血糖、血脂、血压升高,可能加重二尖瓣缺血,影响瓣膜结构。
心衰患者。心衰患者的心脏会变大,引发二尖瓣相对关闭不全。
患某些遗传病的人。如患有马凡氏综合征等遗传病,由于先天发育异常,会出现二尖瓣关闭不全。
自身免疫病患者。例如,患有系统性红斑狼疮、强直性脊椎炎等自身免疫病者,身体会产生抗体,攻击、损害二尖瓣,易出现关闭不全。
有瓣膜病家族史的人群。家族中如果有人出现二尖瓣关闭不全、二尖瓣狭窄等瓣膜病,则家人的发病风险高于无家族史者,但是具体原因还不清楚,目前还没有发现与二尖瓣关闭不全有关的基因改变。也就是说,二尖瓣关闭不全还不能认为是一种遗传病。
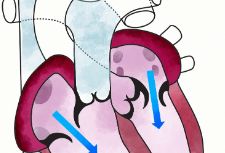
什么是二尖瓣关闭不全?
二尖瓣位于左心房和左心室之间,起着“阀门”的作用,确保血液由左心房流向左心室。如果因为结构异常导致无法正常关闭,心脏收缩时,左心室的血液就会反向流入左心房,造成左心房扩张、压力升高,影响肺静脉的血液回流入心脏,血液淤积在肺里,引发肺部问题,比如肺水肿。
急性二尖瓣关闭不全是怎么回事,有何危害?
患者的左心房急性扩张、压力急剧升高。这种情况病情紧急,往往需要紧急治疗,否则可能会出现以下并发症,甚至危及生命。
- 急性肺水肿:血液大量聚积在肺部,会造成呼吸困难。
- 急性左心衰竭:左心房接纳肺静脉运送来的血液减少,输送到左心室的血液也就减少,导致左心窒向全身排血量减少,甚至丧失排血功能。一旦出现急性左心衰竭,全身组织器官缺血缺氧,即使及时治疗,恢复也较差。在 100 名急性左心衰竭的患者中,大约有 15 名会在 1 年内死亡,5 年内的死亡率超过 60%[1]。
- 心源性休克:左心衰竭会导致心脏无法持续向全身泵血,血液不足使得血管中不能维持足够的压力,低于正常的血压,这被称为休克。形象地说,水泵坏掉了,无法正常泵水,水管变得干瘪,灌溉的土地也就干枯了(组织缺血)。由于这种休克是心脏原因造成的,就是“心源性休克”,这是急性二尖瓣关闭不全最严重的并发症,病情发展较快,治疗不及时的话死亡率超过 80%。
慢性二尖瓣关闭不全是怎么回事,有何危害?
慢性二尖瓣关闭不全的病情进展比较缓慢,会逐渐出现左心房增大、压力升高,一般有几年、甚至十几年的病史。与急性二尖瓣关闭不全相比,这个类型的病情不那么紧急,短时间内对生命的影响较小。但是患者仍要及时就医,医生会根据检查结果综合判断是否需要治疗。
- 轻度或中度二尖瓣关闭不全患者,没有明显症状,且医生判断没有明显心功能损害时,一般无需特殊治疗,但是要注意预防疾病加重。
- 出现明显症状的中度或重度二尖瓣关闭不全,通常要在有严重心脏功能损害之前及早手术。若不及时治疗,可能会出现以下情况。
- 慢性左心衰竭。左心房缓慢增大,压力升高,超过心脏本身的恢复能力时,会损害左心功能,导致慢性左心衰竭。
- 慢性右心及全心衰竭。病情发展至晚期,右心功能也会受损。病情不断加重,导致整个心脏功能衰竭。目前没有根治全心衰竭的药物,即使治疗 1 年内死亡率也约为 1%。
复查时间
•没有接受手术治疗的患者。一般建议每年复查 1 次。
•接受手术治疗的患者。在手术后的前 3 个月,一般要每 2 周复查 1 次。然后在术后第 3、6、9、12 个月分别复查。1 年后,每年复查 1 次。
复诊前准备
复查时,医生会询问患者近期的症状变化,了解生活习惯和治疗情况,包括有无戒烟限酒,是否经常久坐,有无剧烈运动等,目的是评估危险因素是否控制,病情有无变化。因此,患者在复查前要做好如下准备。
•收集并整理自己最近 6 个月的症状变化。
•梳理近 3 个月血压、血糖等指标的监测情况。
•携带最近 1~2 年的复查结果,例如超声心动图、心电图、血液化验结果等。如果曾经接受过手术,务必把手术病历及相关检查结果一并携带。
•记录近期使用药物的情况。如果对目前用药有任何想法,建议复查时及时与医生沟通,不要自行减量或停止服药。
复查时要做哪些检查?
•没有手术治疗的患者,一般每次复查都要检查心电图、超声心动图,判断病情有没有进展。
•做过手术的患者,在术后前 3 个月,每隔 2 周需要做凝血功能检查,以便医生根据情况调整抗凝药物的用量。术后第 3、6、9、12 个月和此后每年 1 次的复查,要做血常规、心电图和超声心动图,以评估术后恢复情况以及有没有出现并发症,需要长期服用抗凝药物者,还要检查凝血功能。
当地时间11月13日,美国食品药品监督管理局(FDA)加速批准了基因疗法KEBILIDI用于治疗AADC缺陷。这是美国有史以来第一个批准直接作用于大脑的基因疗法。AADC缺乏症是一种罕见的遗传疾病,这个病挺严重,还会缩短患者寿命。近年来,大家关注到我们大脑中含有多巴胺,多巴胺是一种对运动功能极其重要的物质,这种病会导致我们脑中无法合成多巴胺。
这种疗法是一种基因替代疗法,是通过外科手术的方式直接把药物注射到大脑。临床试验结果显示,在进行基因治疗后的12个月内,患者运动和认知功能就有了快速改善,并且这种改善效果的持续时间可以达到5年。
正电子发射断层扫描和神经递质分析也证实了患者体内多巴胺的产生增加。改善源头后,患者的各种症状(比如情绪、出汗、体温和眼动危象等方面)得到改善,患者的生活质量也提高了。回到这个神奇的基因疗法,KEBILIDI是一种基于重组腺相关病毒血清型2(rAAV2)的基因疗法,里面包含了人的功能基因。
注入大脑后,这种功能基因可以增加AADC酶的含量,从而恢复多巴胺的产生,以此来纠正潜在的遗传缺陷。但还需要注意的是,KEBILIDI禁用于通过神经影像学评估还没有达到颅骨成熟度的患者。
参考来源:
1.PTC Therapeutics Announces FDA Approval of AADC Deficiency Gene Therapy.
2.Tai CH, Lee NC, Chien YH, Byrne BJ, Muramatsu SI, Tseng SH, Hwu WL. Long-term efficacy and safety of eladocagene exuparvovec in patients with AADC deficiency. Mol Ther. 2022 Feb 2;30(2):509-518. doi: 10.1016/j.ymthe.2021.11.005. Epub 2021 Nov 8. PMID: 34763085; PMCID: PMC8822132.
当地时间11月13日,两款心电图相关的设备被美国食品药品监督管理局(FDA)批准,一款是可佩戴的贴片,可连续14天来监测我们的心电图,当发生心律失常的时便于直接通知医生。
另一款是心电图监护仪,也能直接佩戴在胸部,能及时识别心律失常的具体类型[1-2]。这两款设备有助于心血管疾病的早期筛查。
未来心电图监护仪还将引入人工智能算法,分析心电图以更早诊断不同类型的心脏病。这台心电图监护仪还可以生成24小时连续心电图,可以在锻炼的时候使用,还能检测心率等数据。而可佩戴的贴片由有7个心电图导联,在检测心律失常方面准确性高。
1.什么是心律失常?
心律失常是常见的心血管疾病,其中室性心律失常最为常见,包括室性早搏(室早)、室性心动过速(室速)、心室扑动(室扑)和心室颤动。有时室性心律失常的发生毫无征兆,这两个设备的获批有助于更早发现;有时会出现心悸或黑矇,甚至发生心脏性猝死。
据相关数据显示,我国大陆的年猝死人数可达54.4万[3]。且在全球范围内,心血管疾病盯上了年轻人,是导致过早死亡的主要原因之一。因此我们每个人都需要关注心律失常等疾病,保护好你的“小心脏”。
2.心律失常检查包括哪些?

展开更多















