 京东健康互联网医院
京东健康互联网医院
 网站导航
网站导航
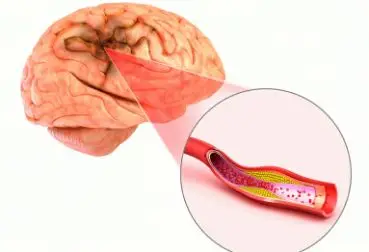
谷城县人民医院座落于美丽的汉水之滨,东接襄阳,西邻十堰。医院始建于1950年9月,占地面积200余亩,是一所集医疗、教学、科研、保健、康复、预防于一体的国家三级综合公立医院。同时,医院是湖北文理学院附属谷城医院,是武汉大学人民医院、武汉大学中南医院医联体医院,华中科技大学同济医学院、武汉科技大学医学院、湖北医药学院、咸宁医学院、襄阳职业技术学院等院校的教学实习基地,是十堰市人民医院、东汽公司总医院技术协作医院,连续八届被评为湖北省文明单位。医院开放病床1000张,内设29个病区,42个专科和一个国医堂,其中拥有一个湖北省三级医院省级临床重点专科,两个湖北省三级医院省级临床重点建设专科,神经外科被国家卫生健康委评定为神经外科建设中心,神经内科等18个专科被评为湖北省二级医院临床重点专科、胸外科等27个专科被评为襄阳市临床重点专科,拥有1个国家胸痛中心和1个示范卒中防治中心。医院现有在岗职工1000余人,各类专业人员900余人,其中高级职称100余人,中级职称400余人,研究生60余名,本科生700余名。固定资产7亿元,年出院患者4.6万人次,年门诊量50万人次,年手术量超11000余台次。医院拥有国内先进的医疗设备达500多台(件),价值逾2亿元,其中拥有飞利浦128排256层CT和飞利浦128层CT各一台、飞利浦数字平板DSA两台、西门子1.5T和高场磁共振各一台、数台彩超、数台DR、高能直线加速器、两台全自动生化分析仪、数台全自动血球计数仪、基因扩增仪(PCR)、1000mA数字化胃肠机、乳腺数字钼钯机、40余台人工肾、30台有创/无创人工呼吸机、人工肝、肿瘤冷极射频和热疗等一大批医疗设备广泛应用于临床。专科发展势头强劲,其中新生儿科被评为湖北省三级医院省级临床重点专科,消化内科、感染性疾病科被评为湖北省三级医院省级临床重点建设专科,神经内科、骨科、眼科、泌尿外科、病理科、输血科、妇科、医学检验科、医学影像科、护理专业、肿瘤科、普通外科、内分泌科、皮肤科、感染性疾病科、急诊医学科、麻醉科、儿科等18个科室(专业)被评为省级临床重点专科;神经外科、胸外科、产科、耳鼻喉科、肾病内科、口腔科等27个科室被评为市级临床重点专科;累计有26项医疗技术获得湖北省二类以上医疗技术准入,2项科研项目列入国家863计划,医院综合服务能力居全省县级医院前列。医院坚持实施科技兴院战略,科技实力日益增强,先后开展全脑血管造影及神经介入治疗、冠状动脉造影及支架植入术、肾移植术、全髋关节置换术、断指(肢)再植、各种腔镜微创系列手术(含单孔腹腔镜技术)、女性盆底重建、脑干肿瘤切除、复杂玻璃体切割术、角膜移植术等一大批难度较大的复杂性手术,累计达800余项新业务新技术。近年来,以腔镜为龙头的微创技术得到空前发展,现已形成多学科、多专业的腔镜技术群,部分专科技术处于全省同级医院领先水平。文化建设是谷城县人民医院的两大体系之一,“全面建成三级甲等综合医院,精心打造区域医疗中心”是医院发展目标。医院坚持“质量立院,科技强院,科学治院,文化兴院”的管理理念,大力弘扬“科学民主,德才并重,团结奋进,扶伤济困”的医院文化。如今,置身于谷医,浓郁的文化气息扑面而来,处处彰显医院的大爱与责任。“以健康为中心,优质、高效、严谨、贴心”的服务理念已根植于每位谷医人心中。改进服务措施,优化服务流程,提高服务质量,接受服务监督,让患者体验到来医院看病收获的不仅仅是健康,更多的是幸福。特别是2020年抗击新冠疫情中,县医院作为全县新冠肺炎患者定点医院全力以赴开展救治、防控工作。广大医务人员在院党委领导下义无反顾、勇往直前,将生死置之度外,以昂扬的斗志和必胜的信心全力投入到这场疫情战斗中,科学严谨救治患者,零距离与“新冠病毒”交锋,取得了疫情阻击战的阶段性胜利。全院先后受到上级各部门表彰的先进个人达40余人次,有4名同志获得省级以上奖励;县医院被襄阳市委、市政府授予“襄阳市抗击新冠肺炎疫情先进集体”、“襄阳市先进基层党组织”荣誉称号。薤山吐翠,汉水砥柱。谷城县人民医院始终秉承“以健康为中心全心全意为患者服务”的办院宗旨,弘扬“精诚、仁爱、博学、包容”的谷医精神,用精湛的专业技术和高尚的职业道德在这片热土上守护着百姓安康,以高昂的斗志、饱满的热情,锐意进取、开拓创新,努力向全国知名县级医院的目标迈进!脑梗死是指因脑部血液循环障碍导致缺血、缺氧,局限性脑组织发生缺血性坏死或软化,进而出现神经功能异常的临床综合征。,动脉粥样硬化 动脉粥样硬化可引起脑梗死。 心源性栓塞 指各种栓子随血流进入脑动脉,使血管急性闭塞或严重狭窄导致的局部脑组织缺血、缺氧性坏死引起的脑梗死。 常见病因有非瓣膜性心房颤动、风湿性心脏病、急性心肌梗死、左心室血栓、充血性心力衰竭、人工心脏瓣膜、扩张型心肌病等。 小动脉闭塞 主要病因为小动脉硬化。 其他病因 其他少见的病因,也可引发脑梗死。 主要为各种血管炎、血管畸形、夹层动脉瘤、肌纤维营养不良、脑淀粉样变性、血液系统疾病等。 不明原因型 约30%的脑梗死病因不明。 包括两种或多种病因、辅助检查阴性、未找到病因和辅助检查不充分等情况。,脑,静脉溶栓药 符合溶栓适应证,在溶栓时间窗内,会进行溶栓治疗。静脉溶栓是目前最主要的恢复血流措施。 主要溶栓药为阿替普酶(rt-PA)和尿激酶。 发病4.5小时内静脉注射阿替普酶(rt-PA)。 发病6小时内无法应用阿替普酶(rt-PA)时可能会用尿激酶。 抗血小板聚集药 脑梗死发病后使用抗血小板聚集剂十分重要。 可预防心内新血栓形成,防止血管内血栓增殖扩展,避免症状加重。 常用药物包括阿司匹林和氯吡格雷等。 脱水降颅压药 可减轻脑水肿,防止脑疝形成,降低病死率。 是治疗脑梗死伴有脑水肿,预防脑疝的主要措施之一。 常用药物为高渗脱水剂、利尿药、糖皮质激素。 抗凝药 合并高凝状态、深静脉血栓和肺栓塞风险者,需要用预防剂量的抗凝药物治疗。 大多数合并心房颤动的急性脑梗死,医生会根据患者脑梗死的严重程度,在发病后1~14天之间开始使用抗凝药物。 医生在严格观察出、凝血时间,凝血酶原活动度和时间后,大多会先给予肝素钙治疗,也可能选用双香豆素乙酯,剂量会随时调整。 神经保护剂 常用钙通道阻滞药、兴奋性氨基酸受体拮抗药、自由基清除剂、神经营养因子、神经节苷脂等神经保护剂。 常用药物有依达拉奉、胞磷胆碱、丁基苯肽等。 脑保护剂 可减轻缺血性脑损伤。 常用药物有自由基清除剂、阿片受体阻断剂、电压门控型钙通道阻断剂、兴奋性氨基酸受体阻断剂、镁离子和他汀类药物等。 降血压药 常用药物包括钙离子拮抗剂如氨氯地平、硝苯地平等。 调整血糖药 血糖过高可用二甲双胍等降糖药调整。急性期可给予胰岛素调整血糖。 血糖过低可静脉注射葡糖糖等。 降血脂药 常用他汀类药物。 中药制剂 常用药物包括丹参、川芎嗪、三七和葛根素等。 通过活血化瘀改善脑梗死症状。 降纤治疗药 可选药物有巴曲酶、降纤酶和安克洛酶等。 其他治疗药物 丁基苯酞、人尿激肽原酶是近年国内开发的两个新药。 对脑缺血和微循环均有一定改善作用。,脑出血 相同点:均有头痛、恶心、呕吐、偏瘫、意识障碍等症状。 不同点:脑出血多于活动中或情绪激动时起病,脑梗死多于安静时起病。头部CT可明确鉴别。 颅内占位性病变 相同点:均有头痛、呕吐等症状。 不同点:颅内占位性病变虽可急性发作,但多为慢性渐进性病情发展。影像学检查可明确占位。 硬膜下或硬膜外血肿 相同点:均有意识障碍、头痛、恶心、呕吐等症状。 不同点:硬膜下或硬膜外血肿多有头部外伤史,多呈进行性加重。影像学检查有助于进一步鉴别诊断。 蛛网膜下隙出血 相同点:均有恶心、呕吐、头痛等症状。 不同点:蛛网膜下隙出血头痛剧烈,常无局灶性神经功能缺损的表现。头部CT可明确诊断。,不宜吃含盐高的菜品或腌制品,如咸肉、咸菜、熏酱食物等。 不宜吃辛辣调味品及咖啡、浓茶等刺激食物。,脑CT扫描 为首选影像学检查方法。 包括平扫CT、多模式CT等。 平扫CT可判别早期脑梗死与脑出血,有助于鉴别非血管病变。 多模式CT可区别是否为可逆性缺血,有助于指导卒中治疗。 脑磁共振检查 磁共振(MRI)包括标准MRI、多模式MRI。 可在脑梗死发病数小时后,显示T1低信号、T2高信号、DWI弥散受限的病变区域。 可发现脑干、小脑梗死及小灶梗死。 但诊断急性脑出血不如CT灵敏。 超声检查 包括经颅多普勒超声(TCD)及颈动脉超声检查。 可发现颅内大动脉狭窄、闭塞。 可评估侧支循环及监测微栓子,评估脑血液循环状况。 可显示动脉硬化斑块、血管狭窄及闭塞。 其他检查 包括血管造影数字减影(DSA)、头颈部CT血管造影(CTA)、磁共振动脉成像(MRA)、X线检查等。 可显示脑部大动脉的狭窄、闭塞和其他血管病变。,。
 15
15

 34
34

 6
6

 2
2

 20
20

 9
9
 28
28

 15
15

 11
11

 62
62
