当前位置:首页>
蛋白质与糖尿病
2002年8月发表于国际糖尿病领域顶级学术期刊《Diabetes Care》中的一篇社论[1]指出:如果在糖尿病发现之初,人类就拥有进行尿氮及血浆氨基酸检测技术的话,也许这种疾病应该被称为“糖蛋白病”(diabetes proteinus),而非“糖尿病”。文章指出:当前,我们更关注于“血糖控制”以及已被证实的高危因素“高血糖”、“高血脂”等,而临床、科研人员与患者都可能很大程度上低估了改变蛋白质代谢以及饮食蛋白质的质量和数量等在糖尿病治疗中的重要性。今天,我们不妨抽丝剥茧,一起来认识一下“蛋白质与糖尿病”。
1.糖尿病患者蛋白质代谢特点
糖尿病患者胰岛素分泌绝对或相对不足会造成机体3种宏量营养素(即糖(碳水化合物)、脂肪、蛋白质)的代谢紊乱,而非仅仅是我们所熟知的“糖”。但值得注意的是:有学者总结了2010-2015年发表于美国糖尿病学会(American Diabetes Association, ADA)相关学术期刊中的科研论文,与“糖代谢”相关论文有389篇,与“脂代谢”相关论文有196篇,而与“蛋白质代谢”相关论文仅为30篇。这并不意味着“蛋白质代谢”在糖尿病治疗中不重要,恰恰相反,更多的空白留待临床及科研人员进行探索。目前,与糖代谢、脂代谢相比,有关糖尿病蛋白质代谢相关的研究较少,且结果并不完全统一。现有的研究热点有以下两点:
①胰岛素抵抗抑制可造成糖尿病患者机体蛋白质合成受限
Pereira等[2]通过13CO2标记对2型糖尿病患者机体蛋白代谢情况进行了精确分析,研究发现胰岛素抵抗会抑制糖尿病患者蛋白质合成。专家认为:由于蛋白质是机体中主要功能因子,因此与胰岛素抵抗相关的许多并发症可能与某些蛋白质的合成不良有关。
②糖异生作用
糖异生作用是指机体将非糖物质(如生糖氨基酸、脂肪酸等)转变为糖的过程,主要用于维持血糖恒定,满足组织对葡萄糖的需要。也就是说,即使完全不摄入糖类,机体仍会通过糖异生途径将其他营养物质转换为糖,比如组成蛋白质的单元--氨基酸中,很大一部分都是“生糖氨基酸”,可以通过此作用在体内通过酶的作用转化为糖。通过葡萄糖钳夹试验显示:较非糖尿病患者而言,糖尿病患者糖异生率显著增高[3],机制尚不明确,多认为与糖尿病患者机体激素水平变化有关。
在临床工作中,我们经常发现有患者机械地执行医生的医嘱而过度节食,把饮食控制片面理解为严格控制糖类(碳水化合物)摄入,殊不知通过糖异生作用,其他营养物质也可转化为糖,如过多摄入蛋白质类,亦可引起餐后血糖升高。捷克布拉格大学 Daska等人进行的饥饿疗法研究,纳入10例2型糖尿病患者与年龄、性别、体重匹配的肥胖者作为对照组,所有患者均空腹 60h 后检查血糖及内分泌代谢情况,结果表明糖尿病患者高血糖情况依然存在,与对照组相比蛋白质氧化消耗加重。
2.蛋白质如何影响糖尿病患者的免疫功能?
蛋白质是一切生命活动的物质基础,而免疫是人体生理功能的一部分,因此蛋白质也是维持人体免疫功能的重要物质基础。除了参与构成免疫细胞,淋巴细胞分泌的抗体、潘氏细胞分泌的抗菌肽,以及各种细胞因子、免疫球蛋白、溶菌酶、补体等免疫活性物质的合成也都离不开蛋白质的参与。
近期一项前瞻性研究显示,伴有营养不良的2型糖尿病患者其全因死亡风险较不伴有营养不良者高约70%[4]。有些糖尿病患者饮食控制过于严格导致蛋白质摄入不足,糖尿病患者胰岛素分泌不足或敏感性降低导致细胞对蛋白质的摄取利用不足,糖异生作用增强导致蛋白质的消耗增加,以及糖尿病肾病患者由于蛋白尿造成长期蛋白质流失等,都会造成蛋白质营养不良,导致其免疫功能低下。因此,糖尿病患者应保证饮食中蛋白质、尤其是优质蛋白的摄入,以维护其免疫功能,增强其抗感染能力。
3.老年糖尿病患者容易合并肌肉衰减综合征
肌肉衰减综合征是一种随着年龄的增加,以骨骼肌质量减少、肌肉力量下降为主要特征的退行性综合征。韩国的一项研究调整了混杂因素后发现,老年糖尿病患者比无糖尿病的老年人发生肌少症的风险增加了3倍[5]。糖尿病患者肌量及肌力的丢失均与糖尿病病程和HbA1c呈正相关[6]。高血糖水平是加速肌少症发生发展的重要危险因素。
胰岛素不但能促进骨骼肌从血液摄取葡萄糖来调节碳水化合物的代谢以达到稳定血糖的作用,还能在氨基酸的协同作用下,促进骨骼肌蛋白的合成,抑制骨骼肌蛋白的水解[7]。因此,胰岛素分泌不足不但会造成肌肉内蛋白质合成及降解失衡,增加糖尿病患者罹患肌少症的风险[8],同时因骨骼肌是人体最大的胰岛素靶器官,骨骼肌的丢失,也会对血糖波动造成影响。
为防治肌肉衰减综合征,我国建议肌肉衰减综合征的患者蛋白质推荐摄入量为1.0-1.5g/kg.d,并适量增加乳清蛋白以及其他富含亮氨酸等支链氨基酸的优质蛋白质[9]。乳清蛋白是存在于牛乳清中的一类优质蛋白质,富含亮氨酸和谷氨酰胺,亮氨酸被认为是最有效的蛋白合成的刺激因子。
4.高蛋白饮食是否对糖尿病患者血糖控制有利?
饮食蛋白质对餐后血糖的影响长期以来一直是争论的话题。由于高蛋白饮食具有良好的饱腹感,有利于需要控制体重的糖尿病患者有效对抗饥饿感。因此,目前,高蛋白饮食已经成为一种流行趋势。然而,人群研究显示,高蛋白饮食对餐后血糖的影响十分复杂。在非糖尿病患者中,饮食摄入的蛋白质不会改变餐后血糖水平[10]。但是,摄入蛋白质会刺激餐后胰岛素反应,为了维持正常血糖,它也同时刺激胰高血糖素分泌,从而促进肝脏葡萄糖的释放和血糖水平的调节,因此对餐后血糖的影响较小。然而,在1型糖尿病患者中,摄入高蛋白饮食后,血浆胰高血糖素水平增加,而胰岛素分泌不足,因此可导致餐后血糖升高 [11] 。另外,高蛋白饮食也可使皮质醇浓度升高,反过来可能会增加胰岛素抵抗和机体对胰岛素的需求。因此,采用高蛋白质饮食的1型糖尿病患者需要相应增加胰岛素的用量。
高蛋白饮食与2型糖尿病患者血糖控制之间的关系也同样复杂。2018年发表的一项meta分析,纳入了截止到2018年6月发表的18项随机对照研究,涉及1099名2型糖尿病患者,meta分析结果显示,与对照组相比,高蛋白质饮食并未显著改善2型糖尿病患者的血糖控制(包括空腹血糖及糖化血红蛋白)[12]。2019年发表的一项系统评价,对2018年2月1日之前发表的21项随机对照干预研究进行了分析,结果显示虽然有一些严格控制的、短期的、小型干预研究显示,高蛋白饮食有利于2型糖尿病患者血糖控制。但是干预时间更长、样本量更大的随机对照研究结果显示,与对照组相比,高蛋白质饮食(蛋白质占总能量的17-30%)并未显示出长期血糖控制优势[13]。
5.糖尿病肾病患者需要低蛋白饮食吗?
糖尿病肾病是糖尿病严重的微血管并发症之一。高蛋白饮食会增加肾小球血流量和肾小球滤过压,长期持续会导致肾小球发生慢性损伤、纤维化、系膜细胞增殖,从而导致糖尿病肾病患者蛋白尿增加及肾功能恶化,所以糖尿病肾病患者应选择适当的蛋白质摄入量。
①蛋白质吃多少?
美国肾脏病基金会在其K/DOQI指南中指出,CKD1-4期糖尿病患者蛋白质推荐摄入量为0.8g/(kg.d) (B级证据),其中50%-75%为优质蛋白[14]。美国糖尿病学会亦指出,对于非透析的慢性肾病患者蛋白质摄入量应大约为0.8g/(kg.d)[15], 更高的蛋白质摄入(蛋白质供能比超过20%或>1.3g/kg/d)会增加蛋白尿,加速肾功能损伤,升高心血管疾病病死率。而低于0.8并不会改变血糖控制,心血管疾病危险因子,也不会减缓GFR降低的进程[16]。透析的患者蛋白质热能消耗可能会增加病死率,故可适当提高蛋白质供给。根据我国2017年发布的慢性肾脏病患者膳食指导,中华人民共和国卫生行业标准,对于血液透析及腹膜透析患者,蛋白质摄入推荐量为1.0 g/(kg· d)~1.2g/(kg· d),当合并高分解代谢性疾病时,蛋白质摄入推荐量增加到1.2 g/(kg· d)~1.3 g/(kg· d)。其中至少50%来自优质蛋白质。
②糖尿病肾病患者可以吃豆制品吗?
有人认为大豆蛋白属于植物蛋白,蛋白质质量不如动物蛋白,但大豆蛋白其实也是一种完全蛋白(优质蛋白)。目前有关大豆蛋白对糖尿病肾病患者肾功能影响的临床研究往往样本量较少,且研究结论不尽相同,但大多数研究表明,食用大豆蛋白对肾功能没有负面影响。甚至有些临床研究表明对于糖尿病肾病患者来说大豆蛋白与红肉相比有肾脏保护和减少尿蛋白的作用[17-21]。这可能是因为采用大豆蛋白代替部分动物蛋白可以缓解肾脏高滤过状态,降低肾小球血流压力。
6.糖尿病患者如何选择蛋白质类食品?
①蛋白质的食物来源:
蛋白质广泛存在于动植物性的食物中,其中水产类、畜禽肉类、蛋类、乳类等动物性食物中所含的蛋白质为动物性蛋白;谷薯类、豆类及制品、蔬菜水果类及坚果等植物性食物中的蛋白质即为植物性蛋白。
②蛋白质的营养评价:
动、植物性食物提供的蛋白质与人体所需的蛋白质相同,均由20种氨基酸组成,其中亮氨酸、异亮氨酸、赖氨酸、苏氨酸、色氨酸、缬氨酸、蛋氨酸、苯丙氨酸这8种氨基酸机体不能合成或合成速度达不到人体的需要,必需从食物摄取,这8种氨基酸称为必需氨基酸。对于婴幼儿,在以上8种氨基酸的基础上再加组氨酸,故为9种。根据食物提供的蛋白质中必需氨基酸的种类、数量、比例把蛋白质分为完全蛋白(优质蛋白)、半完全蛋白及不完全蛋白。所有动物性食物如鱼、虾、畜禽、蛋、奶及植物性食物中的大豆均为优质蛋白质,其不仅能维持成人健康,也可促进儿童生长、发育。大多数植物性食物所含的蛋白均为半完全蛋白质,可维持生命,但不能促进生长发育,如小麦中的麦胶蛋白。而动物结蹄组织和肉皮中的胶原蛋白、豌豆中的豆球蛋白、玉米中的玉米胶蛋白等均为不完全蛋白质,既不能维持生命又不能促进生长发育。
2013年联合国粮农组织(FAO)推荐了一种最新的膳食蛋白质质量评估指标----可消化必需氨基酸评分(DIAAS),其反映小肠末端氨基酸消化率,能更准确的测量人体吸收的氨基酸量及蛋白质对人体氨基酸和氮养分需求的贡献。当DIAAS>100,该食物即为优质蛋白,当DIAAS<75,则为非优质蛋白质。如:鸡蛋的DIAAS为113,牛肉111,鸡蛋108,黄豆99.6,鹰嘴豆83,杏仁50。
③蛋白质类食物的选择
除动物蛋白外,植物蛋白也是我国传统饮食中蛋白质的主要来源,尤其是豆类及制品。豆类分为大豆类(包括黄豆、黑豆、青豆)和杂豆类(包括豌豆、蚕豆、绿豆、芸豆、红豆等),其蛋白质含量分别为35~40%和20%,等同甚至高于动物性食物,大豆及其制品更是优质蛋白的良好食物来源,且脂肪为不饱和脂肪酸,不含胆固醇,富含豆胶、瓜胶等可溶性膳食纤维,对糖尿病患者血糖、血脂及体重控制优于动物性食物。杂豆类因其赖氨酸含量丰富,而蛋氨酸缺乏,与富含蛋氨酸的谷类食物混合食用,可发挥蛋白质的互补作用,增加其蛋白质的利用率。《中国糖尿病膳食指南2017》[22]中建议:主食定量,粗细搭配,全谷物、杂豆类占1/3,因此建议糖尿病患者将绿豆、赤豆等杂豆与谷类食物混合加工后食用为最佳。
参考文献
[1] ERROL B. Diabetes Mellitus, Lipidus Et. . .Proteinus![J]. Diabetes Care,2002,8(25):1474-1476.
[2]Pereira S, Marliss EB, Morais JA, et al: Insulin resistance of protein metabolism in type 2 diabetes. Diabetes,2008,57:56–63.
[3]陈蕾,贾伟平,项坤三.葡萄糖钳夹技术在糖尿病研究中的应用.中华内分泌代谢杂志,2003,19:74-76.
[4] Ahmed, N., Choe, Y., Mustad, V. A., Chakraborty, S., Goates, S., Luo, M., & Mechanick, J. I. (2018). Impact of malnutrition on survival and healthcare utilization in Medicare beneficiaries with diabetes: a retrospective cohort analysis. BMJ Open Diabetes Research and Care, 6(1), e000471.
[5]Kim TN, Park MS, Yang SJ. Prevalence and determinant factors of sarcopenia in patients with type 2 diabetes: the Korean sarcopenic obesity study(KSOS)[J]. Diabetes Care, 2010, 33(7):1497-1499
[6]Kalyani RR,Saudek CD,Brancati FL,etal. Associationofdiabetes, comorbidities, and A1c with functional disability in older adults: Results from the national Health and Nutrition Examination Survey(NHANES) ,1999-2006. Diabetes Care,2010,33:1055-1060
[7]Wang X,Hu Z,Hu J,et al. Mitch WE. Insulin resistance accelerates muscle protein degradation: activation of the ubiquitinproteasome pathway by defects in muscle cell signaling [ J]. Endocrinology, 2006;147(9):4160-4168
[8]Calvani R, Joseph AM, Adhihetty PJ, et al. Mitochondrial pathways in sarcopenia of aging and disuse muscle atrophy [J]. Biol Chem, 2013, 394(3): 393-414
[9]中华医学会老年医学分会老年康复学组. 肌肉衰减综合征中国专家共识(草案)[J].中华老年医学杂志,2017,36(7):711-718
[10] Khan M A , Gannon M C , Nuttall F Q . Glucose appearance rate following protein ingestion in normal subjects.[J]. Journal of the American College of Nutrition, 1992, 11(6):701-706.
[11] Winiger G , Keller U , Laager R , et al. Protein Content of the Evening Meal and Nocturnal Plasma Glucose Regulation in Type-I Diabetic Subjects[J]. Hormone Research, 1995, 44(3):101-104
[12]Wen-Ting, Zhao, Yu, et al. High protein diet is of benefit for patients with type 2 diabetes: An updated meta-analysis.[J]. Medicine (2018) 97:46(e13149)
[13]Samar M , Caitlin B , Chow L S , et al. High-Protein Diets for Treatment of Type 2 Diabetes Mellitus: A Systematic Review[J]. Adv Nutr 2019;10:621–633
[14]National Kidney Foundation. K/DOQI clinical practice guidelines and clinical practice recommendations for diabetes and chronic kidney disease [J]. Am J Kidney Dis, 2007, 49 (S2): S1-S179
[15]American Diabetes Association. Standards of Medical Care in Diabetes-2020[J]. Diabetes Care. 2020 Jan;43(Suppl 1):S193-S212
[16]Klahr S, Levey AS, Beck GJ, et al.; Modification of Diet in Renal Disease Study Group. The effects of dietary protein restriction and blood pressure control on the progression of chronic renal disease. N Engl J Med 1994;330:877–884.
[17]Azadbakht L, Shakerhosseini R, Atabak S, Jamshidian M, Mehrabi Y, Esmaill-Zadeh A: Beneficiary effect of dietary soy protein on lowering plasma levels of lipid and improving kidney function in type II diabetes with nephropathy. Eur J Clin Nutr 57:1292-1294, 2003
[18]Pecis M, de Azevedo MJ, Gross JL: Chicken and fish diet reduces glomerular hyper filtration in IDDM patients. Diabetes Care 17:665-672, 1994
[19]Knight EL, Stampfer MJ, Hankinson SE, Spiegelman D, Curhan GC: The impact of protein intake on renal function decline in women with normal renal function or mild renal insufficiency. Ann Intern Med 138:460-467, 2003
[20]Jibani MM, Bloodworth LL, Foden E, Griffiths KD, Galpin OP: Predominantly vegetarian diet in patients with incipient and early clinical diabetic nephropathy: Effects on albumin excretion rate and nutritional status. Diabet Med 8:949-953, 1991
[21]Gross JL, Zelmanovitz T, Moulin CC, et al: Effect of a chicken-based diet on renal function and lipid profile in patients with type 2 diabetes: A randomized crossover trial. Diabetes Care 25:645-651, 2002
[22]中国营养学会糖尿病营养工作组.《中国2型糖尿病膳食指南》及解读[J]. 营养学报, 039(006):521-529.
本站内容仅供医学知识科普使用,任何关于疾病、用药建议都不能替代执业医师当面诊断,请谨慎参阅
-
通过以下的介绍,关于什么病因造成1型糖尿病相信大家已经有所了解了吧,除了以上的介绍以外,还与我们自身有着极大的关系,现在年轻人的生活没有规律,饮食方面也不注意,这些也是导致1型糖尿病形成的原因之一,所以想要有个好身体,养成良好的生活习惯是很重要的。
一型糖尿病最主要的病因就是遗传,其实一型糖尿病是具有一定的家族聚集性的,这种遗传的特性的发病率一直都是非常高的,可以是隔代遗传或者是交叉性的隔代遗传,与遗传基因有一定的关系。
能够引起1型糖尿病出现的因素有很多,比如说遗传因素、病毒感染或者是患者本身免疫系统有缺陷等都会导致1型糖尿病的出现,所以在预防1型糖尿病的时候,不单单要注意控制糖分的摄取,还有很多其他的事项需要注意,那么怎样知道1型糖尿病的病因与发病机制呢?

自身免疫系统缺陷:造成1型糖尿病这个疾病的患病原因和自身免疫系统缺陷有关系,1型糖尿病患者血液中可以检查出多种自身免疫抗体,这些抗体包括谷氨酸脱羧酶抗体、胰岛细胞抗体(1ca抗体)等,就是因为这些异常的自身抗体存在,导致人体胰岛分泌胰岛素的b细胞损伤,受损之后不能正常分泌胰岛素,从而会导致患者患上1型糖尿病的。
遗传因素:遗传缺陷也是造成1型糖尿病的发病的原因,遗传缺陷集中表现于人体第六对染色体的hla抗原异常上,因此1型糖尿病这个疾病发病时具有一定家族性发病特点,如你父母患有糖尿病的话,和没有家族史的人相比,你更易患上1型糖尿病这个疾病的。

病毒感染:病毒感染也是会造成1型糖尿病这个疾病发病的,患者在患病之前都有过病毒感染,而且1型糖尿病的流行往往出现在病毒流行之后,常见病毒包括流行性腮腺炎、风疹病毒、柯萨奇病毒等家,这些均是可以引起患病的原因。
其他因素:如牛奶、氧自由基、灭鼠药物等也是发病原因,但是具体怎么引起患者发病,都在科学家研究之中。
以上内容就是什么原因造成1型糖尿病的具体介绍,希望1型糖尿病患者发现病情时能及时接受治疗,做到不要延误病情,并且在治疗期间应该养成和保持好的生活习惯和规律,从而尽早远离1型糖尿病对于身体的危害。 -
糖尿病是由于胰岛功能减退导致的一系列代谢紊乱综合症。出现的症状有视力下降,四肢麻木疼痛,餐后低血糖,白内障等。在接受治疗的同时,日常生活中也可以注意调养,预防并发症。首先,控制饮食。其次,戒烟戒酒。锻炼运动,严格控制血糖,最后,做好筛查。
糖尿病是由于胰岛功能减退,胰岛素抵抗的原因引发的糖,蛋白质,脂肪,水和电解一系列代谢紊乱综合症。一般是由于自身免疫系统缺陷,病毒感染,遗传因素等导致的。常见的症状有视力下降,白内障,四肢麻木疼痛,餐后低血糖等等。在接受治疗的同时,在生活中也需要多加注意,仔细调养,预防并发症,接下来就为朋友们简单介绍一下预防并发症的几个方法吧。
1、饮食控制
饮食疗法是预防糖尿病并发症的常用方法。应遵循饮食原则,低糖,低脂肪,低盐,中等蛋白质,高纤维,少量的膳食。平衡指的是热量的摄入和消耗的平衡,病人需要根据体力活动,在医生的指导下制定每天摄入的总热量。
2、戒烟喝酒
戒烟应该是糖尿病并发症的预防和治疗的一个组成部分。吸烟可显著增加胰岛素抵抗,增加血糖,导致内皮功能障碍,促进冠心病和糖尿病肾病的发展。因此,糖尿病患者应该戒烟。此外,酒精的控制可以增加高密度脂蛋白,清除自由基,促进血液循环。
3、锻炼运动
日常运动不是辅助疗法,它是治疗肥胖症的主要方法。运动后必须在饭后半小时内进行,锻炼效果在24小时后消失,所以每天必须锻炼半小时。锻炼达到中等强度,运动可以选择走,上下楼梯,游泳,乒乓球等,可以因人而异。
4、严格控制血糖
严格控制血糖是防治糖尿病眼病的根本措施。因此,患者应及时监测血糖、饮食、运动或用药,最终控制血糖。如果觉得眼睛不舒服必须定期做眼部检查。
5、做好筛查工作
对于糖尿病患者,重要的是要了解糖尿病的具体并发症,如视网膜病变,周围神经病变和糖尿病肾病。一般来说,这些并发症会发生在1型糖尿病确诊5年后,因此,1型糖尿病患者应在5年后及时筛查。糖尿病会加重冠心病、高血压等疾病的发展,因此2型糖尿病患者在确诊后应立即筛查心血管疾病。图片来源于网络,如有侵权请联系删除。
-
糖尿病已经成为了影响人类健康的最常见的慢性疾病,据BMJ发表的2018年中国大陆的糖尿病患病率数据,我国成人糖尿病患病人数为1.298亿[1],并且患病率还在不断提升,糖尿病相关的并发症也在困扰着很多患者,影响患者的生活质量。糖尿病已经成为影响人类健康的重大慢性病之一。尽管糖尿病是基因与环境有着共同影响的疾病,国际糖尿病联盟(IDF)仍强调健康的饮食可能是预防糖尿病发生的主要策略。
作为三大能量来源之一的碳水化合物是糖尿病患者最常需要控制的饮食,但碳水化合物摄入与糖尿病患病风险的关系在不同地区的结果是矛盾的。为探明我国人群碳水化合物摄入量与糖尿病发病率之间的关系,Chun Zhou等人将目光聚焦在中国健康和营养调查(CHNS)[2],对1997年到2015年有至少2次跟踪数据的患者进行分析,排除一些极端情况的患者(如孕妇、年龄<18岁、初始调研时即患有糖尿病、没有碳水化合物摄入数据等情况),旨在研究用碳水化合物代替蛋白质和脂肪的饮食方式是否会影响糖尿病的发病风险。作者参考美国分类[3]将食物分为高质量的碳水化合物(全谷物、水果、豆类)、低质量的碳水化合物(精加工谷物、土豆等淀粉类蔬菜、糖类、果汁)、植物蛋白(谷物、坚果、豆类)和动物蛋白(海鲜、肉类、鸡蛋、奶制品)、植物脂肪和动物脂肪,采用低碳水化合物饮食分数(LCD)对患者的饮食结构进行评估,分数越高代表患者饮食中碳水化合物占比越多,脂肪和蛋白质占比越少。同时文中对新发糖尿病的定义是:患者自己报告的观测期间医院新诊断的糖尿病,或随机血糖超过7mmol/L或糖化血红蛋白(HbA1c≥6.5%)。
在长达9年的随访中,这项研究最终纳入16260个人,其中有1100个人出现新发糖尿病。将新发糖尿病患者的饮食结构进行分层分析后发现:新发糖尿病发病率与总碳水化合物摄入量呈现“u型”分布,碳水化合物摄入占比在49-56%时新发糖尿病发病率最低。
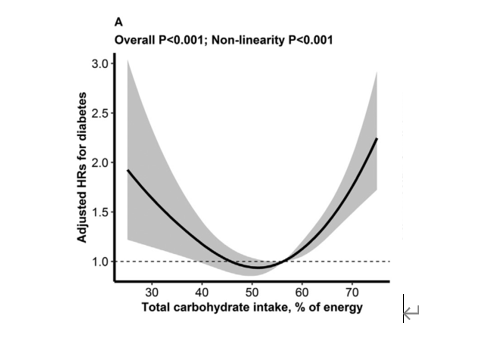
图1 碳水化合物摄入占比与新发糖尿病之间的关系
同时作者还发现高质量的碳水化合物摄入与糖尿病新发病率呈现“L型”关系,即摄入过少高质量的碳水化合物如未精加工的谷类食物、豆类可能导致糖尿病新发病率的升高,低质量的碳水化合物摄入与糖尿病新发病率呈现“J型”关系,即摄入越多低质量的碳水化合物如土豆、精加工的谷物等可能导致糖尿病新发病率越高。
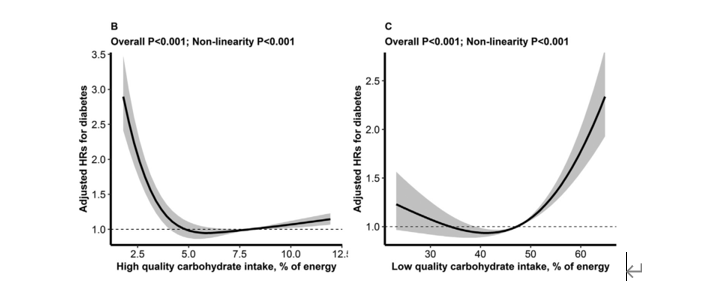
图2 高质量碳水化合物摄入(B图)和低质量碳水化合物摄入(C图)与糖尿病新发病率的关系
原来越多的证据证明糖尿病的发生与饮食结构相关,与其在患上糖尿病之后控制饮食,对可能的并发症忧心忡忡,不如从日常生活做起,改变饮食结构,降低糖尿病的患病率。除此之外,根据《中国2型糖尿病防治指南》[4],控制体重,适量运动,限盐,控烟,限酒,也是降低糖尿病患病风险的有益方式。防治慢性病,改善生活质量,不是一定要依靠药物,从生活方式开始,迈出走向健康的第一步。
参考文献:
[1] Li Y, Teng D, Shi X, et al. Prevalence of diabetes recorded in mainland China using 2018 diagnostic criteria from the American Diabetes Association: national cross sectional study[J].BMJ,2020,369:m997.
[2] Zhou C, Zhang Z, Liu M, et al. Dietary carbohydrate intake and new-onset diabetes: A nationwide cohort study in China[J]. Metabolism,2021,123:154865.
[3] Shan Z, Rehm CD, Rogers G, et al. Trends in Dietary Carbohydrate, Protein, and Fat Intake and Diet Quality Among US Adults, 1999-2016[J].JAMA,2019;322(12):1178–1187.
[4] 中华医学会糖尿病学分会.中国2型糖尿病防治指南(2020年版)[J].中华糖尿病杂志,2021,13(4):315-409.
京东健康互联网医院医学中心
内容不得侵犯第三方的合法知识产权,若产生相关纠纷,作者需自行承担。
作者介绍:王伟 内蒙古兴安盟乌兰浩特市人民医院硕士,为患者提供专业的用药指导,同时为临床医护人员提供最佳用药参考。
-
只要说起糖尿病,我相信生活中的很多人应该对这个疾病都不会感到陌生,而且因为糖尿病的不可治愈性,曾经引起了很大一部分人的恐慌,很多人就在找寻糖尿病的诱发因素,因此下面我就给大家介绍一下生活中诱发糖尿病的几个因素:
一、饮食因素
在生活中,很多人都有不良的饮食习惯,如进食过多,高糖高脂肪饮食可诱发糖尿病。尤其是长期以精米精粉为主食,造成微量元素及维生素的大量丢失也可能诱发糖尿病,因为某些微量无素如锌、镁、铬等对胰岛素的合成及能量代谢都起着十分重要的作用。
二、肥胖因素
肥胖是诱发II型糖尿病的最重要的因素之一,中度肥胖者糖尿病发病率比正常体重者高4倍,而极度肥胖者则要高30倍,且腹部肥胖较臀部肥胖者发生糖尿病的危险性更大。肥胖者的胰岛素受体减少、对胰岛素的敏感性减弱。
三、妊娠因素
有人认为多次妊娠可能是糖尿病的诱发因素之一。
四、体力活动因素
体力活动的减少亦是目前糖尿病患病率增高的一个重要因素。体力活动减少一方面可引起肥胖,另一方面也可以影响细胞表面的胰岛素受体的数目并使其敏感性减弱。
五、年龄因素
糖尿病的发病率随年龄的增长而增高。40岁后患病率开始明显升高。50岁以后急剧上升,高峰约在60-65岁。
六、应激因素
应激是当人体受到外界致病因素影响时机体的保护性生理反应。当处于急性心肌梗死、脑血管意外、严重外伤、大手术等应激情况时,胰高血糖素、糖皮质激素等对抗胰岛素的激素增加,会使部分患者发生高血糖。这些人中部分患者随疾病的好转可恢复正常,而另一部分则成为糖尿病。
经过我对糖尿病诱发因素的详细讲解,您此刻应该明白了糖尿病的病因有哪些了吧?那么,在平时的生活当中,就请广大朋友们积极的做好糖尿病的预防工作,多注意自己平时的生活习惯,用这些办法来降低自己患上糖尿病的几率。图片来源于网络,如有侵权请联系删除。
-
2020年4月28日,《英国医学杂志(BMJ)》上发布了一篇引人注目的文章。根据最新流行病学调查显示,中国成人糖尿病已达1.56亿!其中,50岁以上的成年人和男性中糖尿病患病率最高。在参与调查的31个省中,内蒙古患病率高达19.9%!
其实,这篇文章里真正让人揪心的,是糖尿病前期人群的急剧增加。糖尿病前期包括空腹血糖受损和糖耐量异常。空腹血糖受损,即空腹血糖≥6.1mmol/L,<7.0mmol/L;糖耐量异常即餐后两小时血糖≥7.8mmol/L,<11.1mmol/L。中国成人糖尿病前期患病比率为35.2%。
糖尿病和糖尿病前期人群加起来,已高达6.46亿。

在过去的三十多年中,经济的飞速发展,导致中国人生活方式发生巨大改变,久坐和高能量/高脂肪的饮食习惯,导致肥胖人群激增。随着而来的是糖尿病等代谢性疾病的大流行。
糖尿病最重要的生活方式干预措施,就是控制饮食和增加运动,“管住嘴,迈开腿”。
都知道高热量食物对人不好,但为啥老是戒不掉?
让我们回到3万年前的石器时代看一看。就能解释为什么我们一碰到最甜、最油的食物就难以抵抗了。
3万年前,我们的祖先住在草原上或森林里,靠采集为生。高热量的甜食非常罕见,永远供不应求。他们想吃甜食只有一种可能来源:熟透的水果。所以,如果石器时代的女性碰到一棵长满甜美无花果的树,最明智的做法就是立刻吃到吃不下为止,否则附近的狒狒也发现这棵树,可就一颗也吃不到了。
于是,这种想大口吃下高热量食物的直觉本能就这样深植在我们的基因里。就算我们今天可能住在高楼大厦,家家户户的冰箱早就塞满食物,我们的DNA还记得那些在草原上的日子。正因为如此,我们才会不知不觉就吃完一整桶哈根达斯,可能还配了一大杯可口可乐。

在食物匮乏的远古时代,自然选择之下,有“贪吃基因”的人更好的生存下来了。并在自然选择之下使这种“贪吃”不断强化。而在食物丰富的现代社会,这种贪吃基因却导致了肥胖、糖尿病的大流行。
因此,与美食作斗争、与肥胖作斗争,从来都不是一件容易的事情。一定要真正认识到超重/肥胖和代谢性疾病对于健康的巨大危害,才能凭着强大的意志力做到这种“逆天性”的克制。
图片来源于网络,如有侵权请联系删除。
-
近年来,很多人都会吃蛋白粉来补充蛋白质,作为一种保健的方法。虽然蛋白粉比较常见,大多数人都是能够吃的,但并不是所有的人都适合吃蛋白粉,糖尿病人过多的摄入蛋白质会导致血糖的升高,给肾脏增加了一定的负担。那么糖尿病人能吃蛋白粉吗?下面我们来详细的为大家介绍一下蛋白粉对糖尿病人的影响。
1、对于患有糖尿病的患者来说,蛋白质的总量应该控制在每天每公斤0.8到1.2克,如果体重是50公斤,蛋白质的摄入总量就是50克左右,服用蛋白粉后蛋白质的总量就会明显增加,导致血糖的升高,一型糖尿病患者服用过多的蛋白质,可能会导致肾脏代谢的紊乱,加重了肾脏的负担。
2、在正常饮食的糖尿病患者当中,如果自身没有营养不良或合并的慢性疾病,包括肿瘤或肺病等消耗性的疾病,不需要另外的去补充蛋白粉,平时饮食当中可多吃一些鱼、虾、肉、禽类等食物都会含有蛋白质,是补充蛋白最安全、对身体健康有利的方法。
3、每个糖尿病患者的患病情况不同,超量的补充蛋白质是没有好处的,糖尿病人的蛋白质应该完全的通过日常饮食合理搭配,日常饮食合理搭配的基础之上就不需要再去补充蛋白粉。如果不能正常进食或蛋白质需求量比较大的情况,可以在营养师的指导之下,适当的去补充蛋白粉。
综上所述,关于糖尿病人能不能吃蛋白粉的问题,我们今天就介绍到这里,糖尿病人不需要去额外的补充蛋白粉,在日常的饮食当中能够获取更多的蛋白质,糖尿病人的日常饮食应以清淡为主,而且要保证食物的多样化,尽量不吃含糖类比较高的食物,保证身体的健康,根据自身的情况来选择饮食的搭配。
-
鸡蛋是日常生活中最为常见的一种食材,那么,糖尿病人如何吃鸡蛋更健康,同时还能兼顾血糖呢?下面分享几个老糖人的经验,让您健康吃鸡蛋,不怕血糖高!

1、糖尿病友徐老
鸡蛋现在在我们的餐桌上是最普通的蛋白质了,它对我们的身体起到了至关重要的作用……
我家每天早晨的早餐是每人一个煮鸡蛋,这是必须要吃的!
它的营养价值很高,富含卵磷脂和优质蛋白质,是我们日常最常见,最普通的食物了,而且价格也还是百姓人家都能接受的。
鸡蛋能和蔬菜做出很多的菜品来,它自己就能做出煮鸡蛋,炒鸡蛋,蒸鸡蛋羹,和西红柿一起炒,吃起来美味可口,酸酸的和米饭一同吃非常好吃下饭!它和黄瓜一起炒,和青柿子椒!脆绿色的黄瓜蛋黄色的蛋,再和青柿子椒一同炒也是让人垂涎三尺,用鸡蛋蒸成蛋羹,给人一种滑爽嫩吃在嘴里,暖在心中。
蛋炒饭也是我的最爱,配上蔬菜,但是我不敢多放油,吃上用鸡蛋炒的米饭,再有蔬菜的搭配,吃在心里没滋滋的……
其实鸡蛋;和土鸡蛋它们之间的营养价值是一样的,不必担心它们对人类的营养价值所作出的贡献产生错觉和疑问题……
蛋清蛋白我们都要吃,它对我们的身体健康有益!
2、糖尿病人老吴
鸡蛋中富含丰富的蛋白质、脂肪以及维生素。鸡蛋中富含磷脂以及卵黄素,可以促进神经系统的发育,增强记忆力的功效。鸡蛋清中含有一定量的胶原蛋白,适当食用。
鸡蛋是家庭日常生活常用食材,烹调方式很多,我比较喜欢做:
1)蒸鸡蛋羹,鸡蛋羹也是比较受欢迎的家常菜,尤其是孩子和老人特别爱吃。其做法是:鸡蛋2个,先将鸡蛋打在一深盘中,然后加水(1.5/2:1,水:蛋),用筷子搅拌的越细腻越好,然后放在蒸笼上蒸10分钟(锅烧开后10分钟)即可。
2)鸡蛋炒韭菜也是常见的家常菜,选鸡蛋2~3个,韭菜2两,然后先将韭菜摘干净,然后在水中泡一泡冲洗干净,再切成小段。将鸡蛋打碎用微热油炒成鸡蛋块盛出,然后将切好的韭菜倒入锅中稍炒一下,再放鸡蛋块,加盐翻炒均匀即可。
3)鸡蛋炒西红柿是非常受欢迎的家常菜,可以选择鸡蛋3个,西红柿1个或2个,然后先将鸡蛋炒成块状盛出后,再用少量的油炒西红柿,加点盐、糖、水,将西红柿炒成糊状,再将鸡蛋倒入锅中,翻炒均匀,炖半分钟即可。
4)煎瘦肉末荷包蛋,将瘦肉剁成肉馅,香菜切成一小段,把香菜,盐,胡椒粉,放入肉馅中继续剁。鸡蛋打散,搅拌。倒油 热锅(小火),捞一小勺鸡蛋放入锅煎,差成型成形时用筷子夹取一点肉馅放在正在煎的鸡蛋上, 用铲子铲起蛋皮的一边 与另一边放在一起,组装成荷包蛋状,小火煎熟或做成的荷包蛋半成品,加上别的材料一起去煮汤。
比较简单快速的有早餐的水煮鸡蛋,煎荷包。
3、糖尿病有开心果
鸡蛋,是便宜的营养品。这是我后来才知道的事情。过去我不认真吃鸡蛋。十天半个月都懒得吃一次。后来,知道鸡蛋有很多营养,价钱还便宜。我就规定自己,每天吃一个鸡蛋。
一般早餐吃,因为早餐多一点营养,人一天就可以精神抖擞。如果早餐来不及很早忘记了,我中午或者晚上也争取吃一个鸡蛋。我对鸡蛋的要求不高,吃什么鸡蛋都觉得差别不是很大,所以,我一般买洋鸡蛋。因为洋鸡蛋便宜一点。
后来学习,了解到,土鸡蛋和柴鸡蛋营养相差无几。我吃鸡蛋是连蛋黄一起吃的。我有亲戚怕吃蛋黄。实际上,没有必要怕。胆固醇高的,不妨选小鸡蛋吃就好了。因为鸡蛋黄的营养是人体需要的,而蛋黄里面的胆固醇很少,小鸡蛋胆固醇就少之又少了。一点点的胆固醇不会对影响影响太大的。而不吃蛋黄,人营养少,身体才弱呢。
权衡利弊,只要不是超级-超级的胆固醇人群,都可以吃蛋黄。为了容易吸收鸡蛋营养,为了少吃一些油脂,鸡蛋我常常是煮水煮蛋。就是一个鸡蛋放到水里面煮熟。这样鸡蛋的利用率比较高。
我还喜欢蒸鸡蛋羹吃通过学习知道,鸡蛋羹的营养最容易吸收。而水煮蛋可以很好地保护鸡蛋的营养。我就是这样煮鸡蛋,这样吃鸡蛋的。我食欲好,有糖了,我就不讲究擅长的烹饪方法了,怎样有营养就怎样煮就怎样吃。水煮和蒸鸡蛋就是糖尿病人适合吃的鸡蛋的烹饪方法。
4、糖尿病有静心
煮鸡蛋和现在每天的早餐,用鸡蛋和各种食材蒸成的蔬菜牛奶蛋羹,早餐对我来说很重要,我用鸡蛋等不下15~16种食材蒸成的蔬菜牛奶蛋羹,蒸熟后它滑爽嫩,不添加任何添加剂,我非常喜欢这种吃法,而且对我的血糖稳定起倒好的作用,这样吃我的空腹血糖和餐后血糖,它们之间仅差2~3单位,不至于餐后血糖升得过高,对血糖稳定起到积极作用!
我每天大的1个鸡蛋,小的就2个很好!保证营养全面平衡就行了,鸡蛋它富含卵磷脂对我们的大脑有帮助,蛋清蛋白我都吃……
5、糖尿病有蓝格
俺打小就喜欢吃鸡蛋,喜欢鸡蛋那独一无二特殊的味,喜欢蛋白那细腻的感觉,喜欢蛋黄往下咽时被噎住的感觉。经常兜里还揣着一个鸡蛋,小手伸兜里把玩着鸡蛋不亦乐乎!拿出来吃时鸡蛋被捂得热乎乎的,特别是冬天时往脸上滚巴滚巴再在小手里来回翻个个再吃,仿佛那味道更香更诱人。
鸡蛋里不仅有优质的蛋白质,还含有人体所需脂肪酸,而且饱和脂肪酸含量低相对于其它肉类是非常理想的选择。
俺家会经常变着法儿的做各种鸡蛋的吃法,蒸蛋出锅后在蛋表面上用多种食材和颜色勾勒出多种形状图案,大大增加人的食欲,水煮蛋,荷包蛋,煎鸡蛋,韭菜炒鸡蛋,洋葱炒鸡蛋,西红柿炒鸡蛋,丝瓜炒鸡蛋,鸡蛋圈啥的等等数不胜数,美味可口,流连忘返!
鸡蛋是人们最必不可少的营养选择之一,价廉物美,洋鸡蛋和土鸡蛋的营养成分不差上下,本一味追求啥土鸡蛋怎么好怎么营养高的。鸡蛋尤其适合糖友、老人和孩子营养的摄入来源。愿我们健康、科学地食用鸡蛋吧,让它给我们带来健康,带来快乐,带来幸福! -
糖尿病不可怕,可怕的是并发症,尤其是肾病变。患有糖尿病的患者就要预防肾病变,还要注意是否会出现蛋白尿,我们除了要控制好三高,还要在饮食上多注意,但是,到底该如何吃呢?

出现蛋白尿,多发生在几年之后
糖尿病的并发症之一蛋白尿,它可以分为蛋白尿及微蛋白尿。如果是患有微蛋白尿的患者只要血糖、血压、血脂控制好,是可以恢复正常的。若是微蛋白尿变成蛋白尿时,我们就会出现水肿、泡泡尿,这就代表着我们的肾功能在变差。也是不容易恢复的,进而肾丝球的过滤率也会降低,严重时会发展成尿毒症。
微蛋白尿可逆,肌酐酸上升是肾病的病变的讯号
如果出现微蛋白尿,就有可能出现了糖尿病肾病变,我们的肾脏受到了损伤。在微蛋白尿时我们要控制好三高,它就可以回到正常;若控制不好,就会形成蛋白尿,是不可逆的。如果肌酐酸出现上升,是糖尿病肾病变的讯号,代表肾脏功能出现了异常。
肌酐酸上升,肾功能变差
肌酐酸的正常值男性是1.5以下,女性是1.4以下,若超过1.5就代表肾功能变差。而且我们长期吃高蛋白食物也会增加肾脏负担,会导致胰岛素的敏感度下降,进而我们的血糖也不好控制;因此,为了避免肾脏的负担我们要注意蛋白质的摄入。
控制糖尿病,铬、锌、镁也应摄取足量
为了避免出现蛋白尿,除了控制血糖之外,合理的饮食也是关键。没有合理的饮食,肾功能恶化速度会上升,而除了控制蛋白质摄取之外,其他维生素与矿物质也很重要,微量元素的缺乏会增加糖尿病几率,所以在饮食中摄取足量的铬、锌、镁的,可使糖尿病控制更容易。

老人三餐都要摄取蛋白质
患有糖尿病的老年人在饮食上有很多禁忌,如果蛋白质太少就会出现肌肉减少,进而导致肌少症,在行走时会比较困难且容易跌倒,所以,建议老年人在三餐都要摄取蛋白质。也可以选择含有蛋白质的营养品。
肌酐酸正常、肾丝球过滤率降低
如果肌酐酸正常,肾丝球过滤率降低,那么我们在摄取蛋白质就要小心谨慎,蛋白质的含量太高,也会使肾脏出现恶化的机会增加。所以在选择含有蛋白质含量的食物我们一定要注意量的摄入。
-
1、一次空腹血糖正常就不是糖尿病
一次的空腹血糖正常并不意味着你是安全、没有糖尿病,首先如果空腹血糖正常,而餐后血糖升高,也属于糖尿病。其次这次血糖正常,可能就是你胰岛拼命努力分泌胰岛素的结果,而且很有可能,在努力出这么个健康结果之后,胰岛就进入虚弱甚至衰竭状态,从此开始血糖升高了,之前的一次血糖正常不能代表之后也正常,甚至可能是最后一次正常了,尤其是当你具备肥胖、三多一少症状时候。而且大部分中国人是以餐后血糖升高为主。看是否为糖尿病需要做糖耐量实验结合糖化血红蛋白。
2、早期阶段糖尿病不需药物治疗
糖尿病发病早期是介于正常血糖和糖尿病之间的状态,称为糖耐量低减或空腹血糖受损,也是糖尿病的预警信号。糖尿病早期患者一般没有明显症状,大多通过体检发现血糖升高。
早些年治疗指南中鼓励采用生活改变来治疗,通过调整饮食结构、达到标准体重来控制血糖。一般观察3-6个月,血糖不达标后才开始药物治疗。这种治疗有一定效果,但大部分人不能达标,而且可能延误胰岛细胞恢复时机。
新版糖尿病治疗指南提出一旦确诊糖尿病就需积极药物治疗,以防糖尿病病情快速发展,针对药物控制血糖无效的病例,推荐加用基础胰岛素,以减少并发症的发生。

3、听信广告宣传、他人经验
目前医药保健市场关于糖尿病的药品、保健品种类繁多,抓住患者怕得病、怕终生用药的心理,打着特效、根治幌子的各种虚假广告铺天盖地,抓住患者想试一试、大不了再到医院治疗心态,导致患者不仅会造成经济损失,还可能延误最佳治疗时间、血糖大幅波动,甚至病情加重。正规的药物、医院是不让做广告的。
还有部分人或是利益驱使、或是心态作祟,到处宣传自己或谁谁就是糖尿病,吃了某个药物病救治好了,也许他当时就不是糖尿病,只是一过性血糖异常;或者他根本就没有糖尿病,只是误导患者。糖尿病根据每个人分型不同、阶段不同,治疗不一样的。
4、血糖降得越快越好
糖尿病的治疗目标,是在不发生显性、隐性低血糖情况下,血糖控制越低越好,为防治远期并发症。但大部分糖尿病患者血糖的升高是渐进的过程。在发病早期没有明显症状,发现时,血糖持续在很高水平,有些人可能数年都没有正规治疗,对于现阶段高血糖水平有一定耐受性,部分患者会误认为自身的血糖的升高是短时间出现,急于在短时间内将至正常血糖水平,而应用过量降糖药,导致自身无法耐受正常人的血糖水平,出现严重低血糖症状,甚至带来生命威胁。
5、症状不明显就无需用药
针对糖尿病的诊断、病情判断和治疗主要依据静脉血糖水平,症状只是疾病一种表现,很多患者明确诊断糖尿病,在药物治疗过程中,认为只要自身无不适症状,就意味着血糖控制良好,全凭着感觉自行停药或加减剂量,不做血糖监测。
实际上症状和病情严重程度并不完全平行,部分患者即使血糖水平很高,也无明显症状。这种凭借症状、自我感觉、自我治疗所带来的风险、危害甚至大于持续性的高血糖,同事带来发生冠心病、蛋白尿、白内障等并发症的风险增加。
6、相同作用的降糖药合用
药物的联合应用是临床常用方法,目的是达到治疗目标,减少大剂量单一药物的不良反应,但相同作用的降糖药合用相当于单一品种药物超剂量应用,会造药物不良反应、毒性增强而带来严重不良后果。

7、胰岛素会“成瘾”
胰岛素是人体内存在的正常激素,缺乏胰岛素的糖尿病病人是需要外源性的补充,血糖控制稳定后据病情可以减量,甚至有的病人可改服口服药物。一旦确认为缺乏胰岛素或口服降糖药不能控制好血糖的糖尿病病人,都应在医生指导下应用外源性胰岛素来控制血糖,其目的是防止高血糖的毒性作用及并发症的发生、发展。那种认为一旦用上胰岛素就会“成瘾”的想法是没有根据的。
8、单纯依赖药物
糖尿病规范治疗,称之5驾马车:
- 糖尿病教育,教育的目的是增加关于糖尿病的知识,并掌握糖尿病的自我管理方法,需要患者和家属密切配合;
- 饮食治疗,饮食治疗是各型糖尿病治疗的基础,饮食的原则,要控制总热量,同时要营养均衡,合理分配主食和副食;
- 运动治疗,运动可以增加胰岛素敏感性,有助于控制血糖,减少心血管危险因素,减轻体重;
- 血糖监测,通过血糖监测有助于了解糖尿病患者动态血糖变化,有利于患者的治疗和管理;
- 药物治疗。不难看出,药物治疗只占到一小部分。囯际糖尿病联盟提岀单纯应用药物并不能很好地控制患者血糖,有效健康教育、饮食调节、适度运动、自我监测对糖尿病患者更为重要。
图片来源于网络,如有侵权请联系删除。
-
肾性糖尿病需要注意控制血糖、控制血压、注意尿液变化、饮食调整、定期检查等。
1.控制血糖:严格控制血糖对于肾性糖尿病患者至关重要,因为高血糖会加重肾脏损害。应通过饮食、运动和药物等综合手段来控制血糖水平。
2.控制血压:严格控制血压可以降低肾脏损伤的风险。患者应在医生的指导下采取合理的降压措施,如饮食控制、适量运动、药物等。
3.注意尿液变化:肾性糖尿病患者需要注意尿液的变化,如出现尿频、尿急、尿痛等症状,可能是尿路感染等肾脏疾病的表现,应及时就医检查。
4.饮食调整:饮食中应注意控制蛋白质的摄入量,以减轻肾脏负担。同时,应适量摄入优质蛋白质,如鱼、肉等。此外,严格控制饮食中盐的摄入也是必要的。
5.定期检查:肾性糖尿病患者需要定期进行肾功能检查,以便及时发现并处理肾脏问题。同时,也需要根据医生建议进行其他相关检查,如尿常规、血糖、血压等。
日常生活中,还应适量运动,提高身体免疫力,有助于延缓肾损害的进展。适量饮水,以利于代谢废物的排出。建议肾性糖尿病患者,严格遵医进行治疗,以免病情加重。
-
妊娠糖尿病是一种特殊的糖尿病类型,主要发生在妊娠期间。对于妊娠糖尿病患者而言,控制血糖水平至关重要。其中,餐前血糖的监测尤为重要,因为它直接关系到母婴的健康。那么,妊娠糖尿病患者该如何通过饮食控制血糖呢?以下是一些有效的建议。
首先,选择富含纤维的食物是控制血糖的关键。纤维质能够减缓食物在肠道中的消化速度,从而降低餐后血糖水平。全谷类的主食、未加工的豆类、绿色蔬菜和水果都是很好的选择。这些食物不仅富含纤维,还含有多种维生素和矿物质,有助于改善血糖的升高。
其次,炒菜时宜使用植物油,如红花子油、玉米油、大豆油、葵花油等。这些植物油含有不饱和脂肪酸,有助于降低血糖。同时,1型糖尿病患者每日摄入的脂肪量可占总量的30%至35%,以确保获得足够的能量。
此外,平衡膳食也是控制血糖的重要措施。单一食品无法满足人体对多种营养素的需求,因此必须通过多样化的饮食来达到平衡。平衡膳食的原则包括:粗粮细粮搭配、荤素搭配、不挑食、不偏食。此外,好的食物不要多吃,差的食物也不要少吃,以保持营养均衡。
值得注意的是,糖尿病肾病患者在控制血糖的同时,还需要注意控制蛋白质的摄入。长期高蛋白摄入可能加重肾脏负担,导致疾病进一步发展。因此,糖尿病肾病患者在低蛋白饮食的同时,还需保证膳食热量充足,以维持正常的生理功能。此外,还需控制钠离子的摄入,以减轻浮肿和尿量减少的症状。
-
头晕脑胀、精神恍惚是生活中常见的症状,这可能是身体发出的警告信号。那么,究竟是什么原因导致了这些症状呢?下面我们将从多个方面进行分析。
首先,血压异常是导致头晕脑胀、精神恍惚的常见原因之一。高血压患者由于血管长期处于高压状态,容易导致脑部供血不足,从而出现头晕、头痛、精神不振等症状。
其次,脑血管疾病也是导致头晕脑胀、精神恍惚的重要原因。如脑血栓、脑出血等疾病,都会影响脑部血液循环,导致脑细胞缺氧,进而出现头晕、头痛、精神恍惚等症状。
此外,脑部供血不足也是导致头晕脑胀、精神恍惚的常见原因。当脑部供血不足时,脑细胞缺氧,容易出现精神不振、注意力不集中、记忆力下降等症状。
不良的生活习惯也是导致头晕脑胀、精神恍惚的常见原因。如过度劳累、熬夜、饮食不规律、情绪波动等,都可能导致身体机能下降,出现头晕脑胀、精神恍惚等症状。
针对头晕脑胀、精神恍惚的治疗,首先应明确病因,进行针对性的治疗。对于高血压患者,应坚持长期用药,定期监测血压变化,及时调整治疗方案。对于脑血管疾病患者,应及时进行手术治疗或药物治疗,以改善脑部血液循环。
在日常生活中,应注意调整饮食结构,保持低盐、低脂、低糖的饮食习惯,多吃富含维生素C的食物,如红枣、猕猴桃等。同时,保持适度的体力活动和锻炼,有助于改善血液循环,缓解头晕脑胀、精神恍惚等症状。
总之,头晕脑胀、精神恍惚是生活中常见的症状,可能是身体发出的警告信号。若出现这些症状,应及时就医,明确病因,进行针对性的治疗。
-
自1981年干细胞技术问世以来,经过40多年的发展,干细胞治疗已经取得了显著的进展。然而,近年来,我国在干细胞治疗领域的研究逐渐落后于美国等国家。据谭建明副院长在第八届中国医院院长年会上的发言,我国干细胞临床试验数量仅占全球的1/3左右,而美国在近5年共有4000项干细胞临床试验。
干细胞治疗具有巨大的潜力,可以解决许多疑难杂症。目前,干细胞治疗主要关注两大领域:干细胞疗法与基质血管组份(SVF)。SVF富含干细胞、内皮足细胞、调节性T细胞等多种组份,具有安全性好、个体化治疗的优点。
谭建明副院长所在的项目组研发了SVF疗法,发现SVF具有以下优势:数量优势明显,能促进新生血管生成,防止细胞凋亡,提高细胞长期存活;富含有支持细胞和营养细胞,有利于细胞长期存活;富含有分泌抗炎因子的功能细胞,具有天然的抗感染作用。
目前,全球干细胞临床试验总数已超过4037项。美国FDA已批准干细胞药品作为药物用于临床。我国也应抓住机遇,抢占干细胞技术高科技阵地,让研究技术“落地”真正用之于民。干细胞治疗在器官再造、代谢疾病治疗、移植免疫等方面具有广阔的应用前景。
例如,干细胞治疗可用于心脏、肝脏、肺脏、肾脏、胰腺、膀胱等器官再造。在代谢疾病治疗方面,干细胞疗法可用于治疗糖尿病、狼疮性肾炎、肾病综合征、系统性红斑狼疮、自身免疫性肝硬化、肝腹水、酒精性肝硬化、重度黄疸、重症肌无力、帕金森氏综合症等疾病。
-
2015年11月13日,一场以“享受健康、乐享生活、共创未来”为主题的联合国糖尿病日主题活动在北京国家会议中心隆重开幕。此次活动由北京糖尿病防治协会主办,旨在提高公众对糖尿病的认知,推动糖尿病的防治工作。
活动现场,来自北京市多家三甲医院的28名专家教授、32家媒体单位以及数十家涉及医疗、养老、大健康、科技、互联网等领域的企业代表齐聚一堂。此外,来自北京、天津、河北、黑龙江、内蒙古等地的近万名糖尿病患者及市民也积极参与了本次活动。
北京糖尿病防治协会理事陈伟教授表示,本次活动的“享受健康”板块提供了针对糖尿病的十余项免费检测、专家义诊咨询以及健康课堂;“乐享生活”板块则展示了针对糖尿病患者的新技术食品和生活用品;“共创未来”板块则利用现代科技,为患者提供了日常管理和远程诊疗的新方法。
本次活动的主题创新、内容丰富、形式多样,得到了与会者的一致好评。活动不仅将传统项目做精做细,更突出了新产品、新技术、新服务,充分体现了北京糖协“一切为了糖尿病病人”的服务宗旨。
在活动现场,专家们针对糖尿病的病因、症状、诊断、治疗以及日常保养等方面进行了详细的讲解,为糖尿病患者提供了专业的指导和建议。此外,活动还设置了互动环节,让患者与专家们进行了面对面的交流,增强了患者的信心和决心。
此次联合国糖尿病日主题活动的成功举办,对于提高公众对糖尿病的认知、推动糖尿病的防治工作具有重要意义。相信在全社会共同努力下,糖尿病的防治工作将会取得更加显著的成效。
-
脂肪肝症,一种日益普遍的肝脏疾病,正悄悄地侵蚀着人们的健康。据统计,我国脂肪肝患者数量逐年攀升,甚至青少年和白领群体也成为了脂肪肝的高发人群。由于早期脂肪肝症状不明显,许多患者往往忽视了疾病的严重性,导致病情恶化。
那么,脂肪肝症究竟有哪些危害呢?以下将从心脏、糖尿病、肝脏功能等多个方面为您解析。
心脏危害
脂肪肝会诱发或加重高血压、动脉粥样硬化、冠心病等心脏疾病。临床研究表明,酒精性脂肪肝患者合并高血压和冠心病时,更容易发生心肌梗死。因此,脂肪肝患者应及时治疗,避免心脏疾病的发生。
诱发糖尿病
脂肪肝与糖尿病之间存在密切关系。据统计,约50%的糖尿病患者合并脂肪肝,而30%-40%的脂肪肝患者合并糖尿病。同时,孕妇在怀孕后期也可能患上妊娠性脂肪肝,这种疾病治疗困难,死亡率高。
肝脏功能受损
脂肪肝不仅会降低人体免疫力,还会损害肝脏功能,长期发展可能导致肝硬化、肝癌等严重疾病。此外,脂肪肝还会影响脾胃功能,引发消化系统疾病。
为了预防和治疗脂肪肝,我们应采取以下措施:
1. 健康饮食
控制脂肪摄入,多吃蔬菜、水果、粗粮等富含膳食纤维的食物。
2. 适量运动
坚持每天进行有氧运动,如快走、慢跑、游泳等,有助于改善脂肪肝。
3. 戒烟限酒
吸烟和过量饮酒会加重脂肪肝病情,应尽量避免。
4. 定期体检
定期进行肝功能检查,及时发现和治疗脂肪肝。
总之,脂肪肝症的危害不容忽视。了解脂肪肝的危害,积极预防和治疗,才能守护我们的健康。
-
随着生活节奏的加快,越来越多的人开始关注养生和健康。快走作为一项简单易行的运动方式,受到广泛欢迎。然而,你知道吗?即使每天走1万步,如果出现以下四种征兆,也可能无法达到养生的效果。
首先,如果没有流汗,说明你的快走并没有达到最大心跳率的60-75%,这个数值被认为是有效的减肥心率,也是理想的运动心率。
其次,如果一边走路一边还能说话,说明你的强度远远不够。建议可以尝试加快步伐,或者采用快慢交替走的方式,这样既可以消耗更多的热量,还不容易导致老年人受伤。
第三,如果一直坚持快走却没有看到成效,可能需要改变运动方式。例如,可以尝试慢跑或快跑,或者联合其他运动,增加运动量。
最后,如果快走完后不累、不酸痛,反而可能表示强度不够。建议可以尝试走坡路,这样可以锻炼到腿部和臀部肌肉群,同时还能增强心血管功能。
总之,快走是一项有益健康的运动方式,但也要注意正确的运动方法,才能达到养生的效果。
-
糖尿病患者的皮肤瘙痒问题一直是困扰许多患者的难题。皮肤瘙痒不仅给患者带来不适,还可能引发皮肤感染等问题。那么,糖尿病患者如何有效缓解皮肤瘙痒呢?以下是一些方法和建议。
首先,积极控制血糖是缓解皮肤瘙痒的关键。糖尿病皮肤瘙痒是糖尿病引起的周围神经病变所致,血糖控制不稳定会加重瘙痒症状。因此,糖尿病患者需要坚持合理饮食、适量运动、监测血糖,并遵医嘱使用降糖药物,如胰岛素、磺脲类药物等。
其次,改善神经功能也是缓解皮肤瘙痒的重要途径。糖尿病患者可以使用甲钴胺、维生素B1、维生素B12等营养神经药物,帮助修复受损的神经,从而减轻瘙痒症状。
此外,避免刺激也是缓解皮肤瘙痒的重要措施。糖尿病患者应避免接触过敏原,如花粉、尘螨等。同时,戒烟限酒、避免辛辣刺激性食物、保持情绪稳定等,都有助于减轻瘙痒症状。
在日常生活中,糖尿病患者应注意以下事项,以减轻皮肤瘙痒:
- 保持皮肤清洁干燥,避免汗液刺激皮肤。
- 穿着宽松、透气的衣物,避免摩擦刺激皮肤。
- 使用温和的洗护用品,避免使用刺激性强的肥皂和沐浴露。
- 适当使用止痒药膏,如氧化锌软膏、炉甘石洗剂等。
- 保持室内空气流通,避免潮湿环境。
总之,糖尿病患者的皮肤瘙痒问题需要综合治疗。在医生的指导下,通过控制血糖、改善神经功能、避免刺激等措施,可以有效缓解瘙痒症状,提高患者的生活质量。
-
随着社会经济的快速发展,人们生活方式的改变,肥胖问题日益突出,肥胖型糖尿病的发病率也逐年攀升。许多肥胖型糖尿病患者确诊后,担心并发症,急于开始使用胰岛素治疗。然而,北京瑞京糖尿病医院中西医结合科陈维亚教授指出,胖人不宜过早打胰岛素。
那么,肥胖的标准是什么?肥胖是指当人体摄取食物过多,而消耗能量的体力活动减少,摄入的热量超过了机体所消耗的热量,过多的热量在体内转变为脂肪大量积聚起来,使脂肪组织的量异常地增加,体重超过正常值20%以上,有损于身体健康的一种超体重状态。一般来说,超过标准体重的10%,称为超重,而超过20%,就属于肥胖。肥胖与糖尿病的关系密切,长期持续肥胖者,糖尿病发病率明显增高,可高达普通人群的4倍之多。
肥胖型糖尿病患者为何不宜过早使用胰岛素?北京瑞京糖尿病医院强化治疗科孟美丽教授解释道,肥胖者的细胞,特别是脂肪细胞,对胰岛素不敏感,为满足代谢的要求,胰腺必须分泌比正常值高出5-10倍的胰岛素,也就是说肥胖者比正常人需要更多的胰岛素,以使葡萄糖得到正常利用。为了克服胰岛素抵抗,胰腺就会大量合成胰岛素,造成肥胖者血胰岛素水平大大高于正常人,这就是所谓“高胰岛素血症”。所以,很多肥胖的患者来医院就诊时,一查体内的胰岛素水平,不是少了,而是过多了,但是这些“过多”的胰岛素,实际发挥作用的没有多少。这就是所谓的“胰岛素抵抗”。
对于胰岛素过多,血糖又过高的肥胖型患者,几乎可以确定它就是胰岛素抵抗型糖尿病,这些患者运用胰岛素增敏剂效果比较好。另外还有一些患者如果伴有高血压、高血脂等,运用胰岛素增敏剂效果也是非常好的。随着病程的延长,长期的胰岛素作用不好,分泌胰岛素的细胞就累了,胰岛功能就会开始衰竭,在这种状态下再好的增敏剂效果也会很差,这时就应联合胰岛素促泌剂,比如格列齐特(达美康),这样可以帮助胰岛素分泌。两相联合作用,效果会很好。如果胰岛功能很差了,就应该在“动态双C”监测下,适当打胰岛素,根据具体情况,确定胰岛素的用量,再辅以增敏剂如格列酮类药物,这样联合使用,可以有效的平稳控制血糖,防止并发症的发生和发展。
孟教授强调,对于肥胖型的糖尿病患者,打胰岛素要慎重,一定要听从专业医生的建议,不可过早,也不可太晚。过早打胰岛素效果不好,还有可能造成胰高血素症,太晚了,胰岛细胞损害严重,容易并发各种并发症。对一些胰岛素抵抗性的患者,早期使用增敏剂,效果会很好,随着病程的延长,胰岛功能的逐渐衰退,可以考虑联合胰岛素治疗。
-
随着生活水平的提高,越来越多的人开始关注自己的血糖水平。血糖升高不仅会影响身体健康,还可能引发多种并发症。那么,血糖高的人应该注意哪些饮食禁忌呢?本文将为您介绍血糖高禁止食用的5种食物,帮助您更好地控制血糖。
1. 柿子
柿子中含有较高的糖分,如蔗糖、果糖、葡萄糖等。对于血糖高的人来说,过量食用柿子会导致血糖进一步升高,加重病情。
2. 冰淇淋
冰淇淋中含有大量的糖分和脂肪,容易导致血糖升高。因此,血糖高的人应尽量避免食用冰淇淋。
3. 蜂蜜
蜂蜜的主要成分是葡萄糖和果糖,这些单糖容易被身体吸收,导致血糖升高。因此,糖尿病患者应禁食蜂蜜。
4. 红薯
红薯中含有较高的糖分和淀粉,升糖指数也较高。对于血糖高的人来说,过量食用红薯可能导致血糖升高。
5. 啤酒
啤酒中含有较多的麦芽糖,容易导致血糖升高。因此,血糖高的人应尽量避免饮用啤酒。
除了以上5种食物外,血糖高的人还应避免食用以下食物:
1. 白糖、红糖、冰糖等精制糖
2. 饼干、蛋糕、巧克力等高糖食品
3. 油条、炸鸡等油炸食品
4. 肥肉、奶油等高脂肪食品
5. 米饭、面条等主食
此外,血糖高的人还应保持良好的生活习惯,如合理膳食、适量运动、戒烟限酒等,以帮助控制血糖水平,预防并发症。
-
痈,这个名字听起来陌生而又令人担忧。那么,痈究竟是什么病呢?它是一种由多个相邻毛囊深部感染或者几个疖肿相互融合而成的皮肤深层次脓皮病。
痈并不常见,其早期症状可能只是一个小小的炎性肿块,表面发亮,边界清晰。如果用手触摸,可以感受到一种热感。痈的发展速度较快,通常从中心向四周更深层次发展,最终化脓、坏死。在显微镜下观察,痈的表面会出现多个脓点,呈蜂窝状。
痈患者可能会出现一些全身症状,如发烧、寒战或周围淋巴结肿大。痈常见于肩部、颈部或背部,但腰部或四肢也可能出现。
痈的发生与抵抗力低下有关,有些患者可能患有长期的慢性病,或者因为长期使用激素等药物导致抵抗力下降。痈比疖肿或毛囊炎要少见得多,因此并不常见。
痈的治疗首先需要注意局部的清洁卫生。对于不太严重的痈,主要采用抗生素类药物的口服、静点或肌注治疗,也可以配合外用抗生素类药物。对于反复发作的痈,可以配合调节免疫的药物。如果痈已经形成脓汁,需要局部切开进行引流,排出脓液后通常可以好转。需要注意的是,伴有糖尿病或其他全身性疾病的患者,需要随时关注相关指标,手术切开后的伤口不愈合的情况也需要特别注意。
为了预防痈的发生,患者需要注意个人卫生,勤洗澡、勤换衣物。饮食宜清淡,少食油腻、辛辣、刺激性食物及甜食。避免过度揉搓、搔抓皮肤,保护皮肤的屏障。

















