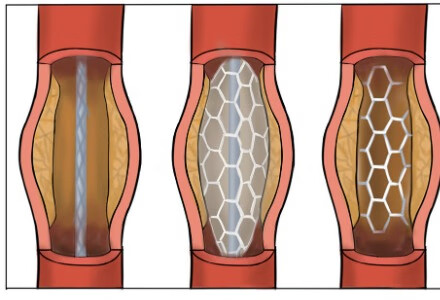

接上集:如何鉴别肾动脉狭窄引起的高血压。
全面准确的诊断是合理治疗的前提和关键。肾动脉狭窄的诊断包括:(1)病因诊断。(2)解剖诊断。(3)病理生理诊断。
1. 筛选检查
筛选检查阳性或虽阴性但临床上高度怀疑者,可做经皮肾动脉造影术。肾动脉造影对肾动脉狭窄诊断最有价值,是诊断肾血管疾病的“金指标”,可反映肾动脉狭窄的部位、范围、程度、病变性质、远端分支及侧支循环情况,并可观查肾脏形态和功能改变以及对血管扩张或手术指征的判断。
本病的发病率相对较低,因此一般不提倡对所有高血压患者进行肾血管狭窄的临床筛查。但目前还没有哪一项非侵入性检查其敏感性能够高到足以排除所有的肾动脉狭窄。因此临床上常出现医生遇到一些高血压患者难以确定其是否为肾血管性高血压的情况。
2. 实验室检查
部分患者可能有高血脂、高血糖等实验室检查异常表现。
3. 多普勒超声技术
用腹部 B 超检查肾动脉和 Doppler 测定肾血流技术相结合是目前诊断肾动脉狭窄最常用的筛查方法。统计显示该技术诊断肾动脉狭窄的阳性与阴性预测值均在 90% 以上。当然操作者的经验对于准确诊断十分重要,检查时肾动脉的显影常受到胃肠气体、肥胖、近期外科手术以及附近其他肾血管的影响。有时腹部 B 超也可作为了解肾脏有无萎缩或形态改变的筛选检查。
4. 磁共振成像( MRI )和 CT 扫描
近年来磁共振成像和断层扫描也被用于肾动脉狭窄的诊断。 MRI 诊断的特异性可达 92% ~ 97% ,而最近的报道显示, CT 扫描是诊断肾动脉狭窄最敏感的影像学检查,其敏感性和特异性分别可达 98% 和 94% 。
5. 核素肾血流图检查
用于检测肾脏分肾功能,评估肾功能受损情况,为治疗肾动脉狭窄提供依据,也是术后随访的重要指标。
6. 卡托普利 - 肾素激发试验
正常情况下,服用转换酶抑制剂卡托普利后,通过抑制血管紧张素Ⅱ的负反馈作用可增强机体的高肾素反应。这种反应在肾动脉狭窄患者中尤为突出,口服卡托普利 1h 之后血浆肾素增高程度显著大于原发性高血压。该项检查的敏感性和特异性可分别达到 93% ~ 100% 及 80% ~ 95% 。
7. 卡托普利 - 放射性核素
肾动脉狭窄时刺激肾素 - 血管紧张素系统活性,通过血管紧张素Ⅱ对出球小动脉的收缩作用,有助于维持肾小球内压及肾小球滤过率。使用转换酶抑制剂(如卡托普利)抑制血管紧张素Ⅱ的生成,可降低肾小球内压及肾小球滤过率。在服用卡托普利前和服用之后,用放射性核素技术能够更理想地检测单侧肾脏的缺血情况,其敏感性和特异性可达 90% 以上。
大家谈肾,要不结石,要不肿瘤,或者肾虚。今天告诉大家肾的一动一静。
说起高血压大家最常见最熟悉,但其中有一部分与肾动脉狭窄有关。这就是我说肾的一动。
据统计,肾动脉狭窄在高血压人群中的发病率约 1%-3%,而在继发性高血压人群中高达 20%。我国高血压 18 岁以上的患病率约 26.6%。因此可推算出我国肾动脉狭窄的患病总数巨大。如何在高血压人群中准确地鉴别出肾动脉狭窄的患者并予以适当的治疗十分重要。
肾性高血压与原发性高血压相似,但病史有以下特点:
- 年龄多在 35 岁以下和 55 岁以上,而以年轻人发病较多见;
- 病史短,病情发展快;
- 原有较长期高血压,突然加重;
- 腹部或腰部疼痛或损伤后血压急剧升高(提示肾动脉栓塞或肾动脉夹层动脉瘤);
- 多无高血压家族史;
- 一般抗高血压药物效果不满意。
对于以上情况,需要进一步检查排除肾动脉狭窄引起的高血压。
怎么排查请看下一篇。
血管狭窄的原因是血管粥样硬化形成的斑块导致血管腔的变窄。所以,要争取在未狭窄之前,要防护好:
- 包括平时的饮食,一定要清淡饮食,尽量不要吃大鱼大肉,同时动物内脏等高胆固醇、高脂肪食物尽量少吃,防止血管堵塞;
- 血管堵塞以后,常规的用药物,防止进一步加重。如吃拜阿司匹林,可以抗血小板聚集,防止血管壁狭窄进一步加重,斑块进一步加多。还可以吃他汀类的药,如阿托伐他汀等,都可以防止血管壁的斑块形成,同时也有助于稳定斑块,防止斑块脱落,都是能够有效的改善血管狭窄。

肾动脉狭窄(RAS)最常见的原因是动脉粥样硬化性疾病,一般见于老年患者,通常有传统的心血管疾病风险因素;较少见的原因是肌纤维发育不良(FMD),通常见于年轻女性。一个大型数据库分析显示,动脉粥样硬化性肾动脉狭窄(ARAS)在所有患者中约占 0.5%,在慢性肾脏病患者中占 5.5%。RAS患者通常无症状或没有严重的高血压,因此真实的患病率可能被低估了。一项在65岁以上患者群中进行双功彩超的筛查研究发现, RAS患病率为6.8%。
临床表现
有临床表现时,应考虑到患有RAS的可能:
1. 开始使用RAAS抑制剂即血管紧张素转换酶抑制剂(ACEI)或血管紧张素受体阻断剂(ARB)时出现急性肾损伤(AKI);
2. 在心衰的治疗过程中,强化利尿措施导致发生AKI;
3. 有动脉粥样硬化性心血管疾病(ASCVD)的患者发生不明原因的慢性肾病(CKD);
4. 影像学研究显示CKD,伴肾脏大小不对称;
5. AKI或CKD伴有肾血管性高血压;
6. AKI或CKD伴有突发性肺水肿;
7. 先前稳定的CKD患者血清肌酐出现不明原因的急性升高或肾小球滤过率(GFR)下降。
治疗策略
几十年来,RAS的治疗一直是临床医生面临的一个挑战。动脉狭窄病变都需要被打开,以使其远端器官得到最佳灌注。已有研究证明 血管成形术与支架术在预防卒中、治疗ST段抬高型心肌梗死方面的益处,但是在肾动脉狭窄中的应用证据和成功率一直存在较大的争议。
最近三项有力的随机试验,即STAR、ASTRAL和CORAL试验, 都没有显示出狭窄肾动脉进行血运重建的明显益处,但这些研究也因为没有纳入足够的高危患者而受到质疑;此外,纳入的大多数患者都有高血压和慢性肾脏疾病,而不是单纯的RAS患者。
一些荟萃分析研究了RAS患者的临床结局。Riaz等人分析了包括2139名患者在内的7项随机试验,结果发现就心血管疾病或肾脏结局而言,支架植入并不存在优势。Zhu等人对1916名患者进行的另一项研究发现,血运重建导致降压药物的使用数量明显减少,但与以前的研究结果类似,支架植入并没有改善充血性心力衰竭或卒中状况。目前, 仍然没有随机试验证据支持血运重建对动脉粥样硬化性肾动脉狭窄(ARAS)患者有益处。
目前, 大多数ARAS患者可以通过降压药物和降胆固醇药物进行控制。不建议在大多数患者中通过介入性操作来明确确定是否存在RAS,此外,常规进行支架植入治疗也没有显示出重大益处。现有的指南指出,所 有ARAS患者都能从积极的药物治疗中获益,如果药物治疗失败,并有难治性高血压、肾功能恶化或难治性心力衰竭的临床证据,则可考虑进行血运重建。
许多临床医生仍然相信,某些患者进行 肾动脉血运重建是有好处的,一些数据也支持上述观点。最近一项对CORAL试验进行的事后分析显示,相比随机接受药物治疗的患者,接受支架植入治疗且白蛋白/肌酐比值低于22mg/g的患者,心血管疾病、CKD进展和死亡的发生率明显降低。
一些患者亚组具有明显的血运重建获益。一项单中心研究显示,出现突发性肺水肿或同时出现难治性高血压和eGFR下降的患者,如果接受血运重建手术,则死亡风险比单纯药物治疗的患者要低;仅出现肾功能下降或难治性高血压的患者没有显示任何益处。鉴于这是一个单中心和回顾性队列研究,需要对结果进行进一步验证。
根据其解剖学原因,与ARAS相比,纤维肌性发育不良引起的RAS的治疗有不同建议。与所有RAS一样的是,必须首先解决降压治疗。与ARAS不同的是,大多数局灶性FMD病变患者的高血压可被治愈,不需要通过血管成形术伴药物治疗。局灶性FMD相关高血压的发病年龄比多灶性FMD或ARAS小得多。一项研究显示,局灶性FMD高血压患者的平均年龄为30岁,而多病灶FMD的平均年龄为49岁。
局灶性FMD的早期诊断和快速治疗与良好预后有关。 如果血管成形术不能治愈高血压,或存在多灶性病变,则ACEI或ARB是一线推荐药物。如果患者对最大耐受剂量的RAASi反应不佳,则应在治疗方案中加入钙通道阻滞剂或噻嗪类利尿剂。与所有类型的RAS一样,在开始使用RAASi的2至4周内应进行实验室检查,以确定eGFR的变化,并监测高血钾的发生风险。
目前,没有任何随机对照试验比较FMD相关RAS的血运重建和单纯药物治疗。目前建议可进行血运重建的FMD患者包括,近期发病的高血压、病变已知的顽固性高血压、不能耐受药物治疗、具有双侧FMD病变或单肾患者的单侧病变。血运重建的主要目的是防止因血流量减少而发生肾萎缩,其次是最大限度地减少醛固酮刺激和对药物的需求。
当治疗目标是狭窄病变血运重建时,临床医生可以选择 开放手术和经皮腔内血管成形术(PTA)。PTA手术通常采用球囊血管成形术,病变开放后不放置支架。 如果技术上无法进行PTA,或发生了动脉夹层,则应考虑支架植入。开放性手术有两个适应症,包括局灶性FMD儿童患者和肾动脉瘤患者。一旦PTA取得临床成功,在6个月至2年的随访中,再次狭窄率为12%-34%。很难准确判断再次狭窄是新发生的,还是病变未完全治疗导致的。
未来的研究方向
一些研究正在确定RAS患者诊断、风险分层和治疗的最佳方法。目前,需要更好的工具来确定谁最有可能从血运重建或常规药物治疗中受益。影像学也不断进步,包括使用MRI和BOLD MRI动态增强扫描。动态增强核磁共振成像可以测量众多参数,包括肾脏血流、单肾GFR等。这些因素可能能够在未来的研究中用于预测患者结局。BOLD-MRI可以显示肾脏缺血的区域,有人假设,RAS导致的肾脏缺血可能有助于对是否从血运重建中受益的人群进行风险分层。目前,至少有8项临床试验正在进行,研究RAS患者的诊断工具和治疗方案。
参考文献:
Dis Mon. 2021 Jun; 67(6): 101118.
京东健康互联网医院医学中心
作者:杨超,毕业于北京大学医学部,现在北京大学第一医院工作,研究方向为慢性肾脏病。
肾脏,尤其血供丰富,20%的心输出量都供应给肾脏,因此很多的原发以及继发性的,如高血压、血尿、血管炎等疾病都可累及到肾脏,造成肾动脉和肾静脉系统的疾病,因而导致了身体其他症状的出现。
常见的肾血管疾病有:
- 肾动脉狭窄
- 孤立性肾动脉夹层
- 肾动脉瘤
- 假性肾动脉瘤
- 肾动脉血栓
- 结节性肾动脉炎
- 肾动静脉瘘
- 肾细胞癌导致的动静脉瘘
- 肾静脉血栓
- 肾肿瘤导致的肾静脉癌栓
- 胡桃夹综合征
- 肾动脉肌纤维发育不良
- 肾动脉走行异常而导致的局部狭窄
这些疾病会导致肾脏出现疾病,以及导致全身系统出现高血压等异常情况。病因复杂多样,最常见的诱因是慢性心血管疾病(例如高血压、高血脂、糖尿病),先天性缺陷和其他疾病或药物的毒副作用。


鉴别诊断初诊高血压应鉴别继发性高血压。常见有肾脏病、肾动脉狭窄、原发性醛固酮增多症、嗜铬细胞瘤引起的高血压等,大多数继发性高血压可通过原发病的治疗或手术得到改善。治疗(一)原发性高血压的治疗1.治疗目的及原则高血压治疗的主要目标是血压达标,降压治疗的最终目的是最大限度地减少高血压患者心、脑血管病的发生率和死亡率。降压治疗应该确立血压控制目标值。另一方面,高血压常常与其他心、脑血管病的危险因素合并存在,例如高胆固醇血症、肥胖、糖尿病等,协同加重心血管疾病危险,治疗措施应该是综合性的。不同人群的降压目标不同,一般患者的降压目标为140/90mmHg以下,对合并糖尿病或肾病等高危患者,应酌情降至更低。对所有患者,不管其他时段的血压是否高于正常值,均应注意清晨血压的监测,有研究显示半数以上诊室血压达标的患者,其清晨血压并未达标。(1)改善生活行为 ①减轻并控制体重。②减少钠盐摄入。③补充钙和钾盐。④减少脂肪摄入。⑤增加运动。⑥戒烟、限制饮酒。⑦减轻精神压力,保持心理平衡。(2)血压控制标准个体化 由于病因不同,高血压发病机制不尽相同,临床用药分别对待,选择最合适药物和剂量,以获得最佳疗效。(3)多重心血管危险因素协同控制 降压治疗后尽管血压控制在正常范围,血压升高以外的多种危险因素依然对预后产生重要影响。
继发性高血压在临床上有很多种,如果患者有相应征象的时候,要做相应的检查。
比如说在临床上有主动脉狭窄的患者可以出现继发性高血压,如果病人在门诊或者病房当中,发现上肢血压很高,下肢血压很低,查体过程中能够听到明显血管杂音的时候,要做相应检查,比如超声或者血管造影,能发现是不是主动脉狭窄;
另外有些病人出现颜面浮肿,或者尿量减少、尿中有大量泡沫,尿常规可能有大量的蛋白尿、血尿,或者肾脏超声提示肾脏弥漫性病变、肾脏缩小等。血化验当中可能出现尿素氮和肌酐水平升高,要想到可能是肾实质性高血压;
如果患者从比较年轻的时候出现血压高,一定要做肾动脉超声,最简单的无创检查,可以发现肾动脉狭窄,确定诊断可能需要做肾血管造影,早期确定下来是肾动脉狭窄,给恰当的处理,比如支架,患者的血压可以完全正常;
如果患者经常出现阵发性高血压,同时在血压发作时可能有头疼、大汗、心悸,发作时候脸色苍白,要想到有没有嗜铬细胞瘤的可能,要做血液化验,查血液当中儿茶酚胺浓度、尿中儿茶酚胺代谢产物,比如 VMA 也就是 3-甲氧基-4-羟基苦杏仁酸等检查,另外需要影像学检查,比如 CT、核磁等,能够明确是不是有嗜铬细胞瘤造成的高血压。
还有库兴氏综合征的病人在临床上有 80%的患者会有高血压,首先外貌很特殊,叫多血质外貌,皮肤菲薄,可能有血丝透着,另外满月脸,圆圆胖胖,锁骨上有脂肪垫、水牛背,黑棘皮表现,就是脖子、腋下等颜色很黑,像没有洗干净的泥在身上沾着一样,另外肚子上可能有比较宽的紫纹,像火焰状,这种患者发现之后要做进一步检查,比如查血皮质醇和血的促肾上腺皮质激素检查,查激素水平,还要做节律,就是要早晨抽血测激素水平,抽下午 4 点甚至夜间 0 点的血。根据血结果可能做午夜 1mg 的地塞米松抑制试验,小剂量地塞米松抑制试验,大剂量地塞米松抑制试验,还要做 CT 或者核磁检查进一步的判断。
还有一些病人,比如患者是持续性高血压,经常伴随着低血钾,要想到有没有原发性醛固酮增多症的可能,最常见表现为无力,四肢乏力,夜尿会增多。查血的钾钠氯、24 小时尿钾,看血钾低的时候,尿钾排出是不是增多,判断是不是肾脏失钾造成过多,如果肾脏失钾多,再结合血气里边的 pH 值变化,决定下一步给病人做哪些检查。
最常用检查是血中醛固酮和肾素比值,这类病人醛固酮水平增高,肾素比值降低,经常会取到患者卧位和立位血,临床叫 ARR 比值,也就是患者立位的醛固酮和肾素的比值,如果患者醛固酮水平增高,同时比值增加,下一步要做相应的确诊试验,比如常用的盐水输注试验,给患者输注 2000ml 的盐水,再测醛固酮和肾素比值,另外可能要做开博通试验,给患者吃 25mg 或者是 50mg 的开博通,1 个小时、2 个小时分别抽血测醛固酮和肾素比值,确定患者是不是醛固酮增多症,同时要做影像学检查,比如肾上腺 CT 或者核磁,确定瘤体长到什么位置,通过简单的外科微创手术把小瘤子拿掉,病人的高血压就治愈了,而且低血钾也得到纠正。

肾素高其实不一定是继发性高血压,可以是继发,也可以是原发。
有的患者到医院以后查找高血压原因,经常拿到化验单,显示肾素-血管紧张素-醛固酮系统,看到肾素水平特别高,这时需要专科医生解读。
比如肾素高最常见的原因是叫肾动脉狭窄,肾动脉狭窄,则供应肾脏的某血管有严重狭窄,肾素水平非常高,这个最多见的原因。
还有比如原来有急性肾功能衰竭,肾病引起肾素高,当把原发病纠正后,肾素水平跟着降低。
还有一种肾素瘤,就是分泌肾素的肿瘤,不自主高分泌,所以水平也非常高。
原发性高血压,因为肾素是由肾脏旁边的进球细胞分泌的物质,受到机体很多因素的调控,比如现在年轻人工作压力大、紧张或者兴奋,兴奋状态下刺激机体进球细胞分泌,肾素明显增高,表现出血压高、心跳快,所以原发性高血压也可以有。
还有一类高血压病人经常加药,比如老年人,用利尿剂以后肾素水平也会高,其实是药物引起来继发肾素水平高。所以要临床进行鉴别到底是原发还是继发,有不同意义。

高血压分为原发性和继发性,原发性即在家族遗传基础上再加上生活方式、环境因素引起高血压,即无原因高血压,90%都是原发性高血压。
继发性高血压即继发于某些疾病之后,不关注服用哪种药物,而是要去除原因。继发性高血压原因有很多,如肾上腺肿瘤、肾动脉狭窄、甲亢、严重贫血,不是单一某个药物就能够控制病情,而是要去除病因。
肾上腺肿瘤者可把肿瘤解除,高血压就会治愈,患者不用吃药。除非是原因找不到,如现在很多年轻人得病到门诊,医生感觉到是继发性高血压,但是又找不到原因,此时只能先按原发性高血压处理,先吃降压药经过一段时间之后等待病因查出,现有医疗手段有限,慢慢发展病情可能越来越明显,检查手段越来越先进。
展开更多










 京东互联网医院育婴师团队
京东互联网医院育婴师团队
 北京市密云区医院
北京市密云区医院
 辽宁奉天中医院
辽宁奉天中医院
 西安市人民医院
西安市人民医院
 延津县人民医院
延津县人民医院
 滨州医学院附属医院
滨州医学院附属医院
 北京市石景山区苹果园社区卫生服务中心
北京市石景山区苹果园社区卫生服务中心
 鹿邑县穆店乡卫生院
鹿邑县穆店乡卫生院
 四川省八一康复中心
四川省八一康复中心
 银川京东互联网医院
银川京东互联网医院





