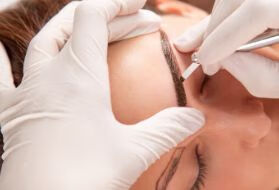
提眉术的主要作用是通过手术方法,改善眉毛下垂的形态。选择提眉术的年龄一般在 35-55 岁之间,对外眼角的提升也有一定效果。
理想的眉毛:每个人的眉毛均有各自特色。一般眉毛的位置位于眼睑上方约 1.5cm 处,与上睑缘走向基本一致,弧形。男性眉毛普遍较女性浓密。毛质柔顺,质实,眉毛疏密、方向有规律,位置形态与面部轮廓相协调,才为理想的眉毛。
提眉术适应症:
- 手术、激光、纹刺后眉形形态不满意。
- 上睑皮肤松弛,眉上皮肤松弛,改善外眼角。
- 八字眉,眉形过宽
- 眉部既往瘢痕
术式:
- 额部发际切口可针对眉上方皮肤松弛
- 眉部切口可针对眉上方皮肤松弛伴坏眉的情况
- 上睑皮肤松弛行眉下切口
术后注意:
- 拆线前,伤口不要沾水,也不要用酒精碘伏擦拭,用清洁的生理盐水每天一次,轻轻清理伤口血痂即可。
- 饮食避免辛辣,至于酱油,仍可以用,目前没有科学文献研究表明其可促进色素沉着。
- 如伤口有红肿热痛等症状,尽快前往正规医院整形美容科进行面诊及治疗

拯救没胃口的夏天!酸辣开胃 无油低卡捞汁

随机卡路里吃一天|今天抽到了???9大卡
瘦了20斤!我的青春就应该是热血沸腾的

消耗601千卡!谁练谁瘦!

不信这你都能吃得下!10s抑制猪瘾不馋别看

减脂期吃它…我两周瘦了7斤!!

减肥秘诀大揭秘

适合中国胃的减脂主食!第6集来咯

吃碳水照样可以减肥,第二集,一碳一蔬菜
展开更多














