
动脉粥样硬化的几个信号

老吃这几种外卖快餐心脏可能出大问题!
血管里的斑块是什么?有啥危害?该怎么治疗?
咱们的血管呢,本来可以把它分为三层,也就是内膜中膜和外膜,正常情况下,血液在血管里流动,也就是在内膜里流动,内膜是非常光滑的,血液在里边流动畅通无阻。
因为一些暴力的原因,或者是高血压,可能会造成内膜或者是中膜的破口,这个时候就有了一个附着点,就相当于河中扔了一块石头,石头旁边自然会有杂草堆积。
血液中的胆固醇就有可能在这些破口附着,多了也就是形成了斑块,当有一天斑块破裂,血小板聚集,血管堵住了,就不能供血了,那么这些血管所供应的相应器官就有可能会造成缺血坏死。
比如颈动脉是给大脑供血的,有斑块血管狭窄就是脑梗死的一个原因。
比如心脏的冠状动脉,是给心肌细胞供血的,冠状动脉狭窄,是急性心肌梗死的一个原因。
比知下肢的动脉,出现了斑块甚至狭窄,那么走路就会腿疼。
该怎么办呢?
针对斑块,目前最基础的当然是药物治疗了,一个是降血脂,主流的是他汀类的药物,还有一个就是抗血小板聚集,防止血栓形成,常用的是阿司匹林,氯比格雷这些。
除了药物治疗,还有手术治疗,手术可以进行开刀,就是把血管切开,把里的斑块拿出来,再把血管缝上,目前做最多的就是颈动脉的内膜剥脱术。
当然,现在越来越讲究微创了,所以说还可以在血管里放一个支架,血管不是狭窄了吗?放一个支架把血管撑起来,让血液流过去。很多人估计都听说过心脏支架,就是在心脏冠状冠状动脉里放支架,就是这样的原理。
这些年还出现了药涂球囊,就是在球囊上面加上一些药物成分,通过特殊的介入导丝等这些技术吧,把这个球囊送到相应斑块的位置,把这些药物放到血管里。
如果球囊也不行,支架也不行,还有一个办法,那就是直接换一个血管,比如心脏可以做搭桥,不过心脏搭桥用的是自己身上其他部位的血管。如果下肢的动脉狭窄,可以换成人造的血管。
总而言之,言而总之,现在还没有可靠的药物口服让斑块溶解掉,贵在预防,控制三高。
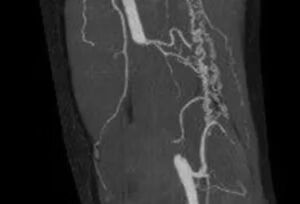
局限于腘动脉的动脉粥样硬化病变的血管内介入治疗的结局
米国马萨诸塞州波士顿大学医学院
大多数外科医生采用血管内优先方法治疗外周动脉疾病(peripheral arterial disease, PAD),但关于孤立性腘动脉疾病(isolated popliteal artery disease, IPAD)的理想干预措施仍存在争议。
事实上,目前缺乏比较腘动脉支架与其他外周血管介入治疗(peripheral vascular interventions, PVI)结局的数据。现在介绍的这个研究旨在评价PVI在IPAD中的应用效果。
该研究团队查询了新英格兰血管研究组(Vascular Study Group of New England)数据库中2010—2021年因动脉粥样硬化闭塞性疾病实施的所有IPAD PVI。纳入有至少1年随访资料的患者进行分析。
主要终点是1年内无复合靶病变(TL)治疗失败(包括彩超检查 >50%的再狭窄、再次干预或同侧大截肢)。
634例患者接受了689次手术。250例(36.3%)使用普通球囊(plain balloon, POBA), 215例(31.2%)使用支架,170例(24.7%)使用特殊球囊(药物涂层、切割或碎石),54例(7.8%)行斑块切除术。
与特殊球囊(81.2%,p=0.048)和斑块切除术(88.9%,p=0.012)相比,支架置入与较低的“免于TL治疗失败(freedom from TL treatment failure)”相关(72.6%),但与POBA结果相似(76.8%,p=0.293)。
在多变量logistic回归中,支架(OR 0.637, p=0.021)和术前P2Y12抑制剂治疗(OR 0.683, p=0.048)均与较低的“免于干预失败(freedom from intervention failure)”相关。
总之,与其他PVI(包括特殊球囊血管成形术和斑块切除术)相比,腘动脉支架置入与TL治疗1年失败率较高相关,但与POBA结果相似,因此应尽量避免使用。在可行的情况下首选特殊球囊或斑块切除术。
研究类型:对新英格兰血管研究组前瞻性收集的登记数据进行回顾性分析。
主要发现:在这项涉及689例腘动脉血管内介入治疗的研究中,与斑块切除术(72.6% vs 88.9%, p=0.012)或特殊球囊血管成形术(72.6% vs 81.2%, p=0.048)相比,支架置入与较低的“免于复合治疗失败(freedom from composite treatment failure)”相关 (复合治疗失败包括:> 50%再狭窄,再次干预或大截肢)。然而,支架置入和普通球囊血管成形术的复合治疗失败率没有差异(72.6% vs 76.8%, p=0.293)。
要点:在采用血管内治疗孤立性腘动脉疾病时,与斑块切除术或特殊球囊血管成形术相比,支架的结局可能较差,但与普通球囊血管成形术的结局相似。
作者单位:
米国马萨诸塞州波士顿大学医学院圣伊丽莎白医学中心血管和血管腔内外科分部
附:近年其他相关研究信息
孤立性动脉粥样硬化性腘动脉病变的不同血管内治疗模式(EMO-POP)注册研究
据研究者所知,EMO-POP注册研究是迄今为止报告孤立性腘动脉粥样硬化病变血管内治疗中期结果的最大的多中心系列研究,反映了现实生活中的实践和结果。
共确定了6种谨慎的血管内治疗模式。报告了26个月随访期间的结局。每个治疗组的患者解剖特征和合并症特征均不同。
然而,研究者使用两种方法进行了一些校正分析:Cox回归模型,以及使用Kaplan-Meier曲线和治疗方法之间的两两比较进行了更详细的校正分析。
总体而言,整个队列(联合所有血管内治疗)的一期通畅率、二期通畅率和免于临床驱动的靶病变血运重建(F-CDTLR)均较好。此研究提供了真实世界的当代证据,表明血管内治疗孤立的腘窝病变,即使是高钙负荷的腘窝病变,中期是可行和安全的。
不同治疗模式之间无显著差异。在两两校正的比较中,与所有其他治疗的组合相比,普通球囊血管成形术(PTA)的一期通畅率似乎较低,尽管绝对风险仅略有增加。然而,二期通畅率仍然相对较高,尤其是孤立性腘窝病变的性质复杂,而这个研究是一个所有患者的系列。
下肢多节段动脉粥样硬化性疾病常累及腘动脉。然而,关于孤立腘窝病变血管内治疗后结局的报道很少。腘动脉在行走时受到相当大的力量。此外,腘动脉粥样硬化病变常发生钙化。这种钙化对任何形式的血管内治疗都提出了相当大的挑战。外力作用于腘动脉可导致支架断裂,而严重的钙化是实施血管成形术时需要解决的难题。
采用选择性支架的血管成形术对这一解剖节段似乎是一种可行且安全的治疗方法,并且传统上一直是这些病变的一线血管内治疗。然而,支架断裂的发生率不容忽视,为3.4% ~ 7.1%。与老一代支架相比,使用新一代仿生支架可能与1年随访时显著较少的支架断裂相关。
除了仿生支架外,市场上还有一些更新的装置。目标是解决孤立腘窝病变治疗时面临的一些特殊挑战,包括避免使用支架,处理回缩和新生内膜增生,以及解决沉重的钙负担。这些方法包括药涂球囊(DCBs)、药物洗脱支架、斑块切除术(附加或不附加DCBs)、仿生交织镍钛合金支架以及这些方法的组合。
由于每个中心接受治疗的孤立性腘动脉疾病患者数量少,以及使用多种不同的血管内治疗方案,这一固有的挑战,迄今为止关于这一临床背景的比较研究报道很少。在这方面,只有一项比较PTA和支架置入术的随机对照试验报道。此外,使用最新一代血管内重建装置对孤立腘窝病变进行血管内重建后的结果尚未得到很好的描述,尤其是在真实世界的临床环境中。
为了弥补这一差距,研究者与欧洲15家中心开展了一项合作,利用真实世界数据(所有参与者)评估了孤立性腘动脉疾病患者的现代血管内治疗效果。此研究中使用的治疗方法在很大程度上反映了一些以前关于孤立腘窝病变的小范围报道,如Chang等报道的应用PTA治疗腘窝病变时支架置入率为35.6%。45%的病变为腘窝闭塞,26%的病变为重度钙化。
此系列中描述的人群也反映了常规临床实践。纳入的患者是所有前来的患者(在各参与中心当地确定的连续患者)。在纳入的患者中,37%在基线时有组织缺失,25%报告有静息痛。
此外,通过详细的分析和报告(PACSS分级),大多数患者至少有中度钙化病变。除钙外,研究者还详细描述了病变的特征,包括长度和血液径流状态。这使得在报告结局和比较不同的血管内治疗时可以仔细调整。他们发现,以前的文献没有仔细调整这样详细的解剖参数。
此研究中描述的所有治疗似乎都是安全可行的。即刻技术成功令人满意,他们的患者很少发生远端栓塞(1.2%),这与之前一些研究报告的结果相反。即使在斑块切除术和DAART组中,栓塞的发生率也很低(滤器的使用不是标准)。然而,他们无法对滤器使用情况进行任何调整,也无法确定任何关联,因为未统一报告滤器使用情况。
虽然由此本研究中651例患者接受了不同的血管内治疗,因此不容易对两种治疗方法进行直接比较,但研究者没有观察到更现代的血管内技术存在任何主要的安全性或通畅性问题。PTA在再次干预的必要性方面可能不如其他一些技术;然而,这些差异是相当小的。在这一临床背景下,之前较小规模的研究报告了类似的结果。
Semaan等先前已经证明,与斑块切除术相比,PTA与相似的中期通畅率、保肢率和F-CDTLR相关。Rastan等报道了支架与PTA在急性技术成功率和1年一期通畅率方面的优势。这些系列研究(包括此研究)的设计或功效均不足以长期检测无截肢生存(AFS)。对于孤立的腘窝病变患者,需要使用统一的方案进行严格的长期随访数年,以评估与特定临床结局(如死亡、截肢)的长期潜在关联。
在他们的研究中,腘窝闭塞和较差的血液径流状态与随访期间较低的F-CDTLR相关(校正的Cox回归)。在同一模型中,随访期间未发现其他基线参数与CDTLR相关。进一步探索数据集与其他基线参数的潜在关联超出了此研究的范围,并且队列的统计学功效不足以检测进一步的关联。
Spiliopoulos等之前也证明,在接受过孤立腘动脉病变血管内治疗的患者中,腘动脉闭塞与显著较差的F-CDTLR相关。Watanabe等人也证实,远端血液径流状态可预测接受股腘动脉介入治疗患者的临床结局。
当然,此研究有一些局限性。
总而言之,此研究结果表明,应用现代技术对孤立性腘窝病变进行血管内治疗是安全的,在一期、二期通畅率和F-CDTLR方面具有可接受的中期结果。
在此系列的所有不同治疗模式中,即刻技术成功率高,围手术期主要并发症罕见。鉴于越来越多的血管内治疗方法被频繁引入,精心设计的前瞻性多中心登记系统和统一的长期随访在未来是必要的。
研究者单位:
比萨大学血管外科转化研究与内外科新技术部,比萨;
莱斯特大学格伦菲尔德医院心血管科学部;
慕尼黑大学医院血管外科,慕尼黑;
伦敦盖伊和圣托马斯NHS基金会信托血管外科;
圣弗兰兹卡斯医院血管研究所,Münster。

1.是否口服他汀类药物?这需要综合年龄、是否有高血压、糖尿病等基础疾病、斑块的性质、是否有心脑血管病等考虑,不能一概而论,不能一刀切,要个体化制定用药方案。
2.他汀类药物有很多种,到底选择哪种?一是要看药物降低低密度脂蛋白胆固醇的强度选择,另外也有根据用药习惯选择的。目前临床上常用的有阿托伐他汀、瑞舒伐他汀、匹伐他汀等。
3.口服他汀类药物到底吃多大量?我国一般使用中等剂量他汀治疗,不主张大剂量口服,例如阿托伐他汀口服10-20mg,瑞舒伐他汀口服5-10mg。那如果口服中等剂量的他汀类药物,低密度脂蛋白胆固醇不达标怎么办呢?可以合并依折麦布5-10mg口服。
4.口服他汀类药物需要定期检查吗?在应用他汀类药物时,一定要定期复查肝功,一般在用药后的1个月、3个月、半年复查。
5.复查后发现转氨酶增高怎么办?如果转氨酶增高不超过正常值的3倍,可以先减药,同时服用保肝药治疗。如果转氨酶增高超过正常值的3倍,应停用他汀类药物,改用其他类降血脂药物如依折麦布、血脂康或pcsk-9类降脂药。

发现有动脉粥样硬化的病人,如果医生建议服用他汀,则要遵嘱坚持吃药,而不能轻信道听途说。对于正规药物,尽管副作用肯定存在,但一般发生率不会很高,千万不能因噎废食啊

一般来说,冠状动脉粥样硬化血管狭窄75%以上需要考虑装支架。但这个百分比不是绝对的,对于易损斑块,即便狭窄没有那么严重,也要严阵以待。

PCI 一年后单抗维持治疗,选氯吡格雷还是阿司匹林?
1.PCI(经皮冠状动脉介入治疗)术后抗血小板策略
DAPT(双联抗血小板治疗)一直以来是冠心病尤其是ACS(急性冠状动脉综合征)患者的抗栓治疗基础1。接受PCI(经皮冠状动脉介入治疗)的患者应用DAPT较阿司匹林单药治疗可显著减少缺血事件2。因此,欧美和中国ACS诊疗指南一致推荐:所有ACS患者均应接受抗血小板治疗。非高出血风险患者,无论是行PCI还是单纯药物治疗,均建议接受12个月的DAPT1。
接受PCI的患者在6~12个月DAPT后,常将阿司匹林作为动脉粥样硬化心血管事件长期二级预防的单抗血小板药物使用,对于不能耐受阿司匹林治疗的患者,可选择氯吡格雷3。然而,长期使用阿司匹林与出血风险增加相关。CAPRIE研究共纳入19185例有动脉粥样硬化临床表现的患者,比较氯吡格雷与阿司匹林治疗降低血管事件风险的作用4。氯吡格雷组和阿司匹林组心肌梗死、缺血性卒中和血管性死亡的复合终点事件发生率分别为5.32%和5.83%。与阿司匹林组相比,氯吡格雷组相对风险降低8.7%(P=0.043)。结果表明氯吡格雷对减少动脉粥样硬化患者心血管不良事件方面比阿司匹林更有效、更安全。
因此,能否使用氯吡格雷常规替代阿司匹林,一直是临床关注的问题。
2.HOST-EXAM研究显示:PCI术后一年,单药维持治疗氯吡格雷优于阿司匹林
HOST-EXAM研究是全球第一个对比氯吡格雷与阿司匹林用于PCI术后一年患者的单药维持治疗疗效与安全性的前瞻性、随机化、开放标签、多中心研究5。
研究共纳入5438例接受冠状动脉支架治疗的患者。患者PCI后接受6-18个月的DAPT且未出现不良事件。随后随机(1:1)分配接受氯吡格雷75mg/d或阿司匹林100mg/d单药维持治疗,持续24个月。主要终点为全因死亡、非致死性心肌梗死、卒中、因ACS再入院以及BARC(出血学术研究联合会)≥3型出血的复合终点。
24个月随访期间,氯吡格雷组152例(5.7%)患者达主要终点,阿司匹林组207例(7.7%)患者达主要终点(P=0.003)。此外,氯吡格雷组患者发生血栓事件的比例为3.7%,阿司匹林组为5.5%(P=0.003);氯吡格雷组患者出血事件(BARC≥2型)比例为2.3%,阿司匹林组为3.3%(P=0.036)。
研究结果显示,在PCI后慢性维持期内,与阿司匹林单药治疗相比,氯吡格雷单药治疗显著降低了全因死亡、非致死性心肌梗死、卒中、ACS导致的再入院和BARC≥3型出血的风险。在经皮冠状动脉介入治疗后需要单抗血小板治疗的患者中,氯吡格雷单药治疗在预防未来不良临床事件方面优于阿司匹林单药治疗。
3.小结
DAPT是ACS非高出血风险患者的首选,指南推荐ACS患者在PCI后接受12个月的DAPT。接受PCI的患者在6~12个月DAPT后仍需长期的二级预防单抗治疗。HOST-EXAM研究显示,PCI术后一年,单药维持治疗氯吡格雷相比阿司匹林可带来更多临床获益,或将作为PCI术后单药维持治疗的优选。
参考文献:
1. 徐亚伟,张书宁.氯吡格雷/阿司匹林单片复方制剂抗血小板治疗中国专家共识[J].中国介入心脏病学杂志,2021,29(06):306-312.
2. 中华医学会心血管病学分会动脉粥样硬化与冠心病学组, 中华医学会心血管病学分会介入心脏病学组, 中国医师协会心血管内科医师分会血栓防治专业委员会等. 冠心病双联抗血小板治疗中国专家共识 [J] . 中华心血管病杂志, 2021, 49(5) : 432-454. DOI: 10.3760/cma.j.cn112148-20210125-00088.
3. Neumann FJ, Sousa-Uva M, Ahlsson A, Alfonso F, Banning AP, Benedetto U, Byrne RA, Collet JP, Falk V, Head SJ, Jüni P, Kastrati A, Koller A, Kristensen SD, Niebauer J, Richter DJ, Seferovic PM, Sibbing D, Stefanini GG, Windecker S, Yadav R, Zembala MO; ESC Scientific Document Group. 2018 ESC/EACTS Guidelines on myocardial revascularization. Eur Heart J. 2019 Jan 7;40(2):87-165. doi: 10.1093/eurheartj/ehy394. Erratum in: Eur Heart J. 2019 Oct 1;40(37):3096. PMID: 30165437.
4. CAPRIE Steering Committee. A randomised, blinded, trial of clopidogrel versus aspirin in patients at risk of ischaemic events (CAPRIE). CAPRIE Steering Committee. Lancet. 1996 Nov 16;348(9038):1329-39. doi: 10.1016/s0140-6736(96)09457-3. PMID: 8918275.
5. Koo BK, Kang J, Park KW, Rhee TM, Yang HM, Won KB, Rha SW, Bae JW, Lee NH, Hur SH, Yoon J, Park TH, Kim BS, Lim SW, Cho YH, Jeon DW, Kim SH, Han JK, Shin ES, Kim HS; HOST-EXAM investigators. Aspirin versus clopidogrel for chronic maintenance monotherapy after percutaneous coronary intervention (HOST-EXAM): an investigator-initiated, prospective, randomised, open-label, multicentre trial. Lancet. 2021 Jun 26;397(10293):2487-2496. doi: 10.1016/S0140-6736(21)01063-1. Epub 2021 May 16. PMID: 34010616.

服用氯吡格雷,需注意这些事儿
随着心脑血管疾病及其并发症发生率的增加以及对其预防和治疗的重视,氯吡格雷的临床应用越来越广泛1,使用过程中以下注意事项要留心。
一、 哪些人适合吃氯吡格雷?
氯吡格雷用于以下患者的动脉粥样硬化血栓形成事件的二级预防:
l 近期心肌梗死患者(从几天到小于35天)
l 近期缺血性卒中患者(从7天到小于6个月)
l 确诊外周动脉性疾病的患者
l 急性冠脉综合征的患者
- 非 ST 段抬高型急性冠脉综合征(包括不稳定性心绞痛或非 Q 波心肌梗死),包括经皮冠状动脉介入术后置入支架的患者,与阿司匹林合用
- 用于ST 段抬高型急性冠脉综合征患者,与阿司匹林联合,可合并在溶栓治疗中使用
二、 按多少剂量服用?
l 成人和老年人
氯吡格雷的推荐剂量为75mg每日一次。口服,与或不与食物同服
对于急性冠脉综合征的患者:
- 非ST段抬高型急性冠脉综合征(不稳定性心绞痛/非Q波性心肌梗死)患者:从单次负荷剂量300mg开始(合用阿司匹林75mg-325mg/日),然后以75mg 每日1次,连续服药
- ST段抬高型急性心肌梗死:应以负荷剂量开始服用氯吡格雷,然后以75mg 每日1次,合用阿司匹林,可合用或不合用溶栓剂。(对于年龄>75岁患者不推荐服用负荷剂量)
近期心肌梗死患者(从几天到小于35天),近期缺血性卒中患者(从7天到小于6 个月)或确诊外周动脉性疾病的患者:推荐剂量为每天75mg
三、 漏服怎么办?
l 在常规服药时间的 12 小时之内漏服:立即补服一次标准剂量,并按照常规服药时间服用下一次剂量
l 超过12 小时之后漏服:应在下次常规服药时间服用标准剂量,无需剂量加倍
四、 特殊人群
l 孕妇或哺乳期
怀孕期:目前关于此药对妊娠期妇女还没有明确的有害证据,但谨慎起见,应避免对孕妇应用氯吡格雷
哺乳期:谨慎起见,服用氯吡格雷治疗时期应停止哺乳
l 肝、肾功能损害者:对于可能有出血倾向的中度肝脏疾病或肾功能损害的患者,应慎用氯吡格雷
l 儿童:儿童患者中的有效性和安全性尚未建立
l 患出血性疾病的患者:氯吡格雷延长出血时间,患有出血性疾病(特别是胃肠、眼内疾病)的患者慎用
五、 能和其他药物一起吃吗?
l 口服抗凝剂:因合用会增加出血风险(如华法林等),需经医生评估后使用
l 质子泵抑制剂(PPI):奥美拉唑或埃索美拉唑与氯吡格雷同服或间隔12小时服用,均会导致氯吡格雷血药浓度的下降,故不推荐氯吡格雷与上述两种药物联合使用(泮托拉唑、兰索拉唑与氯吡格雷联用后,未观察到类似情况)
l 肝素:可能使出血危险性增加,合用时应注意观察
六、 什么时候能停药?
过早停用氯吡格雷可能导致心血管事件的风险增加。应避免中断治疗,如果必须停用氯吡格雷,需尽早恢复用药。
七、 吃着氯吡格雷,可以手术吗?
l 在需要进行择期手术的患者中,如抗血小板治疗并非必须,则应在术前7天停用氯吡格雷
l 在安排任何手术前和服用任何新药前,病人应告知医生正在服用氯吡格雷
八、 注意出血及血液学异常
l 由于出血和血液学不良反应的危险性,在治疗过程中一旦出现出血的临床症状,就应立即考虑进行血细胞计数和/或其它适当的检查2
参考文献
1. 张澍田.阿司匹林和氯吡格雷所致胃肠道损伤的防治策略[J].中国实用内科杂志,2011,31(05):336-337.
2. 中国硫酸氢氯吡格雷说明书-20220910版

PCI 一年后单抗维持治疗,选氯吡格雷还是阿司匹林?
1.PCI(经皮冠状动脉介入治疗)术后抗血小板策略
DAPT(双联抗血小板治疗)一直以来是冠心病尤其是ACS(急性冠状动脉综合征)患者的抗栓治疗基础1。接受PCI(经皮冠状动脉介入治疗)的患者应用DAPT较阿司匹林单药治疗可显著减少缺血事件2。因此,欧美和中国ACS诊疗指南一致推荐:所有ACS患者均应接受抗血小板治疗。非高出血风险患者,无论是行PCI还是单纯药物治疗,均建议接受12个月的DAPT1。
接受PCI的患者在6~12个月DAPT后,常将阿司匹林作为动脉粥样硬化心血管事件长期二级预防的单抗血小板药物使用,对于不能耐受阿司匹林治疗的患者,可选择氯吡格雷3。然而,长期使用阿司匹林与出血风险增加相关。CAPRIE研究共纳入19185例有动脉粥样硬化临床表现的患者,比较氯吡格雷与阿司匹林治疗降低血管事件风险的作用4。氯吡格雷组和阿司匹林组心肌梗死、缺血性卒中和血管性死亡的复合终点事件发生率分别为5.32%和5.83%。与阿司匹林组相比,氯吡格雷组相对风险降低8.7%(P=0.043)。结果表明氯吡格雷对减少动脉粥样硬化患者心血管不良事件方面比阿司匹林更有效、更安全。
因此,能否使用氯吡格雷常规替代阿司匹林,一直是临床关注的问题。
2.HOST-EXAM研究显示:PCI术后一年,单药维持治疗氯吡格雷优于阿司匹林
HOST-EXAM研究是全球第一个对比氯吡格雷与阿司匹林用于PCI术后一年患者的单药维持治疗疗效与安全性的前瞻性、随机化、开放标签、多中心研究5。
研究共纳入5438例接受冠状动脉支架治疗的患者。患者PCI后接受6-18个月的DAPT且未出现不良事件。随后随机(1:1)分配接受氯吡格雷75mg/d或阿司匹林100mg/d单药维持治疗,持续24个月。主要终点为全因死亡、非致死性心肌梗死、卒中、因ACS再入院以及BARC(出血学术研究联合会)≥3型出血的复合终点。
24个月随访期间,氯吡格雷组152例(5.7%)患者达主要终点,阿司匹林组207例(7.7%)患者达主要终点(P=0.003)。此外,氯吡格雷组患者发生血栓事件的比例为3.7%,阿司匹林组为5.5%(P=0.003);氯吡格雷组患者出血事件(BARC≥2型)比例为2.3%,阿司匹林组为3.3%(P=0.036)。
研究结果显示,在PCI后慢性维持期内,与阿司匹林单药治疗相比,氯吡格雷单药治疗显著降低了全因死亡、非致死性心肌梗死、卒中、ACS导致的再入院和BARC≥3型出血的风险。在经皮冠状动脉介入治疗后需要单抗血小板治疗的患者中,氯吡格雷单药治疗在预防未来不良临床事件方面优于阿司匹林单药治疗。
3.小结
DAPT是ACS非高出血风险患者的首选,指南推荐ACS患者在PCI后接受12个月的DAPT。接受PCI的患者在6~12个月DAPT后仍需长期的二级预防单抗治疗。HOST-EXAM研究显示,PCI术后一年,单药维持治疗氯吡格雷相比阿司匹林可带来更多临床获益,或将作为PCI术后单药维持治疗的优选。
参考文献:
1. 徐亚伟,张书宁.氯吡格雷/阿司匹林单片复方制剂抗血小板治疗中国专家共识[J].中国介入心脏病学杂志,2021,29(06):306-312.
2. 中华医学会心血管病学分会动脉粥样硬化与冠心病学组, 中华医学会心血管病学分会介入心脏病学组, 中国医师协会心血管内科医师分会血栓防治专业委员会等. 冠心病双联抗血小板治疗中国专家共识 [J] . 中华心血管病杂志, 2021, 49(5) : 432-454. DOI: 10.3760/cma.j.cn112148-20210125-00088.
3. Neumann FJ, Sousa-Uva M, Ahlsson A, Alfonso F, Banning AP, Benedetto U, Byrne RA, Collet JP, Falk V, Head SJ, Jüni P, Kastrati A, Koller A, Kristensen SD, Niebauer J, Richter DJ, Seferovic PM, Sibbing D, Stefanini GG, Windecker S, Yadav R, Zembala MO; ESC Scientific Document Group. 2018 ESC/EACTS Guidelines on myocardial revascularization. Eur Heart J. 2019 Jan 7;40(2):87-165. doi: 10.1093/eurheartj/ehy394. Erratum in: Eur Heart J. 2019 Oct 1;40(37):3096. PMID: 30165437.
4. CAPRIE Steering Committee. A randomised, blinded, trial of clopidogrel versus aspirin in patients at risk of ischaemic events (CAPRIE). CAPRIE Steering Committee. Lancet. 1996 Nov 16;348(9038):1329-39. doi: 10.1016/s0140-6736(96)09457-3. PMID: 8918275.
5. Koo BK, Kang J, Park KW, Rhee TM, Yang HM, Won KB, Rha SW, Bae JW, Lee NH, Hur SH, Yoon J, Park TH, Kim BS, Lim SW, Cho YH, Jeon DW, Kim SH, Han JK, Shin ES, Kim HS; HOST-EXAM investigators. Aspirin versus clopidogrel for chronic maintenance monotherapy after percutaneous coronary intervention (HOST-EXAM): an investigator-initiated, prospective, randomised, open-label, multicentre trial. Lancet. 2021 Jun 26;397(10293):2487-2496. doi: 10.1016/S0140-6736(21)01063-1. Epub 2021 May 16. PMID: 34010616.
展开更多











 洛阳市精神卫生中心
洛阳市精神卫生中心
 锦州市康宁医院
锦州市康宁医院
 广元市昭化区人民医院
广元市昭化区人民医院
 罗金泉中西医结合诊所
罗金泉中西医结合诊所
 京东互联网医院育婴师团队
京东互联网医院育婴师团队
 上海市普陀区中医医院
上海市普陀区中医医院
 滨州医学院附属医院
滨州医学院附属医院
 京东互联网医院育婴师团队
京东互联网医院育婴师团队
 广东药学院附属第一医院
广东药学院附属第一医院
 浙江省湖州市中心医院
浙江省湖州市中心医院




