患者朋友们您们好,胆囊癌是临床上最常见的胆道恶性肿瘤之一。据统计女性的发病率明显高于男性,大约是男性 3 倍左右。胆囊癌的预后往往欠佳,需要尽早手术治疗,同时辅助综合治疗以便取得较好效果。
目前研究,针对胆囊癌的发病原因还没有完全阐述清楚。但是,发生胆囊癌的高危因素目前发现很多,我们一起来分析一下。
- 胆囊结石:目前统计发现,胆囊癌患者大约 80%合并胆囊结石,胆囊结石越大其发生胆囊癌变的几率越高,其中大于 3 厘米以上的结石或者填满性结石其发生胆囊癌变的几率越是胆囊小结石患者的 2-3 倍左右。胆囊结石通过长久的反复刺激,摩擦胆囊内粘膜,尤其反复发作急性胆囊炎的患者,胆囊壁会明显增厚,胆囊粘膜受损明显,同时受损的胆囊粘膜会分泌有害粘液样分泌物,诱发胆囊癌的形成。
- 胆肠吻合术:患者由于其他疾病行胆管和空肠吻合改道手术。这会造成碱性肠液以及肠道内的大肠杆菌反流入胆管和胆囊内,长时间的刺激会导致胆囊粘膜癌变。
- 胆囊腺瘤:胆囊腺瘤属于胆囊息肉样病变的一种,目前证实这是胆囊癌的癌前病变。另外,胆囊息肉大于 1 厘米,基地部较宽,合并胆囊结石,息肉单发,60 岁以上女性,胆囊颈部息肉等等均是胆囊癌变的高危因素。
以上就是关于胆囊癌病因的相关内容,欢迎大家留言讨论交流。

患者朋友们大家好,胆囊恶性肿瘤的发病率呈现逐年增加的趋势,由于很多患者早期多没有明显的临床症状,一旦发现肿瘤性病变多处于中晚期,丧失手术的最好时机。很多患者带着疑问选择了放疗治疗,那么放疗的效果如何,有什么副作用吗,今天我们一起讨论一下。
一般来说,胆囊癌的首选效果最好的治疗还是手术治疗,放疗治疗的总体效果欠佳,而且常见很多副作用。主要表现有以下几点:
- 胃肠道反应,放射治疗会引起患者出现食欲明显减退,恶心,呕吐,腹胀,腹痛表现,放射性引起的损伤往往不容易短时间内恢复。需要较长的时间规律饮食,服药缓慢恢复。
- 放射性皮肤炎症,接受放射部位的皮肤会有疼痛,红肿,脱皮表现,随着放射治疗时间延长会有色素沉着,皮肤纤维瘢痕增生的情况出现。这时需要尽早用药治疗,以免引起进行性加重的感染。
- 神经系统的损伤,放射性损伤会导致颅脑水肿,继发性颅内高压,患者出现恶心,呕吐,头痛,嗜睡,甚至昏迷的情况出现。
- 免疫系统的损伤,放射线会造成机体免疫系统破坏,患者容易出现感冒,全身高热,寒战等感染,病毒感染等情况。
以上就是关于胆囊癌患者接受放射性治疗可能会出现的相关副作用。患者朋友们欢迎您随时给我留言,我尽量帮你分析解答。
患者朋友们大家好,今天和大家一起学习的科普话题是胆囊癌的手术方式有哪些。胆囊恶性肿瘤是临床上常见肿瘤性病变之一。目前对于胆囊癌的分期不同,手术方式也有差别。临床上常用的胆囊癌手术方式有以下几种:
1.仅行胆囊切除,若是胆囊癌细胞仅仅侵犯胆囊粘膜下层,没有肌层侵犯,没有淋巴结转移,这种情况下胆囊切除就可以完整切除肿瘤,术中一定要主要不要切破胆囊壁。
2.胆囊癌细胞侵犯到胆囊肌层甚至是胆囊浆膜层伴有淋巴结转移,这种情况下需要切除胆囊,同时肝脏部分楔形切除,肝脏切缘距离胆囊至少 2 厘米以上。术中可送肝脏切缘快速病理检查,确保肝脏切缘没有癌细胞残留。同时对于肿大的淋巴结进行轻松。
3.右半肝切除,对于胆囊癌侵犯右侧肝组织患者,局部切除胆囊达不到治疗肿瘤的目的,需要扩大切除范围,右半肝切除是比较常用手段,部分患者肿瘤侵犯右半结肠还需要行侵犯结肠切除,远端结肠封闭,近端结肠造瘘可能。
4.对于胆囊癌晚期,肿瘤细胞在腹腔及肝内广泛侵犯,没有手术切除机会的情况下可考虑做胆管空肠吻合,解除胆道梗阻的情况。或者可考虑行胆管支架置入避免梗阻性黄疸造成的肝功能衰竭。
以上就是今天的内容,欢迎大家关注我,可以给我留言,我竭诚为您服务。
隐匿性胆囊癌是指在患者因胆囊结石或胆囊息肉等疾病,行胆囊切除术,术后病理结果提示胆囊癌性肿瘤。这种情况,往往术前的常规检查并有发现胆囊恶性肿瘤,术中操作也没有发现胆囊明显异常,属于胆囊癌的早期。那么发现隐匿性胆囊癌后应该如何根治呢,下面我们大家一起来学习一下。
隐匿性胆囊癌的根治主要以术后的病理切片结果为依据,可以分为以下几种类型:
1,如果胆囊恶性肿瘤细胞仅局限在胆囊的粘膜,并没有突破胆囊肌层以及浆膜。手术切除的过程中胆囊并没有破裂,术中没有发现异常的淋巴结肿大,术后也没有发现淋巴结转移。这种情况下,理论上达到了隐匿性胆囊癌的根治效果,患者不需要再次行手术治疗,每3~6个月复查胆囊彩超或磁共振即可。 2,术后病理结果提示胆囊恶性肿瘤侵犯胆囊肌层或浆膜,或伴有胆囊三角区淋巴结侵犯。这种情况,必须要进行二次手术,部分肝脏的楔形切除,并尽可能地清扫肝门部的淋巴结。避免恶性肿瘤细胞的残留,依据二次术后病检结果决定是否行放化疗治疗。
隐匿性胆囊癌的发病相对较低,因为胆囊恶性肿瘤早期可没有明显的临床症状,所以大部分胆囊癌的患者,一旦发病均属于中晚期。但是隐匿性胆囊癌分期较早,手术根治率高,预后明显较好。

胆囊癌是一种侵袭性很强的恶性肿瘤。具有淋巴结转移早、可直接浸润肝组织、易发生腹腔种植和血型转移的特点。其死亡率很高,五年生存率小于 5%。平均生存期为 5 到 8 个月,因远期疗效差于肝癌及胰腺癌是名副其实的癌中之王。然而,确诊胆囊癌,并非不治之症,积极治疗,仍然可以获得治愈。下面介绍一个我们亲自诊疗的病例:
1、老年女性患者,69 岁,隐匿性病程,右下腹疼痛 16 天。
2、现病史:患者于 16 天前无明显诱因出现右下腹疼痛,性质为持续酸疼,无伴放射痛,无发热,无恶心呕吐,无腹泻等,遂于当地医院就诊,行 B 超示未见明显异常,予口服抗炎药治疗,症状未见缓解。5 天前患者再于当地医院行腹部 CT 检查,结果示: 1、胆囊壁局限性增厚,考虑胆囊 Ca 可能性大,2、肝右叶钙化灶。腹部 B 超示: 1、肝内钙化灶;2、胆囊内低回声;3、胆囊壁粗糙。建议进一步检查及治疗。现患者为进一步检查并行手术治疗收入我科。患者自患病以来,精神可,睡眠可,胃纳可,二便正常,近期体重未见明显下降。
3、查体:腹平坦,无腹壁静脉曲张,腹部柔软,无压痛、反跳痛,腹部无包块。肝脏未触及,脾脏未触及,Murphy 氏征阴性,肾脏无叩击痛,无移动性浊音。肠鸣音正常,4 次/分。
4、2017 年 04 月 15 日 CT 1、胆囊壁局限性增厚,考虑胆囊 Ca 可能性大,2、肝右叶钙化灶。
2017 年 04 月 16 日 B 超 1、肝内钙化灶;2、胆囊内低回声;3、胆囊壁粗糙。
MRI.jpg
MRI 诊断.jpg
1598168534575502.jpg
1598168542569007.jpg
MRI 诊断.jpg
术前核磁和增强核磁都确认高度怀疑胆囊癌,仔细分析核磁后,我们发现肿瘤没有侵透胆囊浆膜,决定为她施行微创胆囊+肝 V 段部分切除、肝十二指肠韧带淋巴结清扫术。术中发现,胆囊肿瘤未侵犯浆膜,于是按计划,我们进行了腹腔镜胆囊+肝 V 段部分切除、肝十二指肠韧带淋巴结清扫术。术后恢复顺利,术后第五天顺利出院。
病理.jpg
术后我们为其进行了一年的化疗、免疫加中医药治疗,复查未见肿瘤复发。
1598168910117468.jpg
1598168910841393.jpg
诊断胆囊癌并不可怕,配合治疗,仍然有治愈的可能。如果放弃治疗,耽误病情,甚至错过手术机会,才是最可怕的。胆囊癌的手术方式一般是要根据病人胆囊癌的分期分型来进行。胆囊的原位癌就是早期就局限于黏膜的,只把胆囊切除就够。如果胆囊癌侵犯到肌层这种情况,还需要看它的部位,要是位于胆囊床的就需要切除 2-3cm 的肝组织。如果不位于胆囊床可做胆囊切除,再加上肝十二指肠韧带淋巴结清扫就可以。淋巴结清扫包括肝十二指肠韧带,胆总管、门静脉、肝动脉这三大管道以外的软组织、包括肝总管周围的淋巴结也应该做相应的切除。如果达到了 IV 期,有相应的临近器官的受侵的话,也需要做临近器官的切除,如癌肿侵犯横结肠,可加做横结肠切除术,如侵犯胆总管下段,加做胰十二指肠切除。
北京医院 普通外科 刘燕南 主任医师、副教授
门诊时间:周二上午、周五上午

临床上胆囊癌根据浸润深度、周围脏器转移情况、淋巴结转移情况,往往分为四期,I 期胆囊癌为第一期,表示胆囊癌局限在胆囊粘膜层,没有或很少有转移。这一期患者的手术效果非常好;II 期胆囊癌为第二期,表示胆囊癌已经侵犯到胆囊壁全层,可能已经有附近的转移。这一期患者接受手术后有 20-30%的概率会生存至 5 年以上;III 期胆囊癌为第三期,表示胆囊癌已经突破胆囊包膜,侵犯到胆囊外,或侵犯到肝脏、胆管、十二指肠等附近的器官,并且有附近的淋巴结转移,这一期患者中的一部分还能接受外科切除手术,但总体治疗效果不好,很少部分患者能生存至 5 年以上;IV 期胆囊癌为第四期,表示胆囊癌已经发生全身性扩散,病人的生存时间很少超过一年。所以当病人被诊断为胆囊癌后,这时的临床分期与治疗选择和病人的预期生存时间有密切的关系。
今天给大家分享一例 III 期胆囊癌患者病历,看看是如何获得长期存活的:
- 中年女性,60 岁,病程 1 周。
- 患者 1 周前无明显诱因偶发左侧肩胛下疼痛 1 次,无恶心、呕吐、发热,无腹痛、腹胀、腹泻,无心悸、胸痛、憋气,无大小便性状改变。就诊我院门诊。查腹部 MRI 结果提示:胆囊稍大,形态及位置未见异常,边缘光整,胆囊壁稍厚,胆囊底部可见不规则结节影,凸向腔内生长,大小约 2.1×2.7cm, T1WI 等信号,T2WI 高信号,DWI 高信号。诊断考虑胆囊癌可能,腹腔内及腹膜后多发小淋巴结;脂肪肝。
- 既往史:脂肪肝,眩晕病史,胆管结石切开取石术后 5 年,绝育术后。
- 查体:体温: 36.3℃,脉搏: 72 次/分,呼吸: 18 次/分,血压: 138/80mmHg。
- 辅助检查:腹部 MRI: 胆囊癌可能,腹腔内及腹膜后多发小淋巴结;脂肪肝。
术前 CT.jpg
1598245805537550.jpg
术前 CT、MRI 高度怀疑胆囊癌,考虑肿瘤突破包膜,决定为患者施行开腹胆囊癌根治,胆囊+肝 V 段部分切除+淋巴结清扫。术后第一天下地活动饮水、第二天进食,术后由于伤口脂肪液化,多住了几天,术后 14 天顺利恢复出院。术后经过免疫治疗、化疗一年,目前随访已近 3 年,无肿瘤复发。
1598246342563257.jpg
1598246346204356.jpg
1598246396530031.jpg
1598246401894047.jpg
根治性切除手术是唯一可能治愈胆囊癌的方法。胆囊癌的外科治疗涉及肝脏部分切除、联合器官切除或联合血管切除重建、淋巴结清扫、肝外胆管处理、胆囊管癌处理等等一系列复杂的判断和处理,建议在具有经验丰富的肝胆胰外科医师和病理科医师的医疗中心完成。术后建议根据病理、分期,进行化疗、靶向、免疫治疗,有时候晚期患者还要接受放射治疗。
胆囊癌患者术后,应该详细记录流行病学、临床分期、病理学类型、手术方式、化疗、靶向治疗、免疫治疗、放疗、肿瘤复发、随访终止时间及原因等,以便于随访。胆囊癌患者根治性切除术后建议 1 年内每 3 个月复查一次,1 年后每 6 个月复查一次;胆囊癌根治性术后需辅助治疗或胆囊癌姑息治疗的患者,应按治疗周期接受治疗和随访。
北京医院 普通外科 刘燕南 主任医师、副教授
门诊时间:周二上午、周五上午
近期,“21岁女生下腹疼痛确诊胃癌晚期”的话题冲上热搜,她说自己“饮食习惯正常,偶尔不吃早饭,偶尔熬夜,目前已接受3次化疗”,并建议大家一定要饮食习惯规律,千万不要不吃早饭。希望她能早日康复!
胃癌为何盯上年轻人?为什么胃癌一发现就是晚期?哪些习惯能帮助远离胃癌?今天来走进胃癌诊疗的相关知识,探寻健康的远离癌症之路。
胃癌越来越年轻化,为什么一发现就是晚期?
胃癌作为一种常见的恶性肿瘤,其带来的危害不容小觑。2020年的数据显示,超百万例胃癌患者中,有超过76万人因此失去生命[1]。从发病年龄的特点来看,40岁似乎成为了一个关键的分水岭。40岁之前,女性胃癌发病率高于男性,然而40岁之后,形势发生反转,男性胃癌发病率急剧上升[2]。
同时,年轻人患胃癌进入不可切除阶段后,生存率低让人担忧,平均生存期仅为5-6个月[2]。一般来说,胃癌患者确实更多见于老年人,像美国确诊胃癌的患者平均年龄约为68岁。但也正因为如此,年轻人患胃癌往往容易被大家忽视。青年胃癌患者通常在晚期才被诊断出来,且伴有器官受累,这表明疾病负担可能更大,可能导致长期生存状况不佳。让人更担心的是,大部分青年胃癌患者可能没有任何症状 ,因此需要重视早期诊断。青年胃癌的早期诊断有助于提高长期生存率。
目前指南暂未将年轻人群列为内镜筛查对象 [2],会延迟检查和诊断 ,导致在发现时已处于更晚期。在胃癌高发的韩国和日本,已引入大规模筛查内镜检查以检测早期胃癌。但筛查对象仅限于40岁及以上的人群[2]。
年轻胃癌生存率低,如何预防?
根据发生部位的不同,胃癌分为贲门癌和非贲门癌,贲门位于食管和胃的交接的地方。相关风险因素可以参考下表[3]:
表1 胃癌的风险因素
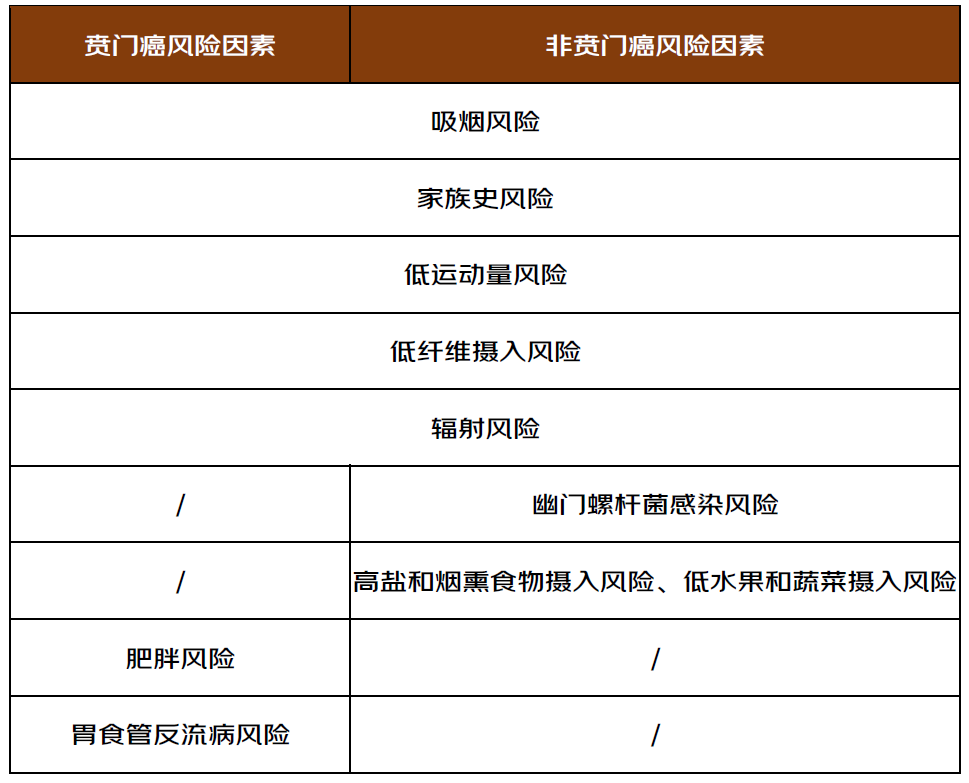
预防胃癌从远离这些可能增加患癌风险的危险因素说起,主要包括感染幽门螺杆菌(Hp)、吸烟、烟熏/腌制的肉类、肥胖和饮酒等。
1.幽门螺杆菌
幽门螺杆菌被归类为I类致癌物,是胃癌的主要环境风险因素。大多数非贲门胃癌的罪魁祸首就是慢性幽门螺杆菌感染。不同国家的研究中,幽门螺杆菌在青年胃癌患者中的感染发生率在23.9%-88%[2]。
2.吸烟
吸烟被归类为胃癌的I类致癌物。在一项荟萃分析中[4],吸烟者患胃癌的风险增加25%。与从不吸烟的人相比,每天吸烟超过20支的人胃癌风险增加32%,吸烟持续40年或以上者风险增加33%。吸烟与贲门胃癌的关联最为密切。
3.喝酒
饮酒与胃癌风险增加有关,尤其当每天饮酒30g以上时。在一项研究,饮酒者与非饮酒者相比,患胃癌的风险显著更高[4]。喝酒后,酒精(乙醇)会在体内代谢成乙醛,乙醛可通过抑制DNA甲基化诱导DNA损伤,进而复制出错产生癌细胞。
4.烟熏和腌制的肉
烟熏和腌制的肉是常见的致癌物,红肉的消费与非贲门胃癌的发展有关。从数据上来看,红肉、烟熏/腌制的肉分别增加41%和57%的胃癌风险。研究表明,每天吃100g红肉,胃癌风险增加26%,每天额外摄入50g烟熏/腌制的肉,风险增加72%[4]。
为啥烟熏和腌制肉会致癌?可能和加工肉中致癌化合物(N-亚硝基化合物)有关,它们有助于形成DNA加合物,这是致癌的风险因素。此外,烹饪和储存方法也会增加胃癌风险。比如高温烹饪的肉类会产生杂环胺和多环芳烃。
5.肥胖
近年来,肥胖是很多癌症发生的一个相关风险因素。体重指数(BMI)在正常范围内(<25)的人,患食管胃交界处癌症(像贲门胃癌就属于这类癌症)的风险相对较低。但如果BMI达到30-35之间,那患这种癌症的风险就会变成正常体重者的2倍;要是BMI超过40,患这种癌症的风险就会变成正常体重者的3倍[3]。肥胖可能会增加胃食管反流的发生率,而胃食管反流是巴雷特食管以及最终食管腺癌和贲门胃癌的公认病因。此外,胰岛素抵抗可能具有致癌作用。
除了预防,有哪些检查可以更早发现胃癌?
胃癌的基本检查包括内镜和影像学检查,内镜检查是确诊胃癌的依据和金标准,而影像学等检查有助于发现疾病进展到那一个阶段。我国指南建议40岁以上/有胃癌家族史的人,都可以做一下胃癌检查(详见下图)。
1.胃镜检查
胃镜检查时,会把一根细细的、像管子一样的仪器(也就是内窥镜)从嘴巴伸进去,然后顺着喉咙慢慢进到食管里。这根管子上有灯,还有能用来观察的镜片,这样医生就能清楚地看到食管、胃里面的情况。而且这个管子上可能还带有能取下一些组织的工具,如果取了组织,就可以放在显微镜下面仔细查看,看看是不是有生病的迹象。
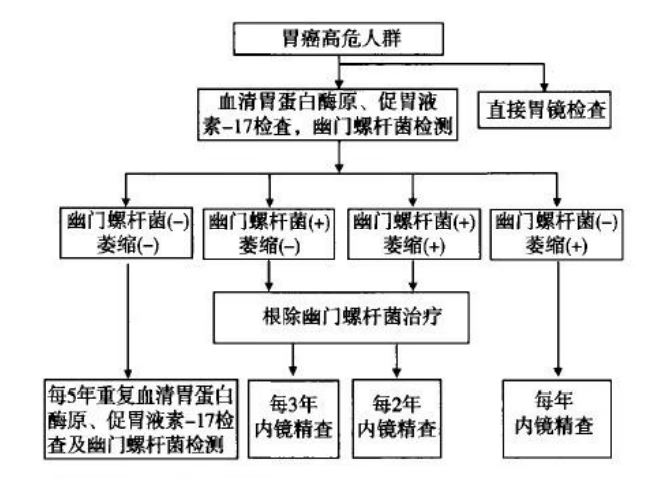
指南截图
2.血清PG检测
我国在进行胃癌筛查的时候,有一个判断胃癌高危人群的标准。如果一个人的血清PG I浓度≤70μg/L,并且PG I和PG II的比值≤3.0,那这个人就可能属于胃癌高危人群。医生会根据这个检测结果,再结合幽门螺杆菌检测的情况,把人们患胃癌的风险分成不同的层次。然后根据风险层次来决定下一步该做哪些检查,这样就能更好地发现可能存在的胃癌问题。
3.胃泌素-17(G-17)检测
通过检测血清中胃泌素-17(G-17)的浓度,可以帮助诊断萎缩性胃炎的类型。这个检测能让医生更清楚胃部的情况,对诊断萎缩性胃炎很有帮助。
4.上消化道钡餐检查
以前会用X线钡餐检查来查看胃部有没有病变,但是这个检查方法有缺点,它能发现问题的能力(敏感性)和确定是不是真有问题的能力(特异性)都不太高。现在有了更好的内镜检查方法,所以就不再推荐用X线消化道钡餐来筛查胃癌了,因为内镜检查能更准确地发现胃部的病变情况。
参考来源:
1.Li J, Kuang XH, Zhang Y, Hu DM, Liu K. Global burden of gastric cancer in adolescents and young adults: estimates from GLOBOCAN 2020. Public Health. 2022 Sep;210:58-64. doi: 10.1016/j.puhe.2022.06.010. Epub 2022 Jul 20. PMID: 35870322. 2.Kono Y, Kanzaki H, Iwamuro M, Kawano S, Kawahara Y, Okada H. Reality of Gastric Cancer in Young Patients: The Importance and Difficulty of the Early Diagnosis, Prevention and Treatment. Acta Med Okayama. 2020 Dec;74(6):461-466. doi: 10.18926/AMO/61204. PMID: 33361865. 3.Karimi P, Islami F, Anandasabapathy S, Freedman ND, Kamangar F. Gastric cancer: descriptive epidemiology, risk factors, screening, and prevention. Cancer Epidemiol Biomarkers Prev. 2014 May;23(5):700-13. doi: 10.1158/1055-9965.EPI-13-1057. Epub 2014 Mar 11. PMID: 24618998; PMCID: PMC4019373. 4.Conti CB, Agnesi S, Scaravaglio M, Masseria P, Dinelli ME, Oldani M, Uggeri F. Early Gastric Cancer: Update on Prevention, Diagnosis and Treatment. Int J Environ Res Public Health. 2023 Jan 25;20(3):2149. doi: 10.3390/ijerph20032149. PMID: 36767516; PMCID: PMC9916026. 5.胃癌诊疗指南(2022版). 6.Stomach Cancer guideline of NATIONAL CANCER INSTITUTE.
甲状腺是一个位于我们脖子前面的腺体,形状像一只蝴蝶。甲状腺的作用是制造甲状腺激素,如T4和T3,甲状腺需要碘来制造这些激素,碘可以从我们吃的食物和加碘的盐中获取。
甲状腺的后面还有四个小小的腺体,大小就像豌豆一样。这些腺体叫做甲状旁腺,它们负责控制我们血液中的钙含量。甲状腺癌是一种在头颈部比较常见的癌症,它发生在甲状腺这个腺体里。
源于甲状腺滤泡上皮细胞或滤泡旁细胞的恶性肿瘤。据报道[1],在过去40年中,甲状腺癌的发病率增加了313%。我国甲状腺癌的发病率病例由10030例(1990年)增加至39080例(2019年),增加289.6%。
4类人警惕患甲状腺癌风险
1.接触过辐射的人
儿童时期如果接触过电离辐射,比如X光或者核事故,长大后得一种叫做乳头状甲状腺癌的风险会大大增加[2]。
如在切尔诺贝利核事故发生后,乌克兰对很多18岁以下的孩子进行了甲状腺癌的检查,结果发现每10000个孩子里就有1.3-35.1个得了甲状腺癌。且辐射剂量越大,得病的风险也越高。如果孩子很小的时候就接触到辐射,那么他们长大后得甲状腺癌的风险会更高,这种风险甚至在接触辐射后的30年里都还存在。
2.年龄较大的人
年纪越大,得甲状腺癌的可能性越高,而且治疗效果可能也不如年轻人。比如,60-79岁的人群中,每100000人每年就有13.15个新病例,死亡人数是0.22。相比之下,20-39岁的人群中,每100000人每年新病例只有8.00个,死亡人数是0.02[3]。
3.家里有人得过甲状腺癌
大部分甲状腺癌并不是因为遗传,但如果家里有人得过甲状腺癌,或者有一些特定的遗传病,那么你得甲状腺癌的风险可能会增加。
4.出现甲状腺肿且促甲状腺素水平高
有研究表明,如果你的甲状腺有结节(也就是甲状腺肿),那么你得甲状腺癌的风险可能会增加。在一项研究中,843名因为甲状腺结节等问题接受手术的患者中,手术前血液中促甲状腺素水平较高的人更容易得甲状腺癌。
具体来说,促甲状腺素水平低于0.06mlU/L的患者中,有16%的人得了甲状腺癌。而促甲状腺素水平5mlU/L或更高的患者中,有52%的人得了甲状腺癌。这说明,促甲状腺素水平较高可能与甲状腺癌的风险增加有关。
怀疑甲状腺癌,该去做哪些检查?
甲状腺结节检查
如果脖子不舒服,想确定你的脖子是否存在甲状腺结节,可以做一个血液检查和一个超声波检查。这些检查结果会帮助医生决定要不要进一步做活检。
TSH血液检查
甲状腺刺激激素(TSH)是一种大脑里的垂体腺分泌的激素,它控制着甲状腺的活动。这个血液检查不是为了查出我们有没有甲状腺癌,而是为了看结节是否在产生甲状腺激素。通常,能产生甲状腺激素的结节不太可能是癌。如果TSH水平高,那可能是因为甲状腺激素水平低;如果TSH水平低,那可能是因为甲状腺激素水平高,这种情况叫做甲状腺功能亢进,也就是甲状腺太活跃了。在这种情况下,医生可能会让你做一个放射性碘摄取测试。
超声波检查
超声波检查是检查甲状腺癌最常用的方法。它用声波来形成图像,这样医生就可以看到结节的大小、形状和位置。这个检查很快,也不疼。只需要需要躺下来,医生会在你脖子上涂一层凝胶,然后用一个手持的探头在甲状腺区域滑动。如果超声波发现你脖子上的淋巴结看起来有问题,医生可能会建议你做CT或MRI检查,有时候还会用一种叫做对比剂的东西让图像更清楚。
活检
活检是从身体里取出一点液体或组织样本来检查。医生会根据结节的大小和超声波检查的结果来决定要不要做活检。有些结节可能不需要活检,而是定期用超声波检查来观察。
近期两款药获孤儿药认定[1-2],一款是维立志博双抗LBL-034获美国FDA孤儿药认定,用于治疗多发性骨髓瘤;另一款是Cumberland的Ifetroban,用于治疗与杜氏肌营养不良症相关的心肌病。期待更多新药上市,给更多患者带来希望。
LBL-034是一种新型双特异性抗体,可以同时结合T细胞上的CD3和癌细胞上的肿瘤相关抗原GPRC5D,使T细胞与癌细胞靠近,从而有效激活T细胞攻击和杀死癌细胞。LBL-034表现出更高的GPRC5D结合亲和力和效力,同时不易诱导T细胞耗竭和胞死亡。
什么是多发性骨髓瘤?
这种新药是用来治疗多发性骨髓瘤的,这是一种发生在骨髓里的癌症。骨髓是骨头中间的部分,里面有一种特殊的细胞叫做浆细胞,它们能制造抗体,帮助我们抵抗感染。正常情况下,浆细胞是好的,但多发性骨髓瘤的浆细胞出了问题,变得不正常,开始疯狂增长。
这种异常有哪些危害? 浆细胞在骨髓中的增殖会阻止健康血细胞的产生,导致贫血(红细胞减少),从而导致疲劳。骨髓中异常浆细胞的生长也会损害骨骼,造成溶骨性病变和骨折。骨骼分解会导致高血钙水平(高钙血症),从而损伤肾脏。此外,癌性浆细胞产生的M蛋白可在肾脏中积聚并损害肾功能[3]。
作为血液系统第二大常见肿瘤[4],数据显示,全球大约有16万人被诊断出患有这种病,占所有癌症诊断的0.9%。在这16万人中,大约有9万是男性,7万是女性。在死亡率方面,2018年全球大约有10.6万人死于多发性骨髓瘤,这个数字占所有因癌症死亡人数的1.1%。在这10.6万人中,大约有5.9万是男性,4.7万是女性[5]。患多发性骨髓瘤的生存率取决于诊断时的分期,局部疾病患者的5年生存率为74.8%(仅占所有病例的5%),全身性多发性骨髓瘤的5年生存率为52.9%。
多发性骨髓瘤的3大检查
生存率这么低的多发骨髓瘤,到底如何才能提前发现?根据NCCN指南[6],包括以下筛查方式:
1.血液检测
血清定量免疫球蛋白这个检查测量血液中抗体(IgA、IgG、IgM,有时是IgD和IgE)的数量。它显示任何类型的抗体水平是否过高或过低。单一抗体的异常水平可能表明它正在失控增长。
M蛋白检测
癌性浆细胞产生的M蛋白可在肾脏中积聚并损害肾功能。因此检测M蛋白很重要,包括血清蛋白电泳(SPEP)和血清免疫固定电泳(SIFE)。血清蛋白电泳(SPEP)是一种测量血液中M蛋白数量的检测。这个检查用于诊断和监测多发性骨髓瘤。血清免疫固定电泳(SIFE)识别血液中哪种类型的M蛋白。
血清游离轻链测定
这个检查测量血液中游离轻链的数量。即使无法使用电泳测量血液中或尿液中的M蛋白数量,这个检查对于诊断和监测多发性骨髓瘤也很有帮助。
血细胞数量
全血细胞计数(CBC)是一种测量血样中血细胞数量的检测。它包括白细胞、红细胞和血小板的数量。CBC应该包括差异。差异测量不同类型的白细胞。血液化学检查血液化学检查测量血液中不同化学物质的水平。包括以下指标:
白蛋白 白蛋白是血浆中的主要蛋白质,其水平低可能是晚期多发性骨髓瘤或其他健康状况的标志。
β2微球蛋白 β2微球蛋白是由许多细胞产生的蛋白质,包括多发性骨髓瘤细胞。体内这种蛋白质的数量通常可以反映多发性骨髓瘤的进展程度。
血尿素氮(BUN) 血尿素氮是肝脏产生的废物。它被肾脏过滤后进入尿液。血液中高水平可能是肾脏损伤的标志。
钙 钙是许多部位发现的矿物质,尤其是在骨骼中。血液中钙水平高可能是多发性骨髓瘤破坏骨骼的标志。血液中钙过多(高钙血症)可能会损害你的肾脏,并引起疲劳、虚弱和混乱的症状。
肌酐 血液中肌酐高水平可能是肾脏损伤的标志。
乳酸脱氢酶(LDH) 乳酸脱氢酶是由许多类型的细胞产生的蛋白质,包括多发性骨髓瘤细胞。LDH高水平可能是晚期多发性骨髓瘤的标志。
肝功能检查 水平过高或过低表明肝脏疾病或损伤。
2.尿液检测
尿液检查可以用来诊断多发性骨髓瘤,评估肾脏是否正常,也用来评估肿瘤负担,来判断多发性骨髓瘤的程度。包括以下指标:
总蛋白检查
24小时尿液中的蛋白质有助于测量多发性骨髓瘤细胞的肿瘤负担。
M蛋白数量和类型
尿液蛋白电泳(UPEP)测量尿液中M蛋白数量,尿液免疫固定电泳(UIF)是一个识别尿液中M蛋白类型的检查。
3.活检
要确认是否患有癌症,必须从身体中取出组织或液体样本进行检查,这也被称为活检。活检通常是一个安全的检查,通常可以在大约30min内完成。
多发性骨髓瘤细胞通常在骨髓中发现,所以需要在骨髓接受活检。样本通常从骨盆骨(靠近臀部)取出,它包含大量的骨髓并且靠近身体的表面。
参考来源:
1.Leads Biolabs Receives Orphan Drug Designation from the US FDA for LBL-034, a Uniquely Designed, Highly Differentiated Anti-GPRC5D/CD3 Bispecific Antibody, for the Treatment of Multiple Myeloma.
2.CUMBERLAND PHARMACEUTICALS RECEIVES FDA ORPHAN DRUG AND RARE PEDIATRIC DISEASE DESIGNATIONS FOR NEW TREATMENT OF DUCHENNE MUSCULAR DYSTROPHY CUMBERLAND.
3.Silberstein J, Tuchman S, Grant SJ. What Is Multiple Myeloma? JAMA. 2022 Feb 1;327(5):497. doi: 10.1001/jama.2021.25306. PMID: 35103765.
4.中国医师协会血液科医师分会, 中华医学会血液学分会. 中国多发性骨髓瘤诊治指南(2022年 修订)[J]. 中华内科杂志, 2022, 61(5): 480-487. DOI: 10.3760/cma.j.cn112138-20220309-00165.
5.Padala SA, Barsouk A, Barsouk A, Rawla P, Vakiti A, Kolhe R, Kota V, Ajebo GH. Epidemiology, Staging, and Management of Multiple Myeloma. Med Sci (Basel). 2021 Jan 20;9(1):3. doi: 10.3390/medsci9010003. PMID: 33498356; PMCID: PMC7838784.
6.NCCN Guidelines for Patients Multiple Myeloma.
李婆婆是位在广州生活的清洁工阿姨,过着忙碌但充实的生活。既往她身体一直都很不错,但是最近开始莫名其妙地感到疲劳,体重也开始下降。经过多次检查,她被诊断出患有慢性淋巴细胞白血病。这个消息如同晴天霹雳,彻底改变了她的生活轨迹。
慢性淋巴细胞白血病,简称CLL,是主要发生在中老年人群的一种成熟B淋巴细胞肿瘤,以淋巴细胞在外周血、骨髓、脾脏和淋巴结聚集为特征[1]。
“医生,我还有救吗?”
看着网上推荐的各种治疗选择,李婆婆和她的家人感到非常焦虑和困惑,不知道该如何选择最合适的治疗方案。
一、慢性淋巴细胞白血病的治疗指征
在科普具体治疗方法之前,首先我们要清楚,在临床上并不是所有确诊的淋巴瘤患者都需要立即治疗。只有出现以下至少1项治疗指征[1]才需要开始治疗:
1.进行性骨髓衰竭的证据:表现为血红蛋白和(或)血小板进行性减少。
2.巨脾(如左肋缘下>6 cm)或有症状的脾肿大。
3.巨块型淋巴结肿大(如最长直径>10 cm)或有症状的淋巴结肿大。
4.进行性淋巴细胞增多,如2个月内淋巴细胞增多>50%,或淋巴细胞倍增时间(LDT)<6个月。如初始淋巴细胞<30×109/L,不能单凭LDT作为治疗指征。
5.慢性淋巴细胞白血病/小淋巴细胞淋巴瘤导致的有症状的脏器功能异常(如:皮肤、肾、肺、脊柱等)。
6.自身免疫性溶血性贫血(AIHA)和(或)免疫性血小板减少症(ITP)对皮质类固醇反应不佳。
7.至少存在下列一种疾病相关症状:①在前6个月内无明显原因的体重下降≥10%。②严重疲乏(如ECOG体能状态评分≥2分;不能进行常规活动)。③无感染证据,体温>38.0 ℃,≥2周。④无感染证据,夜间盗汗>1个月。
符合上述任何 1 项即可开始治疗。不符合治疗指征的患者,每 2~6 个月随访,随访内容包括血常规、临床症状和肝、脾、淋巴结肿大等。
所以,不是得了慢性淋巴细胞白血病就都要立马上治疗!
二、慢性淋巴细胞白血病的常用治疗方法
对于慢性淋巴细胞白血病(CLL)患者而言,如果满足治疗指征,治疗的选择主要依赖于患者的基因特征(如是否存在del(17p)或TP53突变),以及患者身体状况是否良好。这两点是医生选择治疗药物的关键。在此,根据最新2024中国临床肿瘤学会淋巴瘤诊疗指南,我们简单列举一些常见的CLL治疗推荐,但具体治疗方案需要医生根据患者的状况个性化决定。
CLL 初治患者治疗指南
分层1 |
分层2 |
分层3 |
I级推荐 |
II级推荐 |
III级推荐 |
无治疗指征 |
观察等待,每2~6个月随访1次 |
|
|
||
有治疗指征 |
无del(17p)/TP53基因突变 |
≥65岁或存在严重伴随疾病(CIRS评分>6分或CrCl<70ml/min)的<65岁患者 |
泽布替尼(1类) |
伊布替尼(1类) 奥布替尼(2B类) 阿克替尼±奥妥珠单抗(1类) 维奈克拉±奥妥珠单抗(1类) 伊布替尼±奥妥珠单抗(2B类) 伊布替尼±维奈克拉(2B类) 仅在维奈克拉或BTK抑制剂不可获得或有禁忌时,或在快速进展需要减轻瘤负荷的情况下使用: 1)苯丁酸氮芥+利妥昔单抗/奥妥珠单抗(2A类) 2)苯达莫司汀(70mg/m2起始,若能耐受,下一周期增加至90mg/m2)+利妥昔单抗/奥妥珠单抗(2A类,不用于衰弱患者) 3)甲泼尼龙冲击+利妥昔单抗/奥妥珠单抗(2B类) |
|
有治疗指征 |
|
<65岁且无严重伴随疾病(CIRS评分≤6分) |
氟达拉滨+环磷酰胺+利妥昔单抗(仅推荐应用于IGHV突变阳性且TP53未突变的患者)(1类) 泽布替尼(1类) |
伊布替尼(1类) 奥布替尼(2B类) 阿克替尼±奥妥珠单抗(1类) 维奈克拉±奥妥珠单抗(1类) 伊布替尼±奥妥珠单抗(2B类) 伊布替尼±维奈克拉(2B类) 仅在维奈克拉或BTK抑制剂不可获得或有禁忌时,或在快速进展需要减轻瘤负荷的情况下使用: 苯达莫司汀+利妥昔单抗/奥妥珠单抗(2A类) |
甲泼尼龙冲击+利妥昔单抗(3类) |
有治疗指征 |
有del(17p)/TP53基因突变 |
泽布替尼(2A类) |
伊布替尼(2A类) 奥布替尼(2B类) 阿克替尼±奥妥珠单抗(2A类) 维奈克拉±奥妥珠单抗(2A类) 伊布替尼±维奈克拉(2B类) |
仅在维奈克拉或BTK抑制剂不可获得或有禁忌时,或在快速进展需要减轻瘤负荷的情况下使用: 甲泼尼龙冲击+利妥昔单抗/奥妥珠单抗(2A类) 奥妥珠单抗(2A类) |
|
CLL复发/难治患者治疗指南
分层 |
I级推荐 |
II级推荐 |
III级推荐 |
无del(17p)/TP53基因突变 |
泽布替尼(1类) 阿克替尼(1类) 维奈克拉+利妥昔单抗(1类) |
伊布替尼(1类) 维奈克拉(2A类) 奥布替尼(2B类) 伊布替尼+维奈克拉(2B类) 一线治疗获得一定的疗效持续时间时,可考虑再次使用: 维奈克拉+奥妥珠单抗(2A类) |
以下用于BTK抑制剂和维奈克拉治后复发/难治的患者:
|
伴del(17p)/TP53基因突变 |
泽布替尼(1类) 阿克替尼(1类) 维奈克拉+利妥昔单抗(1类) 维奈克拉(2A类) |
伊布替尼(1类) 伊布替尼+维奈克拉(2B类) 奥布替尼(2B类) 一线治疗获得一定的疗效持续时间时,可考虑再次使用: 维奈克拉+奥妥珠单抗(2A类) |
以下用于BTK抑制剂和维奈克拉治后复发/难治的患者:
|
CLL不同治疗方案的优缺点
事实上,每种治疗方案都有着各自的优劣势,我们不能简单理解治疗方案是好还是坏,适不适合患者才更重要。我们例举了5种CLL常见治疗方案的治疗特点,帮助您理解每种治疗的适应证和可能的副作用[2,3]:
治疗方案 |
治疗特点 |
需关注的问题 |
BTK抑制剂(如泽布替尼、伊布替尼) |
- 高效阻断B细胞信号通路,适用于多种患者群体,包括复发、难治性患者。 |
- 可能导致心血管副作用,如心房颤动和高血压。 |
氟达拉滨+环磷酰胺+利妥昔单抗(FCR) |
- 经典的化疗方案,对无高危因素、体能状态良好的年轻患者有效。 |
- 强烈的免疫抑制作用,增加感染风险。 |
苯达莫司汀+利妥昔单抗(BR) |
- 较好的疗效和耐受性,适合无高危因素的老年患者。 |
-可能导致血液学毒性,如白细胞减少。 |
造血干细胞移植 |
-对难治性CLL和Richter转化患者有效。 |
- 高度侵袭性,副作用严重,包括移植物抗宿主病(GVHD)。 |
CLL治疗方案之BTK抑制剂
实际上,CLL治疗的一线推荐,在近几年发生了翻天覆地的变化。
在2016年,FCR方案(氟达拉滨、环磷酰胺和利妥昔单抗)和BR方案(苯达莫司汀+利妥昔单抗),即化疗药物和免疫疗法的结合,通常是CLL治疗的第一选择。
2016年,伊布替尼被FDA批准用于未接受过治疗(初治)的CLL患者,标志着BTK抑制剂开始正式进入一线治疗领域。2020年后,随着新一代BTK抑制剂的推出,BTK抑制剂逐渐成为多种CLL患者的一线推荐治疗方案[4]。
BTK抑制剂属于靶向治疗中的一种,相比于传统治疗,BTK抑制剂的优势包括[5]:
- 高效性:BTK抑制剂针对性强,能够有效阻断B细胞受体信号通路,对CLL患者的治疗效果尤为显著。 在一项随机Ⅲ期研究中[6],269例初治65岁及以上且无del(17p)的CLL患者被随机分为伊布替尼组和苯丁酸氮芥组,中位随访60个月时,伊布替尼组的PFS和ORR分别为70%和83%。另一项多中心单臂1/2期试验中[7],99例初治CLL患者口服阿卡替尼治疗直至现进展或不可接受的毒性,中位随访53个月时85例仍在治疗,ORR为97%。在SEQUOIA研究中,352例初治CLL患者被纳入研究,所有患者均为65岁及以上且不携带del(17p)突变。研究将患者分为接受泽布替尼治疗的实验组和接受标准治疗(包括苯丁酸氮芥或伊布替尼)的对照组。中位随访时间为26.5个月,结果显示泽布替尼组的无进展生存期(PFS)达到88%,客观缓解率(ORR)为92%[8]。这些研究证明了BTK抑制剂在治疗初治患者中的高效性。
2.副作用较少:与传统治疗相比,BTK抑制剂的副作用相对较少。常见副作用包括轻度恶心、疲劳和皮疹,不良反应程度低于传统免疫化疗和放疗,并且相对较少产生3-4级不良事件[9]。患者生活质量因此得以提高。
3.服用便捷性:BTK抑制剂(如泽布替尼、伊布替尼)为口服药物,无需频繁就医,治疗过程更加方便。患者只需按医生建议定期服药,极大地减少了治疗对日常生活的干扰。
4.起效快速:BTK抑制剂能够迅速起效,缓解症状速度快。。不同BTK抑制剂的临床研究数据显示BTK抑制剂不仅可以快速改善症状,还能在短时间内帮助患者感受到病情的好转。
如何选择最佳治疗方案?
在面对多种治疗选择时,患者首先要做的是与医生充分沟通,了解每种治疗方案的治疗特点,并结合自己的健康状况和生活方式和医生一起做出最佳决策。以下是一些给患者的建议:
1.全面了解治疗方案:根据自身情况,知晓每种治疗方法的效果和副作用,了解治疗方案可能会有什么受益和风险。同时相信医生最后给出的推荐,遵医嘱按时服药。
2.不要一成不变,也不要完全参考别人:每个患者的病情和身体状况不同,也许同样的治疗方案别的患者效果很好,但是放到自己身上可能就没有效果,如果初始治疗方案效果不佳或者副作用明显,要及时找医生探讨。
3.注重生活质量:治疗的目的不仅仅要考虑延长生命,更要注重生活质量,尽可能选择令自己满意、副作用较少、对生活影响较小的治疗方法。
4.调节心情,树立治疗信心:无论何种治疗方案,癌症的治疗都是令人害怕的,心理建设十分关键。及时与家人、朋友沟通,获得情感支持,树立信心,坚持用药。
总结
李婆婆在医院就诊后,医生经过详细的询问和检查发现,李婆婆的体重下降幅度轻微,没有盗汗和发热,也没有明显的淋巴结肿大,且仍能维持正常的日常生活活动。综合评估后,医生认为李婆婆目前没有明显的治疗指征,因此建议她不需额外的药物治疗。医生建议李婆婆保持良好的生活习惯,例如均衡饮食和适量运动,同时保持积极的心理状态。为了及时监测病情的变化,医生建议她每3个月来医院进行随访,以评估病情进展和调整治疗方案。
“哪怕之后需要药物治疗,也不用担心,在医学的不断进步下,慢性淋巴细胞白血病的治疗也将越来越个体化,正在让更多患者重获希望。”
免责申明:本材料仅供医疗卫生专业人士参考,仅作科学信息交流目的,非广告用途,亦不构成对任何药物的商业推广或对诊疗方案的推荐。
参考文献:
- 中国抗癌协会血液肿瘤专业委员会, 中华医学会血液学分会, 中国慢性淋巴细胞白血病工作组. 中国慢性淋巴细胞白血病/小淋巴细胞淋巴瘤的诊断与治疗指南(2022年版) [J] . 中华血液学杂志, 2022, 43(5) : 353-358. DOI: 10.3760/cma.j.issn.0253-2727.2022.05.001.
- 谭巧云,文秋月,张利玲.慢性淋巴细胞白血病/小淋巴细胞淋巴瘤的治疗进展[J].中国肿瘤临床与康复,2023,30(04):230-237.
- 陈丹, 王美懿,田晨.慢性淋巴细胞白血病/小淋巴细胞淋巴瘤靶向治疗的最新研究进展[J].中国实验血液学杂志,2024,32(02):643-646.
- 唐潇,邹文蓉,彭鹏,白洋禄.Zanubrutinib在B细胞淋巴瘤中的临床应用[J].中国实验血液学杂志,2022,30(03):965-969.
- 中国临床肿瘤学会(CSCO)淋巴瘤专家委员会. 布鲁顿酪氨酸激酶抑制剂治疗B细胞恶性肿瘤中国专家共识 [J] . 白血病·淋巴瘤, 2022, 31(9) : 513-526.
- Burger JA, Barr PM, Robak T, et al. Long-term efficacy and safety of first-line ibrutinib treatment for patients with CLL/SLL: 5 years of follow-up from the phase 3 RESONATE-2 study. Leukemia. 2020 Mar;34(3):787-798. doi: 10.1038/s41375-019-0602-x. Epub 2019 Oct 18. PMID: 31628428; PMCID: PMC7214263.
- Byrd JC, Woyach JA, Furman RR, et al. Acalabrutinib in treatment-naive chronic lymphocytic leukemia. Blood. 2021 Jun 17;137(24):3327-3338. doi: 10.1182/blood.2020009617. PMID: 33786588; PMCID: PMC8670015.
- Liu, Y., Wang, M., & et al. (2021). SEQUOIA: Results of a Phase 3 Randomized Study of Zanubrutinib in Patients with Treatment-Naive Chronic Lymphocytic Leukemia. Blood, 138(Supplement 1), 396. https://doi.org/10.1182/blood-2021-150093.
- Niemann CU. BTK inhibitors: safety + efficacy = outcome. Blood. 2023 Aug 24;142(8):679-680. doi: 10.1182/blood.2023020974. PMID: 37616021.
展开更多