
平常我们该如何判断自己有没有胆囊炎呢?
消炎针不能乱打,小心掩盖症状

不敢切胆囊,害怕危害身体

如何判断自己是否患有胆囊炎?

体检发现胆囊炎需要担心吗?
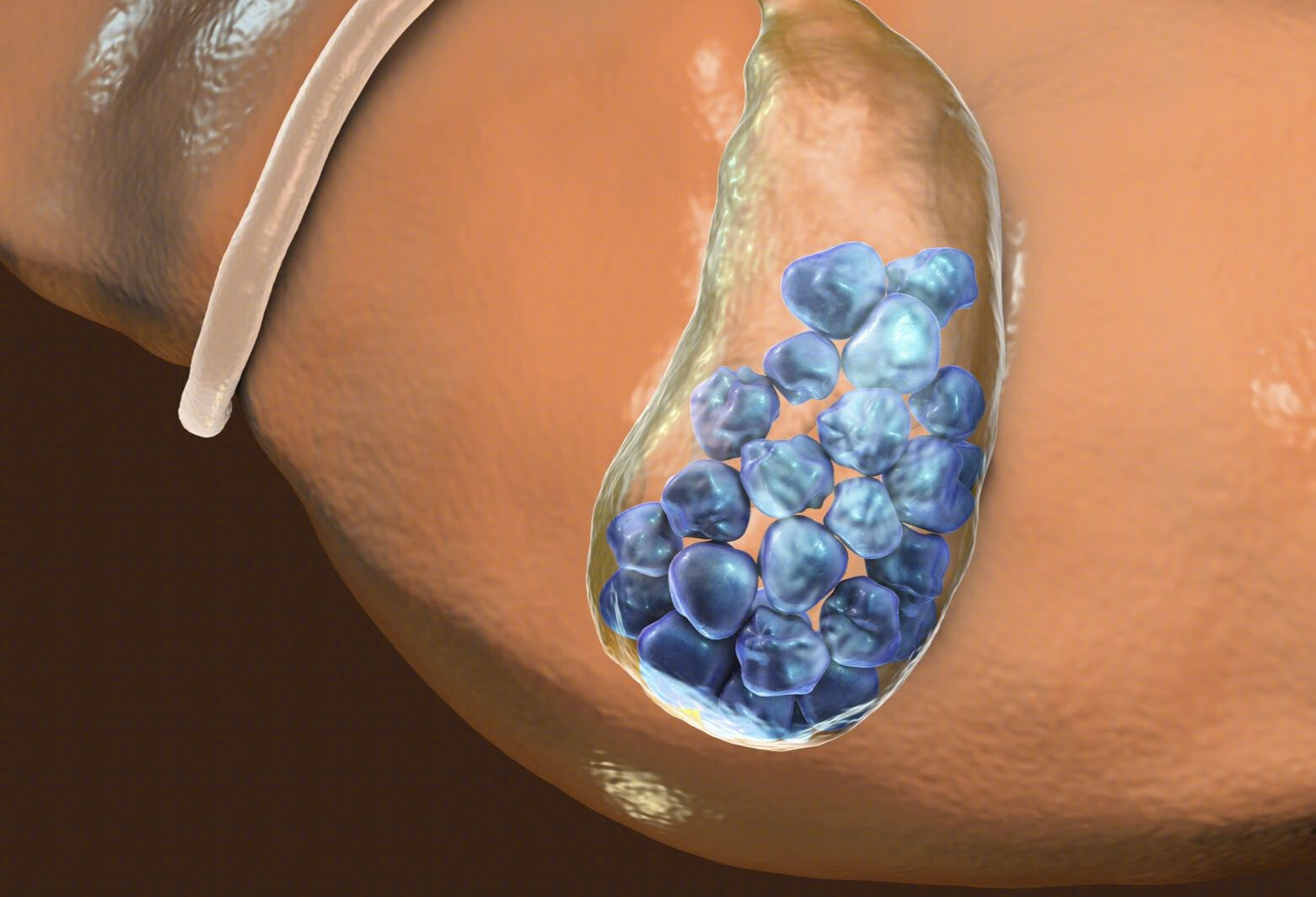
肝分泌的胆汁,大部分进入胆囊贮存,进食后尤其是油腻食物后胆囊收缩,排出胆汁,和胰腺分泌的胰液一起进入十二指肠,但是大部分的胆汁会重新回吸收再分泌贮存到胆囊里,这就叫胆汁酸肠肝循环。胆结石的形成,就和胆汁酸的浓度有着一定的关系。
如果这条通路有了问题,比如胆管堵了就发生梗阻性黄疸;肝脏损伤了就发生肝细胞性黄疸;当大量红细胞被破坏就会产生很多胆红素,加上贫血,超出了肝脏的处理能力,这就是溶血性黄疸。
这是临床上常见的分类,而现代医学对于黄疸的分类还能具体到
1、非结合型高胆红素血症相关疾病:
胆红素生成过量、血管外溶血、外渗、血管内溶血、红细胞生成异常、血清胆红素浓度异常、胆红素生成过量伴肝病、尿胆素原排泄异常、胆石症、肝脏胆红素摄取受损、胆红素结合受损等
2、可引起结合型高胆红素血症的疾病:胆道梗阻、肝内病因、病毒性肝炎
酒精性肝炎、非酒精性脂肪性肝炎、原发性胆汁性胆管炎、药物和毒素、脓毒症和低灌注状态、恶性肿瘤、肝脏浸润、遗传性疾病、肠外营养、术后患者、器官移植后、镰状细胞病、妊娠期肝内胆汁淤积、终末期肝病、肝细胞损伤等。
虽然上面所说的关于肝胆的疾病很多,但是最多见的肝胆疾病,除了肝炎引起的肝损伤,另一个最常见的疾病是胆结石,所谓肝胆相照大概也是这个意思。
急性胆囊炎是胆石症最多见并发症,通常在疼痛最初发作前1小时或更早时间内曾进食高脂肪性食物。大多数胆囊炎的患者,存在胆结石。
1、胆结石女性更多。曾有数据统计6%的男性和9%的女性存在胆石;
2、并不是所有胆结石都会有症状,大部分胆石患者无症状且终生如此;
3、我们都认为,进食油腻食物是胆囊收缩的常见触发因素,许多患者诉餐后疼痛。然而,胆绞痛与餐食的相关性并不普遍,很大一部分患者的疼痛在夜间发作;
4、无症状的胆石症人群,发生胆囊炎、胆管炎、急性胰腺炎等并发症的风险很低;
5、只有15%-25%的胆石症人群会出现胆绞痛的症状,不过,有了胆绞痛只是提升了上述并发症的风险。
大徐知道好学的你们非常想知道:
胆结石形成的原因?
1、胆石由胆固醇、胆红素钙盐或棕榈酸钙盐、蛋白质和黏蛋白混合构成。
常见的是胆固醇结石、黑色胆色素结石、棕色胆色素结石。
由于成分不同,有的能在X光下看到,有的并不明显。
2、虽然胆结石的成分复杂,但是同一患者的胆石通常成分均一;
3、女性不仅患胆结石的多,在怀孕的时候胆汁成分的性质会发生改变,同时胆囊排空延迟,这些都会促进胆石形成;
4、糖尿病患者易发胆石症,但是机制尚未完全明确,可能与胰岛素抵抗有关;
5、非HDL胆固醇水平增加可能是胆石症的危险因素。有研究表示HDL胆固醇和甘油三酯水平与胆石症风险无关。
6、肥胖和快速减重都会增加胆结石的形成,可能是胆固醇合成和分泌情况发生变化的原因;
7、一些药物会促进胆结石的形成,比如贝特类药物会减少胆汁酸的分泌,造成胆汁中胆固醇过饱和及结石的沉淀;
部分女性患胆结石也可能与口服避孕药物有关,不过这是短暂的影响;
对于大家最关心的:
吃饭和胆结石的关系?
长期禁食,那些天天靠打营养液活着的人,因为缺乏肠内刺激导致胆汁淤积,肝脏胆汁酸分泌减少以及肝脏胆汁成分的改变(呈胆固醇过饱和状态),才会有形成胆结石的风险。
所以,综上所述…
发现了胆结石,不用紧张,做到规律饮食即可。如果真要说胆结石形成的原因与吃有关的,是绝对不吃或者像糖尿病、肥胖等有不良饮食习惯的更多见。
最后说点你们爱听的,吃啥能预防胆结石?
补充维生素C、多不饱和脂肪、单不饱和脂肪、坚果、咖啡、植物性蛋白,对胆石症有保护作用,这可能与其对胆固醇分解代谢和胆固醇向胆汁酸转化的影响有关。总之,不管啥病,都营养均衡,规律饮食。
读完这些,希望你能不再因胆结石焦虑,也希望你能运动起来,除了吃,运动也是预防胆结石最好的方式之一。


一块腐肉 and 一坨烂泥? 错!这是手术切除感染的胆囊和结石。右侧:因标本需从1公分小孔取出,肿大增厚的胆囊只有剪碎后取出;左侧:胆囊内的多发结石。
手术没有大小之分,都面临着一定风险,即使手术再小一旦遇到就是100%,故外科医生一定要抱有敬畏之心。
胆囊切除是肝胆外科最简单的手术之一,也是最“坑人”的手术。简单的时候可以五到十分钟结束战斗,复杂起来一两个小时还摸不清方向。此处不详谈,本节重点在于哪些患者需要考虑行胆囊切除手术。

简单粗暴的总结归纳:大、小、满、厚 + 特殊情况
大--急性炎症发作
这类患者具有典型的胆囊炎症状,表现为右上腹的疼痛,常常因进食油腻食物诱发。医生体检时常伴有典型的右上腹压痛,严重的还有反跳痛(按住疼痛部位松手那一刻有剧烈疼痛)或Murphy征(按住胆囊区深呼吸,因疼痛突然停止吸气),当毒素吸收入血时出现发热等全身症状。
超声或其他影像学检查常提示胆囊明显肿大,胆囊壁明显水肿增厚,多伴有结石,常为结石嵌顿颈部导致胆囊内胆汁排空障碍,诱发绞痛(程度十分剧烈)。

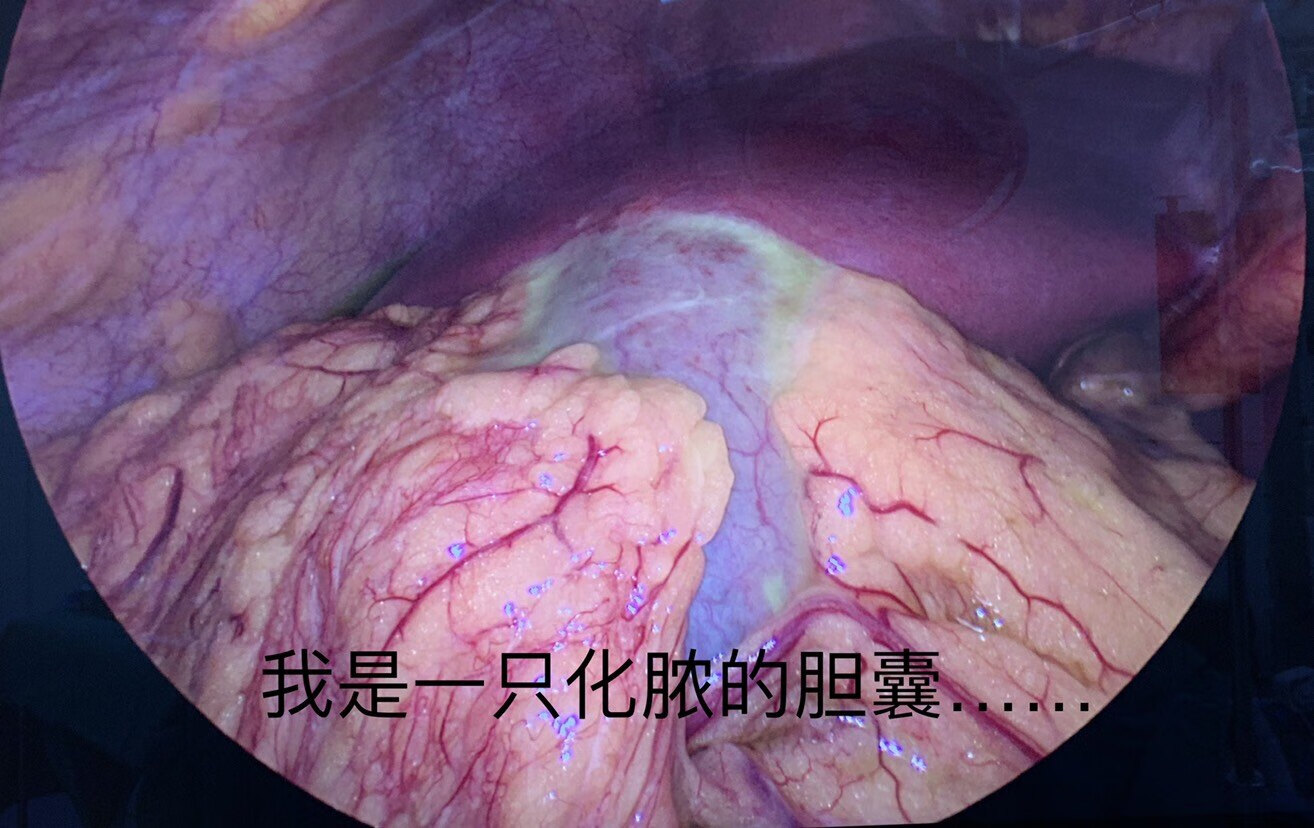
两例急性胆囊炎病例。后者为感染持续存在,保守无效,术中可见胆囊肿大十分明显,部分区域已经发黑,随时可能破溃,一旦发生大量脓性胆汁流入腹腔,就会引起严重的腹腔感染,若救治不及时会危及生命。
小--胆囊萎缩、瓷化
这类患者往往没有任何临床症状:患者感觉不疼,医生查体没有任何体征。
Why?不可思议!那医生怎么发现这个胆囊生病了?常常是因为体检发现,但追问病史很多患者以前都有过胆囊炎或者“胃病”,那为什么现在反而没有任何不适了呢?是因为,胆囊现在已经不工作、不上岗!也就是说胆囊已经没有功能,已经没有储存过胆汁,也没有排泄过胆汁,所以就不会再有刺激引起疼痛。
“太好了,那我再也不用担心它了,不用手术了!”大错特错!这一类是最危险的,因为一旦出现不舒服,可能就已经变为癌了(请看下回细解),由一个简单的疾病变为一个复杂的疾病--胆囊癌!

两例胆囊萎缩、缩小的病例。前者已缩小只有花生大小,内部结石全部填充。后者整体实化,术后本想用刀切开,但是我失败了,因为胆囊壁变的异常坚硬,就像陶瓷一样。
满--慢性炎症、多发结石
这类患者常常因为有上腹部不适就诊,说不出哪里有十分的不舒服,但就是觉的右上腹有不自在,尤其是在大油食物之后会加重;医生腹部查体时也没有阳性体征。这也正好符合多发结石或填满结石的胆囊丧失了部分功能的特征,也就是说胆囊已经“出工不出力”,所以症状反而不那么明显。但是一旦出现结石嵌顿导致胆汁排泄受阻,合并细菌感染时,也会合并急性炎症,出现急性胆囊炎的表现。
影像学检查常常提示胆囊壁明显增厚,壁毛糙,内部有多发的结石,甚至已被结石完全填满。这类患者最大的危害有三种情况:一、常年累月的炎症刺激,胆囊周围的组织结构已不清晰,甚至和旁边的胆管、胃、十二指肠或横结肠烂穿了,小手术变成了大手术;二、胆囊腔内的大块结石,长期摩擦刺激胆囊癌,最后演化为肝胆系统的致命杀手--胆囊癌(预后极差,治疗手段有限);三、胆囊腔内的多发小结石,随着胆囊收缩、胆汁排泄,可能会掉进胆总管,从而诱发急性胆管炎或者急性胰腺炎,这两种情况不能有效控制,可能危及生命。

两例多发/填满结石的病例。
厚--恶变的信号
这种情况的“厚”和前面讲述的“厚”不一样,上述的是胆囊壁整体增厚,而这里是局部增厚。可能为胆囊息肉、胆囊腺肌症、胆囊腺瘤,抑或发现较早的、“个头不大”的胆囊癌,有两种情况需要高度警惕:一、胆囊局部增厚、单发、基底部宽大、>1公分的实性病变;二、在短期内实性病变有增大趋势,不能排除肿瘤。
这种情况只有一种建议,就是尽早手术!!!而且必要时需要术中鉴别是否已经癌变。

胆囊单发结石,在胆囊底部有局部增厚,剖开后有菜花样新生物,术中快检提示胆囊腺癌(下方颗粒样组织,就是脱落的新生物)。
特殊情况
除了上述情况,在临床中还会遇到一些特殊病人,比如合并有复杂的心脏疾病、肺部疾病、神经系统疾病、需长期服用抗凝药物的疾病,或年龄>70岁,这些患者一旦确诊都建议积极手术处理,因为胆囊结石没有特效药物,不会随着时间延长而结石缩小,慢性炎症也不会消退。如果急性炎症发作,往往这部分患者身体条件有限,在没有充足时间准备情况下实行手术,手术风险将会翻倍。
此外,年轻女性在备孕阶段,也应排查是否有胆囊结石。在临床中,我们常常遇到怀着宝宝,胆囊炎发作十分被动,保守需要用药物且大量毒素吸收入血,是否会对胎儿产生影响?积极手术,全麻和手术本身风险是否会导致流产?人财两空?总体建议:如果符合上述条件,即使没有任何症状,也应孕前积极手术处理!
后记:单纯胆囊切除是一个小小的手术,背后却有太多的故事,莫让小事情变成大故事。
一块腐肉 and 一坨烂泥? 错!这是手术切除感染的胆囊和结石。右侧:因标本需从1公分小孔取出,肿大增厚的胆囊只有剪碎后取出;左侧:胆囊内的多发结石。
手术没有大小之分,都面临着一定风险,即使手术再小一旦遇到就是100%,故外科医生一定要抱有敬畏之心。
胆囊切除是肝胆外科最简单的手术之一,也是最“坑人”的手术。简单的时候可以五到十分钟结束战斗,复杂起来一两个小时还摸不清方向。此处不详谈,本节重点在于哪些患者需要考虑行胆囊切除手术。

简单粗暴的总结归纳:大、小、满、厚 + 特殊情况
大--急性炎症发作
这类患者具有典型的胆囊炎症状,表现为右上腹的疼痛,常常因进食油腻食物诱发。医生体检时常伴有典型的右上腹压痛,严重的还有反跳痛(按住疼痛部位松手那一刻有剧烈疼痛)或Murphy征(按住胆囊区深呼吸,因疼痛突然停止吸气),当毒素吸收入血时出现发热等全身症状。
超声或其他影像学检查常提示胆囊明显肿大,胆囊壁明显水肿增厚,多伴有结石,常为结石嵌顿颈部导致胆囊内胆汁排空障碍,诱发绞痛(程度十分剧烈)。

两例急性胆囊炎病例。后者为感染持续存在,保守无效,术中可见胆囊肿大十分明显,部分区域已经发黑,随时可能破溃,一旦发生大量脓性胆汁流入腹腔,就会引起严重的腹腔感染,若救治不及时会危及生命。
小--胆囊萎缩、瓷化
这类患者往往没有任何临床症状:患者感觉不疼,医生查体没有任何体征。
Why?不可思议!那医生怎么发现这个胆囊生病了?常常是因为体检发现,但追问病史很多患者以前都有过胆囊炎或者“胃病”,那为什么现在反而没有任何不适了呢?是因为,胆囊现在已经不工作、不上岗!也就是说胆囊已经没有功能,已经没有储存过胆汁,也没有排泄过胆汁,所以就不会再有刺激引起疼痛。
“太好了,那我再也不用担心它了,不用手术了!”大错特错!这一类是最危险的,因为一旦出现不舒服,可能就已经变为癌了(请看下回细解),由一个简单的疾病变为一个复杂的疾病--胆囊癌!

两例胆囊萎缩、缩小的病例。前者已缩小只有花生大小,内部结石全部填充。后者整体实化,术后本想用刀切开,但是我失败了,因为胆囊壁变的异常坚硬,就像陶瓷一样。
满--慢性炎症、多发结石
这类患者常常因为有上腹部不适就诊,说不出哪里有十分的不舒服,但就是觉的右上腹有不自在,尤其是在大油食物之后会加重;医生腹部查体时也没有阳性体征。这也正好符合多发结石或填满结石的胆囊丧失了部分功能的特征,也就是说胆囊已经“出工不出力”,所以症状反而不那么明显。但是一旦出现结石嵌顿导致胆汁排泄受阻,合并细菌感染时,也会合并急性炎症,出现急性胆囊炎的表现。
影像学检查常常提示胆囊壁明显增厚,壁毛糙,内部有多发的结石,甚至已被结石完全填满。这类患者最大的危害有三种情况:一、常年累月的炎症刺激,胆囊周围的组织结构已不清晰,甚至和旁边的胆管、胃、十二指肠或横结肠烂穿了,小手术变成了大手术;二、胆囊腔内的大块结石,长期摩擦刺激胆囊癌,最后演化为肝胆系统的致命杀手--胆囊癌(预后极差,治疗手段有限);三、胆囊腔内的多发小结石,随着胆囊收缩、胆汁排泄,可能会掉进胆总管,从而诱发急性胆管炎或者急性胰腺炎,这两种情况不能有效控制,可能危及生命。

两例多发/填满结石的病例。
厚--恶变的信号
这种情况的“厚”和前面讲述的“厚”不一样,上述的是胆囊壁整体增厚,而这里是局部增厚。可能为胆囊息肉、胆囊腺肌症、胆囊腺瘤,抑或发现较早的、“个头不大”的胆囊癌,有两种情况需要高度警惕:一、胆囊局部增厚、单发、基底部宽大、>1公分的实性病变;二、在短期内实性病变有增大趋势,不能排除肿瘤。
这种情况只有一种建议,就是尽早手术!!!而且必要时需要术中鉴别是否已经癌变。

胆囊单发结石,在胆囊底部有局部增厚,剖开后有菜花样新生物,术中快检提示胆囊腺癌(下方颗粒样组织,就是脱落的新生物)。
特殊情况
除了上述情况,在临床中还会遇到一些特殊病人,比如合并有复杂的心脏疾病、肺部疾病、神经系统疾病、需长期服用抗凝药物的疾病,或年龄>70岁,这些患者一旦确诊都建议积极手术处理,因为胆囊结石没有特效药物,不会随着时间延长而结石缩小,慢性炎症也不会消退。如果急性炎症发作,往往这部分患者身体条件有限,在没有充足时间准备情况下实行手术,手术风险将会翻倍。
此外,年轻女性在备孕阶段,也应排查是否有胆囊结石。在临床中,我们常常遇到怀着宝宝,胆囊炎发作十分被动,保守需要用药物且大量毒素吸收入血,是否会对胎儿产生影响?积极手术,全麻和手术本身风险是否会导致流产?人财两空?总体建议:如果符合上述条件,即使没有任何症状,也应孕前积极手术处理!
后记:单纯胆囊切除是一个小小的手术,背后却有太多的故事,莫让小事情变成大故事。

肝胆相照 披肝沥胆 侠肝义胆 每一位敢于面对疾病并积极配合治疗的患者都是英雄,我们的胆囊切除患者则是“无胆英雄”。
很多患者在门诊或术前沟通时,会问:“医生,我以后是不是没胆了?”冷不丁给你一个灵魂拷问三连击,当然这确实是一个应该讲清楚的问题……

* 胆囊切除后还有“胆”吗?准确地说,没了,生病的胆囊已经被摘除;
* 胆囊切除后真的没有“胆”吗?科学地说,还有,食物消化所需的胆汁仍能正常的生成、排出;
* 胆囊切除后是不是我就没“胆”了?负责地说,一分钱关系都没有,您的胆量和有没有摘除胆囊没有任何关系。
其实,绝大部分患者询问的意思是:胆囊切除后胆汁是否还正常产生,本节就围绕这个问题展开。
胆囊有哪些生理功能?
其实,我们每天产生的胆汁是来自于肝脏,75%是肝细胞分泌,25%是胆管细胞分泌,总量大约800~1200毫升,混合后经肝内胆管系统排出进入肝外胆管,而胆囊就是这个管道系统中的一个囊状的袋子,生成的胆汁临时储存在这里面。也就是,胆囊最主要的功能就是“储存”作用。
小小的袋子并装不下这么多的胆汁(容量大约30~60毫升),即使按照三餐平均分配也无法容下。但是,小小的胆囊却做到了,是因为它具有另一个功能--“浓缩”作用,吸收胆汁中的水分和部分胆红素,让胆汁变得更粘稠和高浓度。其次,胆囊粘膜还具有“分泌”功能,可以分泌粘液,成为最终胆汁的组成部分。储存在胆囊的胆汁,在进食后由神经和激素调控触发胆囊收缩,将胆汁“排出”进入肠道和食物混合,以帮助消化和吸收脂肪类物质。
胆囊切除后有哪些影响?
由上可知,胆囊切除并不会导致没有胆汁产生,主要的影响是胆囊的储存和浓缩功能。而实际上,很多慢性胆囊炎患者的胆囊已经在逐渐丧失功能,而人体也随着这一变化逐渐去适应没有胆囊的生活。也就是说,人体的代偿机制会弥补这一缺陷,就像“放钱的左边口袋坏了,我会想办法把钱放进右边的口袋”一样。
胆囊切除后,分泌的胆汁会储存在胆管内,因此术后会出现肝外胆管的代偿性扩张,同时调节“排出”功能,从而保持胆汁的正常生理功能。
当然,有部分胆囊功能完好且胃肠道功能较弱的患者,术后可能因为胆汁排出习性改变,短期内可能出现进食油腻食物后发生腹泻等不适,但随着人体调节代偿,绝大部分患者会逐步缓解恢复。
纪存:中秋前的急诊胆囊手术
后记:致敬每一位“无胆英雄”!
tips:1. 遥望明月寄相思 记中秋夜奔波于荆州,没有陪伴亲爱的家人们,心心念;2. 部分图片来源于网络。
肝胆相照 披肝沥胆 侠肝义胆 每一位敢于面对疾病并积极配合治疗的患者都是英雄,我们的胆囊切除患者则是“无胆英雄”。
很多患者在门诊或术前沟通时,会问:“医生,我以后是不是没胆了?”冷不丁给你一个灵魂拷问三连击,当然这确实是一个应该讲清楚的问题……

* 胆囊切除后还有“胆”吗?准确地说,没了,生病的胆囊已经被摘除;
* 胆囊切除后真的没有“胆”吗?科学地说,还有,食物消化所需的胆汁仍能正常的生成、排出;
* 胆囊切除后是不是我就没“胆”了?负责地说,一分钱关系都没有,您的胆量和有没有摘除胆囊没有任何关系。
其实,绝大部分患者询问的意思是:胆囊切除后胆汁是否还正常产生,本节就围绕这个问题展开。
胆囊有哪些生理功能?
其实,我们每天产生的胆汁是来自于肝脏,75%是肝细胞分泌,25%是胆管细胞分泌,总量大约800~1200毫升,混合后经肝内胆管系统排出进入肝外胆管,而胆囊就是这个管道系统中的一个囊状的袋子,生成的胆汁临时储存在这里面。也就是,胆囊最主要的功能就是“储存”作用。
小小的袋子并装不下这么多的胆汁(容量大约30~60毫升),即使按照三餐平均分配也无法容下。但是,小小的胆囊却做到了,是因为它具有另一个功能--“浓缩”作用,吸收胆汁中的水分和部分胆红素,让胆汁变得更粘稠和高浓度。其次,胆囊粘膜还具有“分泌”功能,可以分泌粘液,成为最终胆汁的组成部分。储存在胆囊的胆汁,在进食后由神经和激素调控触发胆囊收缩,将胆汁“排出”进入肠道和食物混合,以帮助消化和吸收脂肪类物质。
胆囊切除后有哪些影响?
由上可知,胆囊切除并不会导致没有胆汁产生,主要的影响是胆囊的储存和浓缩功能。而实际上,很多慢性胆囊炎患者的胆囊已经在逐渐丧失功能,而人体也随着这一变化逐渐去适应没有胆囊的生活。也就是说,人体的代偿机制会弥补这一缺陷,就像“放钱的左边口袋坏了,我会想办法把钱放进右边的口袋”一样。
胆囊切除后,分泌的胆汁会储存在胆管内,因此术后会出现肝外胆管的代偿性扩张,同时调节“排出”功能,从而保持胆汁的正常生理功能。
当然,有部分胆囊功能完好且胃肠道功能较弱的患者,术后可能因为胆汁排出习性改变,短期内可能出现进食油腻食物后发生腹泻等不适,但随着人体调节代偿,绝大部分患者会逐步缓解恢复。

纪存:中秋前的急诊胆囊手术
后记:致敬每一位“无胆英雄”!
tips:1. 遥望明月寄相思 记中秋夜奔波于荆州,没有陪伴亲爱的家人们,心心念;2. 部分图片来源于网络。
展开更多


 银川京东互联网医院
银川京东互联网医院
 东营市第二人民医院
东营市第二人民医院
 临漳县妇幼保健院
临漳县妇幼保健院
 上海市普陀区中医医院
上海市普陀区中医医院
 京东互联网医院药师团队
京东互联网医院药师团队
 北京中医药大学第三附属医院
北京中医药大学第三附属医院
 银川京东互联网医院
银川京东互联网医院
 平遥县人民医院
平遥县人民医院
 银川京东互联网医院
银川京东互联网医院
 莆田学院附属医院
莆田学院附属医院





