
急性肺栓塞是一种严重危及生命的呼吸系统疾病,常需要抗凝治疗,常用的抗凝药物分为肠道外抗凝剂和口服抗凝药物两大类。
在肺栓塞抗凝治疗中常涉及到抗凝药物之间转换问题,如何进行转换?应参考以下转换规则。
一、从维生素 K 拮抗剂( VKA )转换为利伐沙班:
1 、对降低卒中及体循环栓塞风险的患者,应停用维生素 K 拮抗剂(如华法林),在国家标准化比值( INR )≤ 3.0 时,开始服用利伐沙班治疗。
2 、对治疗深静脉血栓和肺栓塞,降低深静脉血栓和肺栓塞复发风险的患者,应停用维生素 K 拮抗剂,在国家标准化比值( INR )≤ 2.5 时,开始服用利伐沙班治疗。
3 、将患者接受治疗从维生素 K 拮抗剂转换为利伐沙班时, INR 值会出现假性升高,但并不是衡量利伐沙班抗凝活性的有效指标,因此,不建议使用 INR 来评价利伐沙班的抗凝活性指标。
二、从利伐沙班转换为维生素 K 拮抗剂( VKA ):
1 、利伐沙班转换为维生素 K 拮抗剂期间抗凝会出现抗凝不充分的情况,转换为其他任何抗凝剂的过程中都应确保持续充分的抗凝作用,应该注意利伐沙班可以促进 INR 值升高。
2 、对于从利伐沙班转换为维生素 K 拮抗剂的患者,应该联用维生素 K 拮抗剂和利伐沙班,直至 INR 值≥ 2.0 。
3 、在转换期的前两天,应使用维生素 K 拮抗剂的标准起始剂量,随后根据 INR 检查结果调整维生素 K 拮抗剂的给药剂量。
4 、患者联用利伐沙班和维生素 K 拮抗剂时,检测 INR 应在利伐沙班给药 24 小时后,下一次利伐沙班给药之前进行;停用利伐沙班后,至少在末次给药 24 小时后,可以检测到可靠的 INR 值。
三、从非口服抗凝剂转换为利伐沙班:
对于正在接受非口服抗凝剂治疗的患者,非持续给药的(例如皮下注射低分子肝素),应在下一次预定给药时停用非口服抗凝剂,并于 0~2 小时前开始服用利伐沙班,持续给药的(例如普通肝素静脉给药),应在停药时开始服用利伐沙班。
四、从利伐沙班转换为非口服抗凝剂:
停用利伐沙班,并在利伐沙班下一次预定给药时间时给予首剂非口服抗凝剂。
上述为肺栓塞常见的抗凝药物转换方式,在药物转换过程中需要充分评估患者的出血风险,密切观察患者的出血情况,因个体差异很大,抗凝药物的剂量和疗程,需要医师根据患者的具体情况确定差异化的治疗方案。
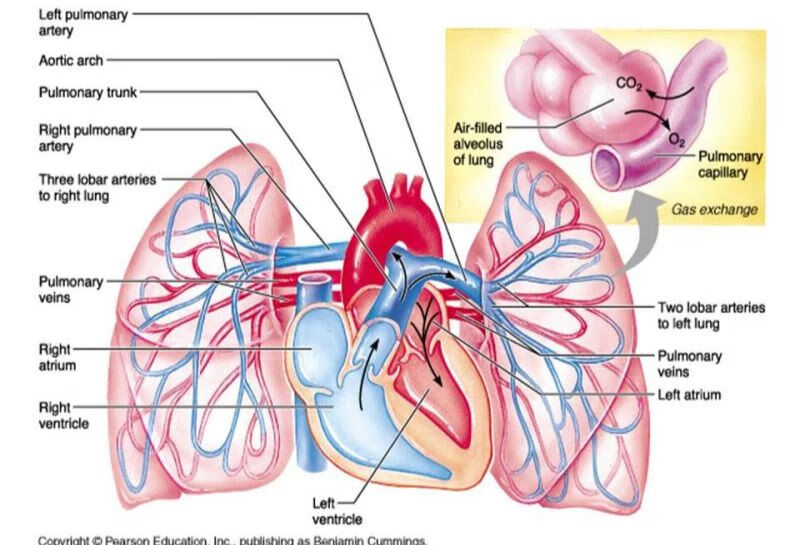
肺栓塞患者常需要抗凝治疗,在抗凝治疗过程中需要重点监控患者出血的风险,既要达到最好的抗凝治疗效果,又要降低抗凝治疗出血的风险,需要充分了解抗凝治疗易出血的高危因素。

抗凝治疗的出血高危因素主要分为患者的自身因素、合并症及并发症因素、治疗相关因素。
1 、患者的自身因素包括: ① 年龄大于 75 岁、 ② 既往出血史、 ③ 既往卒中史、 ④ 近期手术史、 ⑤ 频繁跌倒、 ⑥ 嗜酒等。
2 、合并症及并发症因素包括: ① 恶性肿瘤、 ② 转移性肿瘤、 ③ 肾功能不全、 ④ 肝功能不全、 ⑤ 血小板减少、 ⑥ 糖尿病、 ⑦ 贫血等。
3 、治疗相关因素: ① 抗血小板治疗中、 ② 抗凝药物控制不佳、 ③ 非甾体抗炎药物使用等。
对于存在上述抗凝治疗中易出血高危因素的患者,需要重点防控,选择合适的抗凝治疗方法,合理的抗凝药物和剂量,必要的监控措施,长期的随访机制等,来实现患者的最大获益。
肺栓塞患者常需要抗凝治疗,抗凝治疗药物分为肠道外抗凝剂和口服抗凝药物两大类。
肠道外初始抗凝治疗启动后,应该根据患者实际情况及时转换为口服抗凝药物继续治疗。

常用的口服抗凝治疗药物有华法林、利伐沙班、阿哌沙班、依度沙班、达比加群酯等。
1 、华法林:是最常用的口服抗凝药物,初始剂量为 3.0~5.0mg ,如果患者年龄大于 75 岁,或者出血风险高危,华法林初始剂量应该从 2.5~3.0mg 起始,国际标准化比值( INR )达标之后可以每 1~2 周检测 1 次 INR ,推荐 INR 维持在 2.0~3.0 (目标值为 2.5 ),病情稳定后可以每 4~12 周检测 1 次。
使用华法林治疗需要注意:
① 如果 INR 在 4.5~10.0 ,无出血征象,应该减少华法林剂量,不建议常规应用维生素 K ;
② 如果 INR > 10 ,无出血征象,除了暂停华法林药物使用外,可以口服维生素 K ;
③ 一旦发生出血事件,应该立即停用华法林,并根据出血的严重程度,可以立即给予静脉使用维生素 K 治疗, 5~10mg/ 次;
④ 除了维生素 K 外,联合凝血酶复合物浓缩物或者新鲜冰冻血浆均可以起到快速逆转抗凝的作用。
2 、利伐沙班:是直接 Xa 因子抑制剂,在使用初期需要给予负荷剂量,利伐沙班 15mg , 2 次 / 天,连续使用 3 周,然后改为 20mg , 1 次 / 天。
3 、阿哌沙班:为直接 Xa 因子抑制剂,在使用初期需要给予 10mg , 2 次 / 天,连续使用 1 周,然后改为 5mg , 2 次 / 天。
4 、依度沙班:为直接 Xa 因子抑制剂,需要先给予肠道外抗凝药物 5~14 天,依度沙班 60mg , 1 次 / 天。
5 、达比加群酯:为直接凝血酶抑制剂,需要先给予肠道外抗凝药物 5~14 天,达比加群酯 150mg , 2 次 / 天。
口服抗凝药物是肺栓塞患者常用的治疗药物,使用方便,适合肺栓塞患者院外使用,需要注意,使用华法林治疗时,需要定期监测 INR 值,所有抗凝药物均需要监测和评估出血风险,减少出血并发症。
急性肺栓塞,尤其是急性大面积肺栓塞患者常需要紧急溶栓治疗,溶栓治疗可以迅速溶解部分或全部血栓,恢复肺组织的再灌注,减少肺动脉阻力,降低肺动脉压,改善右心室功能,减少严重的静脉血栓栓塞症患者的病死率和复发率。

急性肺栓塞溶栓治疗的时间窗一般定为 14 天以内,有时也会考虑肺栓塞患者存在血栓的动态形成过程,对溶栓的时间窗不作严格规定。
溶栓治疗的禁忌证分为绝对禁忌证和相对禁忌证。
( 1 )绝对禁忌证:
1 、结构性颅内疾病;
2 、出血性脑卒中病史;
3 、 3 个月内缺血性脑卒中;
4 、活动性出血;
5 、近期脑或脊髓手术;
6 、近期头部骨折性外伤或头部损伤;
7 、出血倾向(自发性出血)。
( 2 )相对禁忌证:
1 、收缩压> 180mmHg ;
2 、舒张压> 110mmHg ;
3 、近期非颅内出血;
4 、近期侵入性操作;
5 、近期手术;
6 、 3 个月以上缺血性脑卒中;
7 、口服抗凝治疗(如华法林);
8 、创伤性心肺复苏;
9 、心包炎或心包积液;
10 、糖尿病视网膜病变;
11 、妊娠;
12 、年龄> 75 岁。
对于致命性急性肺栓塞患者,绝对禁忌证也应该视为相对禁忌证。
溶栓治疗的主要并发症为出血,溶栓治疗前应该充分评估出血的风险,必要时应配血,做好输血准备。
静脉血栓栓塞症是医院内非预期死亡的重要原因,有 40%~60% 的住院病人存在静脉血栓栓塞症的风险,早期识别高危患者,及时采取预防措施,可以明显降低医院内静脉血栓栓塞症的发生率。

国际上常用 Padua 评分表对非手术患者进行静脉血栓栓塞症发生的风险进行评分。
1 、评为 3 分的危险因素有:
① 活动性恶性肿瘤,患者先前有局部或远端转移或 6 个月内接受过化疗和放疗;
② 既往有静脉血栓栓塞症病史;
③ 限制活动,患者身体原因或遵医嘱需要卧床休息至少 3 天;
④ 已有血栓形成倾向,抗凝血酶缺陷症,蛋白 C 或 S 缺乏, LeidenV 因子,凝血酶原 G20210A 突变抗磷脂抗体综合征。
2 、评为 2 分的危险因素有一条:
① 近期,主要是指小于 1 个月的创伤或外科手术病史。
3 、评为 1 分的危险因素有 6 条:
① 年龄大于 70 岁;
② 心脏或呼吸衰竭;
③ 急性心肌梗塞或缺血性脑卒中;
④ 急性感染或风湿性疾病;
⑤ 肥胖,主要是指体重指数大于 30kg/m 2 ;
⑥ 正在进行激素治疗。
应用 Padua 评分,总分 ≥ 4 分的为静脉血栓栓塞症高危患者,需要采取必要的预防措施,进行重点预防;总分< 4 分的为静脉血栓栓塞症低危患者,可以进行适当的干预。
此外,对于年龄 ≥ 40 岁,卧床超过 3 天同时合并下列疾病或危险因素之一的患者,也被认为是静脉血栓栓塞症的高危患者。
① 年龄> 75 岁;
② 肥胖,主要是指体重指数> 30 kg/m 2 ;
③ 有静脉血栓栓塞症病史;
④ 呼吸衰竭;
⑤ 慢性阻塞性肺疾病急性加重;
⑥ 急性感染性疾病,主要是指重症感染或感染中毒症;
⑦ 急性脑梗塞;
⑧ 心力衰竭;
⑨ 急性冠脉综合征;
⑩ 下肢静脉曲张;
⑪ 恶性肿瘤;
⑫ 炎性肠病;
⑬ 慢性肾脏疾病;
⑭ 肾病综合征;
⑮ 骨髓增殖性疾病;
⑯ 阵发性睡眠性血红蛋白尿症等。
所有被判定为高危的患者均应进行早期的静脉血栓栓塞症预防干预,采取必要的预防措施,包括基础预防、药物预防和机械预防等,减少静脉血栓栓塞症的发生。

急性肺栓塞患者常需要溶栓或抗凝治疗,溶栓及抗凝治疗本身具有潜在的出血并发症风险,应该对所有需要预防静脉血栓栓塞症住院患者的出血风险和其他可能影响预防的因素进行评估。

一、评估的内容应该包括以下几个方面:
1 、患者因素:年龄≥ 75 岁;凝血功能障碍;血小板< 50x10 9 个 /L 等。
2 、基础疾病因素:活动性出血,如未控制的消化道溃疡、出血性疾病等;既往有颅内出血史或其他大出血史;未控制的高血压,收缩压> 180mmHg 或舒张压> 110mmHg ;可能导致严重出血的颅内疾病,如急性脑卒中( 3 个月内),严重颅脑或急性脊髓损伤;糖尿病;恶性肿瘤;严重的肾功能衰竭或肝功能衰竭等。
3 、合并用药因素:正在使用抗凝药物、抗血小板药物或溶药物等。
4 、侵入性操作因素:接受手术、腰穿和硬膜外麻醉之前 4 小时和之后 12 小时等。
二、还可以对内科住院患者易出血因素进行高危风险评定。
1 、具有以下 1 项即可判定为出血风险高危:
① 活动性消化道溃疡;
② 入院前 3 个月有出血病史;
③ 血小板计数< 50x10 9 个 /L 。
2 、具有以下 3 项及以上即可判定为出血风险高危:
① 年龄 ≥ 85 岁;
② 肝功能不全( INR > 1.5 );
③ 严重肾功能不全;
④ 入住 ICR 或 CCU ;
⑤ 中心静脉置管;
⑥ 风湿性疾病;
⑦ 现患恶性肿瘤;
⑧ 男性。
科学合理对具有出血风险因素的患者,尤其是具有高危出血风险的患者,在预防肺栓塞和治疗肺栓塞时,需要格外重视,权衡利弊风险,合理选择预防措施和药物,密切观察病情,把出血的风险控制在最低水平。

急性肺栓塞病人可以出现各种各样的临床症状,有 80%~90% 会出现呼吸困难及气促,有 40%~70% 的病人会出现胸膜炎性胸痛,发生晕厥的比例为 11%~20% ,出现烦躁不安、惊恐甚至濒死感占 15%~55% ,有 20%~56% 的急性肺栓塞病人出现咳嗽症状,发生咯血的病人占 11%~30% ,出现心悸的病人占 10%~32% ,出现低血压或者休克的病人占 1%~5% ,发生猝死的病人不足 1% 。

急性肺栓塞的病人还可以表现出不同的体征,有 52% 的病人表现出呼吸急促,出现哮鸣音的患者占 5%~9% ,可以在肺部听到细湿啰音的病人占 18%~51% ,出现血管杂音及口唇发绀的占 11%~35% ,还有 24%~43% 的病人可以出现发热,但多数为低热,少数患者可以有中度以上的发热,约占 11% ,颈静脉充盈或搏动异常的占 12%~20% ,有 28%~40% 的病人出现心动过速,出现胸腔积液的占 24%~30% ,有肺动脉瓣区第二心音亢进或分裂的占 23%~42% 。
急性肺栓塞病人出现的各种各样的临床症状和体征,其发生的症状和体征所占的比例也不一样,这些症状和体征也可见于其他疾病,特异性不高,需要临床医生结合患者的发病危险因素及其他临床特征综合判断和评估,常需要结合实验室及超声影像等检查结果,才能做出明确的诊断。
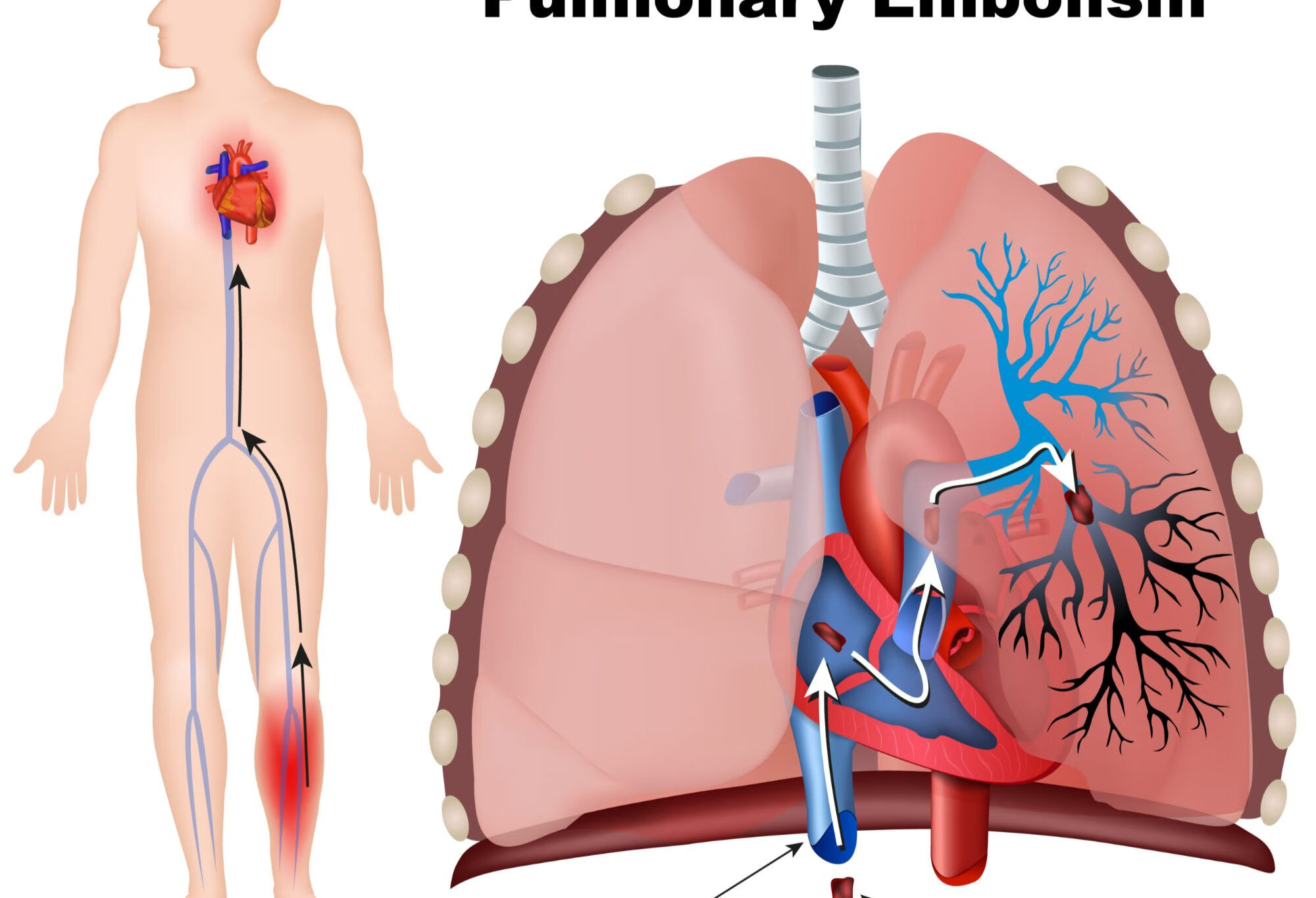
肺栓塞是内源性或外源性栓子阻塞肺动脉引起肺循环和右心功能障碍的临床综合征,包括肺血栓栓塞、脂肪栓塞、羊水栓塞、空气栓塞、肿瘤栓塞等。

静脉血栓栓塞症存在易患因素,包括自身因素和获得性因素,也可以把这些易患因素分为强易患因素、中等易患因素和弱易患因素。
1 、强易患因素包括重大创伤、外科手术、下肢骨折、关节置换、脊髓损伤等。
2 、中等易患因素包括膝关节镜手术、自身免疫疾病、遗传性血栓形成倾向、炎症性肠道疾病、肿瘤、口服避孕药、激素替代治疗、中心静脉置管、卒中瘫痪、慢性心力衰竭、呼吸衰竭、浅静脉血栓形成等。
3 、弱易患因素包括妊娠、卧床> 3 天、高龄、静脉曲张、久坐不动,如长时间乘车或飞机旅行等。
此外,吸烟、肥胖、高脂血症、高血压病、糖尿病、 3 个月内发生过心梗或房颤住院、因呼吸系统等各系统感染住院、输血、腹腔镜手术等也是肺栓塞的易患因素。
存在上述各种易患因素的患者容易发生肺栓塞,需要引起高度警惕,提前做好预防措施。
急性肺栓塞是临床上比较常见的急症,也是三大致死性心血管性疾病之一。

急性肺栓塞除了常见的胸痛、呼吸困难、咯血、晕厥等症状外,还有什么常见的体征呢?发生急性肺栓塞时可以简单归纳为以下几点重要体征:
1 、呼吸频率增加,大于 20 次 / 分钟;
2 、心率加快,大于 90 次 / 分钟;
3 、血压下降或者休克比较少见,一旦出现考虑为中央型急性肺栓塞,也就是通常所说的大面积肺栓塞;
4 、颈静脉充盈或出现异常搏动,常提示患者已经出现右心负荷过重;
5 、一侧下肢周经比另一侧下肢周经大于 1cm ,或者出现下肢静脉曲张,需要高度怀疑静脉血栓栓塞症;
6 、肺动脉瓣区可听到第二心音亢进或分裂,三尖瓣区可闻及收缩期杂音;
7 、肝颈静脉反流症阳性、肝脏肿大、双下肢浮肿是急性肺栓塞右心负荷加重的重要体征。
肺栓塞发生在肺动脉主干,影响的面积越大,为大面积肺栓塞时,患者的体征就越多,相反,肺栓塞发生在肺动脉小的分支,受影响的面积也较小,为非大面积肺栓塞时,患者的特征也较少,或者多不典型,需要认真识别和筛查。
急性肺栓塞患者的临床症状缺乏特异性,主要取决于血栓栓子的大小、数量、栓塞的部位及患者是否存在心肺器官的基础疾病有关。

绝大多数急性肺栓塞患者会出现胸痛、呼吸困难、咯血和晕厥,其中,胸痛、呼吸困难和咯血是典型肺栓塞的 “三联征”,但在临床上具备典型三联征的患者非常有限,肺栓塞的相关症状没有特异性,很多疾病都有类似表现。
胸痛是肺栓塞的常见症状,多是因为远端肺栓塞引起的胸膜刺激所致,中央型急性肺栓塞胸痛的患者表现可以类似于典型的心绞痛,是因右心缺血所致,需要与急性冠脉综合征或主动脉夹层相鉴别。
呼吸困难在中央型急性肺栓塞患者中表现急剧和严重,而在小的外周型急性肺栓塞患者中通常是短暂和轻微。
存在心力衰竭或肺部疾病的患者,呼吸困难加重可能是急性肺栓塞的唯一症状。
咯血常提示肺梗死,多数情况是在肺梗死后 24 小时内发生,呈现为鲜红色、经过数日后可变为暗红色。
晕厥虽然不常见,有时可能是急性肺栓塞的唯一症状或首发症状。
也有急性肺栓塞患者表现为咳嗽、胸闷、单侧下肢肿胀疼痛等。
急性肺栓塞也可无任何症状,部分病人缺乏诱发因素,容易遗漏,仅在诊断其他疾病或尸检时发现。
单凭临床症状诊断肺栓塞缺乏特异性,如果患者存在高危因素,突然出现上述临床症状,需要认真筛查鉴别,以免延误救治时机。
展开更多











