胃肠道肿瘤会引起一些非特异性的症状,早期不会引起人们的重视,当症状加重再就诊时常常疾病已经出现进展。下面简要介绍胃肠道常见的恶行肿瘤引起的症状,如果生活中出现了这些症状,请及时到医院就诊,以免耽误病情。
一、胃间质瘤
症状主要包括:
1.上腹痛:为最常见症状,也是最没有特异性而易被忽略的症状。
2.出血、黑便:肿瘤局部形成溃疡,出血、坏死导致,少量出血时表现为便潜血阳性,出血量大时会出现呕血及黑便。
3.梗阻:肿瘤生长于贲门附近会出现进食哽噎感,严重时无法进食;肿瘤位于幽门附近,可出现恶心、呕吐,呕吐物为隔夜食是幽门梗阻的特征性症状。
检查:
1.胃镜:常表现为黏膜隆起型病变,黏膜完整,也可伴有局部溃疡形成。
2.超声胃镜:显示肿瘤大小、形态、内部结构和生长方式等,尤其是鉴别肿瘤是来源于胃还是胃外肿物压迫胃壁,这对诊断有重要意义。
3.钡餐造影:可确定肿瘤的位置、大小,对选择手术方式和判断切除范围有一定的意义。
4.CT:包括胸部平扫 CT 和腹盆腔增强 CT,明确肿瘤的部位、大小、与周围组织和脏器的关系,同时可判断有无淋巴结及远隔脏器的转移。对于食管胃结合部肿瘤,需行胸部增强 CT。
5.MRI:当出现或者怀疑肝转移时,建议行肝脏增强 MRI,有助于发现微小的肝转移灶。
需要注意的是有些良性肿瘤,比如:平滑肌瘤、纤维瘤、神经鞘瘤等,临床表现类似,通过上述检查难以进行准确的区别,需要病理才能确诊。
二、胃癌
症状主要包括:
早期常无特异症状,甚至毫无症状。随着肿瘤的发展,影响到胃的功能或者出现并发症时才会出现明显的症状,但这些症状并非胃癌所特有,常与胃炎、溃疡病等胃慢性疾病症状相似。
1.上腹部疼痛或者上腹不适:为最常见症状,因无特异性而易被忽视。初起仅感上腹部不适,易被误认为是“胃炎或溃疡病”等,予以相应药物治疗后症状可有所缓解,如果短期内再次发作,应予以注意。如果既往有胃炎或溃疡病,近期症状的程度加重或者规律性发生改变,应警惕胃癌的可能。
2.食欲减退、消瘦、乏力:约有一半以上的胃癌患者会出现此类症状,所以当出现不明原因的食欲减退、消瘦、乏力时,应及时去医院就诊。
3.进食哽噎感:如果肿瘤位于食管胃结合部,会影响进食,早期会出现进食哽噎感,随着肿瘤进一步增大,会出现进食困难。
4.恶心、呕吐:早期可能仅有餐后饱胀及轻度恶心感,是肿瘤位于幽门附近或胃功能紊乱导致。如果肿瘤持续增大引起幽门梗阻,会出现频繁的呕吐,呕吐隔夜食是特征性症状。
5.出血、黑便:胃癌患者中约 20%有此症状,凡无胃病史的老年人一旦出现此症状须警惕胃癌的可能。需要注意的是有些药物会引起大便发黑,可以通过便潜血化验进行鉴别。此外,食用含有血制品的食物也会出现黑便及便潜血阳性。
6.其他症状:腹泻、便秘及下腹不适,也可有发热。部分病人首发为转移灶的症状,如颈部肿物、腹水、卵巢肿物等。
检查:
1.胃镜:可以发现病灶,判断大小、位置并通过活检取得病灶组织。活检病理是胃癌的确诊依据。
2.超声胃镜:显示肿瘤大小、形态、内部结构、生长方式、癌变范围,显示肿瘤在胃壁浸润深度、与胃周组织及脏器的关系,胃周淋巴结转移的情况。
3. CT:包括胸部平扫 CT 和腹盆腔增强 CT,除显示胃腔内病变和胃壁累积范围外,尚可了解腔外侵及范围与邻近脏器关系;判断胃周淋巴结转移情况;明确远隔脏器受累情况。对于食管胃结合部肿瘤,需行胸部增强 CT。
4.锁骨上淋巴结超声:胃癌会出现左侧锁骨上淋巴结转移,有的病人首发症状可表现为锁骨上区肿块。
5.MRI:当出现或者怀疑肝转移时,需行肝脏增强 MRI,有助于发现微小的肝转移灶。
6.钡餐检查:了解肿瘤位置、大小、侵犯程度,对确定手术方案和切除范围具有一定的意义。
7.PET:对判断有无远隔脏器及淋巴结的转移具有重要的意义。一般在上述检查无法准确判断时,可行 PET 进一步判断。
胃癌的分期包括三方面指标: T 代表肿瘤浸润的深度;N 代表周围淋巴结转移情况;M 代表远隔脏器有无转移。确诊胃癌后应进行分期检查(超声胃镜、CT、锁骨上淋巴结超声等),明确肿瘤的 TNM 分期,方能制定针对性的治疗方案。
三、结肠癌
症状:
1.右半结肠癌常见症状包括贫血、乏力、疲劳、食欲减退、消瘦、消化不良、发热等全身症状,一般肠道症状不明显,偶有腹部隐痛。
2.左半结肠癌常见症状包括:排便习惯改变为主,表现为腹泻、便秘或腹泻与便秘交替。多数病人大便次数增加,可有粘液血便或血便,血与粪便相混,多呈暗红色或紫褐色,一般不会出现大出血。病人常有左侧腹部或下腹部隐痛,随着病情的进展出现由便秘到排便困难,严重时会出现肠梗阻。
检查:
1.便潜血化验:可作为筛查手段,消化道每日出血量大于 5ml 时,即可出现便潜血阳性。化验前应避免进食血制品,排除牙龈出血或者口腔外伤等情况。
2.纤维结肠镜检查:是诊断结肠癌的最有效的方法。可直接看到病灶,并取得活检组织明确病理诊断。
3.气钡双重对比灌肠造影 X 线摄片检查:是诊断结肠癌最常方法。不同形态的癌肿在 X 片中可呈现出不同的形状,对病灶的定位效果优于纤维结肠镜。
4. CT:包括胸部平扫 CT 和腹盆腔增强 CT。可判断肿瘤的位置,侵犯肠壁的深度、腔外侵及范围与邻近脏器关系、淋巴结转移情况以及远隔脏器有无转移。
5.MRI:当出现或者怀疑肝转移时,需行肝脏增强 MRI,有助于发现微小的肝转移灶。
确诊结肠癌后应通过分期检查,明确 TNM 分期,这是制定治疗方案的重要依据。
四、直肠癌
症状主要包括:
早期无明显症状,仅有少量便血或排便习惯改变。随着肿瘤不断生长,出现糜烂、坏死或局部浸润症状,会出现:
1.便血:呈鲜红色或暗红色,与大便相混,可有血块或粘液脓血。
2.排便习惯改变:便频、里急后重、便不净感。起初只发生在晨起,以后次数逐渐增多,每日可有十数次甚至夜间排便数次。可伴有腹痛、大便变细、变形、排便困难等。
3.局部侵犯症状:直肠癌一般不痛,侵犯到肛管括约肌时可出现疼痛或大便失禁,常有粘液血便从肛门流出。肿瘤侵犯碰壁、骶骨或骶神经丛时,引起骶尾部坠胀,剧烈疼痛并常向下腹部、腰部和大腿放射。男性患者前列腺或膀胱受侵犯后,可出现尿急、尿频、尿痛、排尿困难甚至血尿;女性患者阴道后壁受侵犯可引起白带增多,如阴道内可见血性便质或气体,说明已形成直肠阴道瘘。
4.全身表现:乏力、消瘦、贫血和体重明显减轻。
检查:
1.直肠指诊:是最重要的检查方法,我国 3/4 的直肠癌位于直肠中段以下,易被触及。
2.纤维结肠镜检查:可观察到全大肠的粘膜病变,方便取活检,是确诊的检查方法。
3.盆腔增强 MRI:可判断肿瘤浸润肠壁的深度、周围淋巴结转移情况及邻近脏器受侵犯情况,有助于判断 TN 分期。同时可了解环周切缘、测量肿瘤与肛缘肛提肌之间的距离,对确定手术方案和切除范围具有重要的意义。
4.经直肠超声检查:判断肿瘤浸润肠壁的深度、周围淋巴结转移情况及邻近脏器受侵犯情况,与 MRI 相结合判断 TN 分期。
5.CT:包括胸部平扫 CT 和腹部增强 CT,判断远隔器官有无转移。
6.肝脏增强 MRI:有助于发现微小的肝转移灶。
确诊直肠癌后,不仅要明确 TNM 分期,还要明确肿瘤属于高位还是中低位。对于中低位直肠癌 T3 以上或者 N+,一般需要行术前放化疗。

在脑电图上,我们可以看到不同形态的波形,包括α波、β波、θ波、δ波等。而当大脑出现异常放电时,便会产生特殊的波形,其中最为常见的便是尖慢波。
尖慢波,顾名思义,是由尖锐的波峰和缓慢的波谷组成的波形。这种波形在脑电图上表现为一个尖锐的上升支和一个缓慢的下降支,通常在癫痫发作间期和发作期都会出现。那么,尖慢波是不是痫样波呢?
实际上,尖慢波是痫样波的一种。痫样波是指在脑电图上表现为异常放电的波形,包括尖慢波、棘波、棘慢波等。尖慢波是其中较为典型的一种,它反映了大脑神经元在异常放电过程中的一种特定状态。当大脑出现异常放电时,神经元会过度兴奋,产生尖慢波。
那么,为什么尖慢波会成为癫痫诊断的重要指标呢?这是因为,尖慢波的出现与癫痫的发作密切相关。在癫痫患者的大脑中,异常放电的神经元会形成一个异常兴奋的网络,这个网络中的神经元会同步放电,产生尖慢波。通过捕捉到这些尖慢波,我们可以判断患者是否患有癫痫,以及癫痫的发作类型。
值得注意的是,尖慢波并非癫痫的专属产物。在一些非癫痫性疾病中,如脑炎、脑肿瘤等,也可能出现尖慢波。因此,在诊断癫痫时,我们不能仅凭尖慢波的存在就轻易下结论。需要结合病史、临床表现和其他检查结果,进行全面分析。
了解了尖慢波与癫痫的关系后,我们不禁要问:为什么大脑会出现异常放电呢?实际上,癫痫的发病机制尚未完全明了,但研究表明,遗传、脑损伤、感染、代谢紊乱等因素都可能导致大脑神经元异常放电。这些因素会破坏大脑神经元之间的正常平衡,导致神经元过度兴奋,产生尖慢波。
总之,尖慢波是痫样波的一种,它在癫痫诊断中具有重要意义。通过了解尖慢波,我们可以更好地认识癫痫这一疾病,为患者提供更准确的诊断和治疗方案。然而,尖慢波并非癫痫的专利,我们在诊断过程中要综合考虑多种因素,以确保诊断的准确性。在未来的研究中,我们期待揭开更多关于癫痫波形的秘密,为患者带来更有效的治疗。
首先,我们需要明白癫痫的复杂性。癫痫并非单一的疾病,而是一组具有多种病因、临床表现和预后的综合症。在治疗癫痫的过程中,开颅手术通常被视为一种最后的手段,适用于那些药物控制不佳,且生活质量受到严重影响的患者。
开颅手术的目的在于切除或隔离脑内引发癫痫发作的异常区域,以期减少或消除发作。这种手术通常分为两种:一种是切除致痫灶,另一种是切断脑内异常放电的传播途径。在手术前,医生会通过详尽的神经电生理检查和影像学评估来确定手术方案。
然而,开颅手术并非万能。手术的效果因人而异,取决于多种因素,如癫痫的类型、病史的长度、脑内病变的范围以及患者的年龄等。有些患者术后癫痫发作明显减少,甚至完全停止;而有些患者则可能没有明显的改善,甚至可能出现新的神经功能障碍。
手术的风险也不容忽视。任何手术都有可能带来并发症,开颅手术更是如此。这包括感染、出血、脑水肿、神经功能障碍等。因此,在决定是否手术时,医生和患者必须仔细权衡手术的潜在好处与风险。
在情感层面上,患者及其家属对手术的期望往往很高,他们希望通过手术彻底摆脱癫痫的困扰。然而,作为医生,我们有责任提供真实的信息,帮助患者建立合理的预期。我们鼓励患者保持乐观的态度,同时也要做好长期斗争的准备。
在手术前后,患者需要接受全面的护理和支持。这包括药物治疗、心理支持、康复训练等多方面的综合治疗。家属的支持和理解对患者来说至关重要,他们的陪伴和鼓励可以为患者带来巨大的力量。
开颅手术是治疗癫痫的一种有效方法,但它并非适用于所有患者,也并非总是能达到预期的效果。每一个决定都需要基于详细的病例分析、患者需求和医生的专业判断。在追求治疗效果的同时,我们必须尊重生命的复杂性和个体的差异性。癫痫的治疗是一个长期、多维度的过程,需要医患双方共同的努力和耐心。
癫痫发作的前兆,医学上称之为“先兆期”,是指患者在癫痫发作前所体验到的一系列异常感觉或症状。这些前兆通常发生在大脑放电开始前几秒到几分钟内,每个患者的前兆体验都有所不同,但它们通常是大脑异常活动的直接体现。
在先兆期,患者可能会感受到一些非特异性的症状,如情绪波动,可能是突如其来的焦虑、恐惧或欣快感。这种情绪的起伏,虽然不具有特异性,但对于习惯了自己日常情感状态的患者来说,可能是一种警示。
另一种常见的前兆是感觉异常。患者可能会感受到一种无法言喻的陌生感,或者身体某部位的麻木、刺痛或电击感。这些感觉异常通常是大脑局部神经元异常放电的结果,可以局限在身体的某个特定区域,也可能遍及全身。
视觉和听觉上的异常也是癫痫前兆的常见症状。患者可能会看到闪光或几何图形的幻觉,或者听到不存在的声音。这些幻觉是大脑视觉和听觉处理区域异常活动的产物,通常预示着癫痫的即将发作。
而在认知方面,患者可能会出现短暂的记忆丧失或困惑状态。这种认知障碍可能表现为对周围环境的陌生感,或者是一种无法集中注意力的感觉,这同样是大脑功能暂时紊乱的标志。
需要注意的是,并非所有癫痫患者都会体验到这些前兆,且这些前兆并不一定每次都会出现。有些患者可能在长期无发作后突然失去前兆,这增加了对癫痫发作预测的难度。
了解癫痫发作的前兆对于患者和家属来说至关重要。尽管这些前兆并不能完全预测癫痫的发作,但它们提供了一种潜在的预警机制,有助于患者及时采取防护措施,减少发作时的伤害。同时,对前兆的观察和记录也有助于医生更好地理解患者的病情,制定个性化的治疗方案。在科学的探索与关爱中,我们希望能为癫痫患者带来更多的安宁与希望。

癫痫,是一种由大脑神经元异常放电引起的慢性脑部疾病。它的发作形式多样,从短暂的意识丧失到严重的肌肉抽搐,都可能对患者的生活造成影响。虽然癫痫的病因复杂,包括遗传、脑部损伤、感染、代谢障碍等多种因素,但遗传因素在其中扮演的角色尤为引人关注。
首先,我们需要明确的是,并非所有的癫痫都与遗传有关。遗传性癫痫是指由遗传因素导致的癫痫,这类癫痫约占所有癫痫病例的10%。遗传性癫痫通常是由特定的基因突变引起,这些基因突变可能会从父母遗传给子女。然而,即使存在遗传倾向,也不是所有子女都会发展为癫痫。遗传只是增加了患病的可能性,而不是绝对的因果关系。
在实际临床中,我们观察到,如果一个家庭中有人患有癫痫,那么其他家庭成员患病的风险会有所增加。但这并不意味着癫痫一定会遗传给下一代。遗传性癫痫的遗传模式通常为多因素遗传,这意味着除了遗传因素外,环境因素也在发病过程中起到了重要作用。例如,孕期感染、出生时的脑部损伤等因素都可能导致癫痫。
对于担心癫痫遗传风险的家庭,我们可以通过基因检测来评估遗传可能性。基因检测可以帮助我们了解是否存在特定的基因突变,从而为患者及其家庭提供更准确的遗传咨询。然而,值得注意的是,基因检测并不能完全确定癫痫是否会遗传,因为遗传只是众多因素中的一个。
在这个过程中,患者和家庭的情感需求不容忽视。面对癫痫的遗传风险,他们可能会感到焦虑、恐惧甚至内疚。作为医生,我们需要提供专业的支持和理解,帮助他们正确看待遗传因素,减少不必要的心理负担。
在实际生活中,我们应该鼓励患者和家庭成员采取积极的生活方式,如保持良好的睡眠习惯、避免过度劳累、合理饮食等,这些都有助于降低癫痫发作的风险。同时,对于那些已经患有癫痫的患者,我们应该提供全面的治疗方案,包括药物治疗、手术治疗等,以提高他们的生活质量。
总之,癫痫的遗传问题是一个复杂而重要的议题。虽然遗传因素在癫痫发病中起到了一定作用,但并不意味着癫痫一定会遗传给下一代。通过专业的基因检测和心理咨询,我们可以为患者及其家庭提供更准确的遗传风险评估和情感支持,帮助他们更好地面对这一挑战。在这个过程中,医学的进步和人文关怀的结合,是我们不断追求的目标。

子宫肌瘤是女性生殖器官中最常见的一种良性肿瘤,发病率在20%左右。
大多数子宫肌瘤没有明症状,常在体检时发现,无症状的肌瘤一般不需特殊治疗,定期随访即可。那么,出现哪些情况时,子宫肌瘤有可能需要手术治疗呢?
3、有恶变风险:比如子宫肌瘤短时间内迅速增大,绝经后子宫肌瘤不缩小反而持续增大,超声等影像学检查提示子宫肌瘤变性、血供丰富等存在恶变风险时,建议手术进行治疗。当然了,出现这些情况,只是恶变风险升高,并不一定是恶变了。总体肌瘤的恶变率不到1%,大家也不要过于焦虑,积极治疗即可。
高血压患者心率应该控制到多少?为什么?
高血压是一种常见的心血管疾病,在我国的发病率较高。对于高血压患者来说,心率控制是非常重要的一环。那么,高血压患者的心率控制在多少为好呢?
一般来说,高血压患者的目标心率应该控制在每分钟60到80次之间。这个范围是根据大量临床研究得出的,可以有效降低心血管疾病的风险,改善患者的预后。
为什么高血压患者需要控制心率呢?首先,心率过快会增加心脏的负担,使心肌处于过度疲劳状态,长期下去容易引发心肌梗死、心力衰竭等严重心血管疾病。其次,心率过快还会导致血压升高,加重高血压病情。而对于高血压患者来说,血压升高又会增加血管破裂的风险,引发脑出血、冠心病等严重后果。因此,控制高血压患者的心率对于降低心血管疾病风险具有重要意义。
那么,如何控制高血压患者的心率呢?首先,患者需要遵循医生的建议,按时服用降压药物,保持血压在稳定范围内。其次,患者需要养成良好的生活习惯,如保持规律的作息时间、避免熬夜、减少精神压力等。此外,适当的运动也有助于调节心率,如散步、慢跑、游泳等。最后,保持良好的心态,避免情绪波动过大,也对控制心率有积极作用。
总之,高血压患者控制心率对于改善病情、降低心血管疾病风险具有重要意义。患者需要遵循医生的建议,保持良好的生活习惯,适当运动,保持良好的心态,才能有效控制心率,提高生活质量。同时,定期复查血压、心率等相关指标,及时调整治疗方案,也是高血压患者需要注意的问题。在药物治疗和生活调理的共同作用下,高血压患者的心率控制在每分钟60到80次之间,可以有效降低心血管疾病的风险,改善预后。
(本文版权归北京医院心内科李明洲所有)

男生的胸变大是乳腺癌吗?

在中医理论中,勃起不坚被称为“阳痿”或“阳事不举”。以下是中医对勃起不坚的认识:
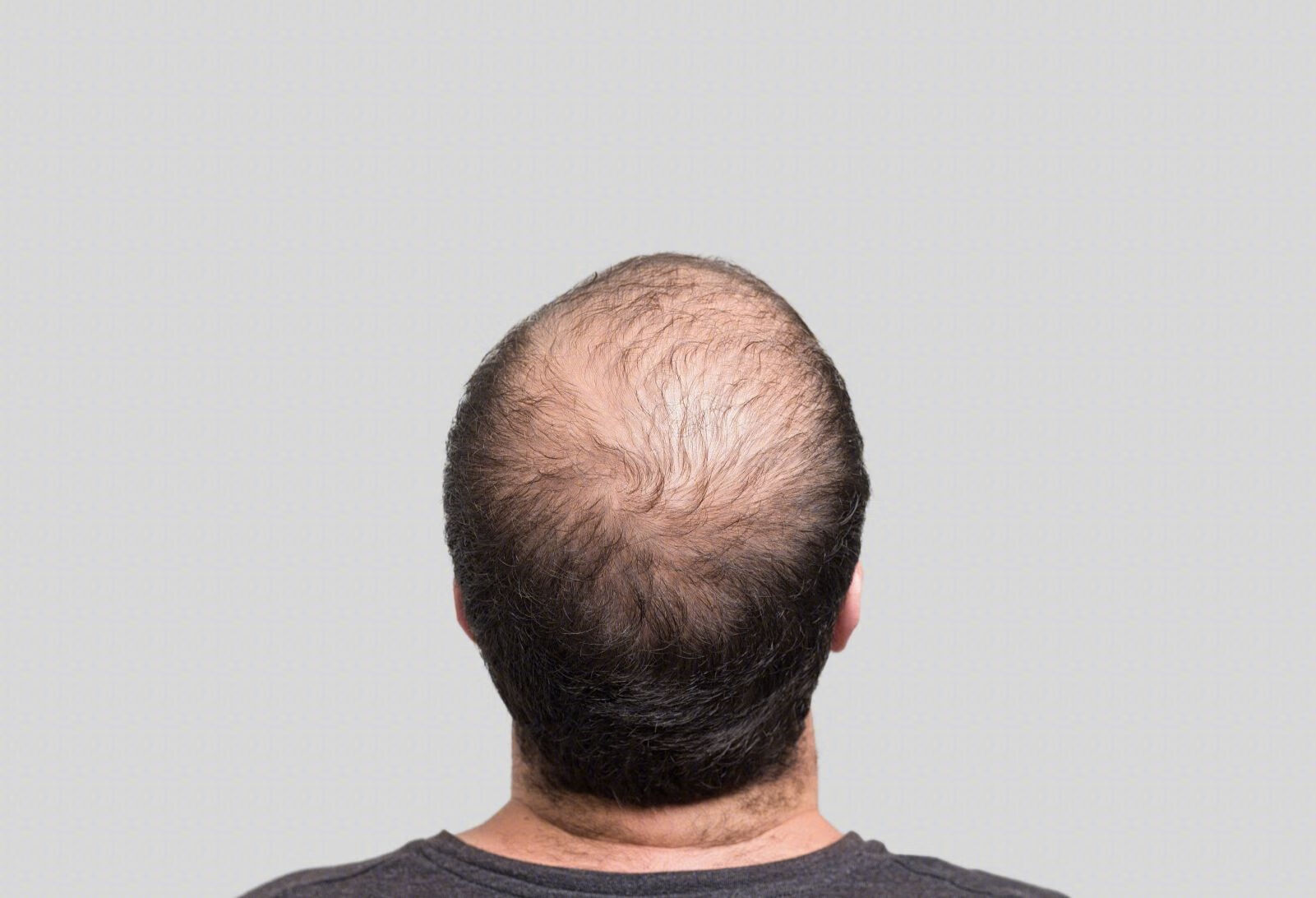
季节性脱发通常被视为一种正常的生理现象。在多数情况下,随着春夏季节的到来,气温回升,人体的新陈代谢也会相应加快,毛囊活动增强,脱发的情况往往会有所改善,毛发逐渐恢复生长。而秋冬季节低温环境下,新陈代谢减缓,包括毛囊细胞在内的组织器官活动减慢,使得头发生长速度降低,脱落速度加快。
对于季节性脱发我们可以:1.确保睡眠的规律与充足。优质的睡眠不仅能够帮助身体恢复,还能促进褪黑激素的分泌,这种激素在夜间尤其是凌晨时分达到分泌高峰,对于维护头发的生长环境有着积极作用。2.注重选择优质食物。初秋时节,应避免过多摄入油炸、煎烤、辛辣、香燥以及肥甘厚味的食物,这些食物容易助长肺火。秋季的饮食应以清淡为主,多吃水分含量高、口味清淡的食物。同时注重摄入维生素和蛋白质。3.适度运动。通过温和的运动,如散步、太极、瑜伽等,可以有效地促进血液循环,增强体质,同时也有助于缓解秋季可能带来的情绪郁结,有利于头发的健康生长。
对于秋季出现的脱发现象,不必过分忧虑,保持良好的心态和适当的护理,春暖花开之时,秀发有望重新焕发生机。
展开更多







