当前位置:首页>
人乳头瘤病毒(hpv)解读
人们在体检或诊疗过程中,尤其是女性宫颈检查,往往会面临人乳头瘤病毒HPV检查结果的困扰,甚至将HPV(+)与性传播疾病联系在一起,影响夫妻之间的和谐。下面,我们来共同分享人乳头瘤病毒HPV到底是什么东东。
人乳头瘤病毒属于空泡病毒A属,球形DNA病毒,可以导致人体皮肤粘膜的增殖性损害,包括肿瘤。但病毒亚型有数十种,总体上分为高危型和低危型,其中 HPV1、2、3、4、7、10、12、15 属于皮肤低危型; HPV6、11、13、32、34、40、42、43、44、53、54 属于粘膜低危型; HPV5,8、14、17、20、36、38 属于皮肤高危型; HPV-16、18、30、31、33、35、39 属于粘膜高危型 。亚型如同一个家庭的兄弟,不同的病毒亚型导致的损害程度和症状特征不一样。比如:
一、1.2.4.63亚型,导致的是足跖疣;
二、 2.7亚型,导致的是普通疣;
三、 3.8.10亚型,导致的是扁平疣;
四、 6.11.42.44亚型,导致的是尖锐湿疣;16.18.31.45.33.35.39.51.52.56.58.59.26.53.66.68.73.82,尤其是16.18.31.45,有可能导致生殖器肿瘤。
也许您会问,人乳头瘤病毒HPV到底是怎么传播的呢?与性有关吗?回答是,有关系,但不是唯一的关系。皮肤亲密接触、生活用品间接接触、医源性接触、婴儿的产道接触等,都有可能哟!
那可太怕了,乳头瘤病毒HPV无处不在!亲,不用紧张。因为,完整的皮肤粘膜可以防止病毒入侵。同时,单纯的病毒携带不导致人体危害,大多会在数月至2年间被人体免疫系统清除的。这一点,像不像流感病毒呢?
那么,要问最后一个问题了!面对人乳头瘤病毒HPV,应该怎么办?
只要没有症状或产生危害,不用管它,让我们强大的免疫系统来对付它吧。尤其是男性,即使性行为获得性感染,机率也只有16%。根本勿需检查,更不用治疗。当然,有症状的尖锐湿疣另当别论哟!至于女性,29岁以前,同样没有必要做HPV,因为即使感染了(尖锐湿疣除外),免疫系统会清除;如有性生活史,21-29岁,有必要每3年做一次宫颈细胞学检查,评估一下宫颈健康状况;30-65岁,每5年做一次HPV检测和宫颈细胞学检查,或者每3年做一次宫颈细胞学检查;65岁以上的女性,如既往检查均为阴性,就没有必要检查啦!但既往检查有病变,需要延长检查20年。
另外,告诉大家一个好消息,HPV疫苗国内批准上市了!有二价、四价、九价三种。那这个“价”指的是价格吗?当然不是,但也有关系哟!我只能告诉您,九价最贵。实际上,“价”指的是可以预防的病毒亚型。比如,二价针对16、18病毒亚型,适用9-25岁女性;四价针对6.11.16.18病毒亚型,适用20-45岁女性;九价针对6.11.16.18.31.33.45.52.58病毒亚型,适用16-26岁女性。需要说明的是,即使九价疫苗,也是不绝对的预防,更不是终身预防,不完全统计的有效免疫期为5年。
这下,您明白了吧!
本站内容仅供医学知识科普使用,任何关于疾病、用药建议都不能替代执业医师当面诊断,请谨慎参阅
-
总交流次数
5
医生回复次数
4
患者:女
-
总交流次数
3
医生回复次数
2
患者:男 45岁
-
总交流次数
19
医生回复次数
12
患者:女
-
总交流次数
27
医生回复次数
13
患者:男 9岁
-
总交流次数
23
医生回复次数
10
患者:男 64岁
-
总交流次数
60
医生回复次数
22
患者:女 54岁
-
总交流次数
3
医生回复次数
2
患者:男 24岁
-
总交流次数
34
医生回复次数
18
患者:男 5岁
-
总交流次数
13
医生回复次数
9
患者:女
-
总交流次数
4
医生回复次数
2
患者:女 29岁
-
人乳头瘤病毒HPV是一种属于乳多空病毒科的乳头瘤空泡病毒A属,是球形DNA病毒,能引起人体皮肤黏膜的鳞状上皮增殖。表现为寻常疣、生殖器疣(尖锐湿疣)等症状。 随着性病中尖锐湿疣的发病率急速上升和宫颈癌、肛门癌等的增多,人乳头瘤病毒感染越来越引起人们的关注。
昨天门诊发生了一件事情,一位30岁的女性体检查出了HPV病毒的感染,自己从网上查到该病毒会导致宫颈癌的发生,就赶紧预约了个号过来看。自诉说从取到这个化验报告就再没有睡过一个安稳的觉,来了医院了告诉她“没事,你复查吧”。这患者听后就着急了,以为医生是在忽悠她的,怎么回事啊?
这名女性说的是对的,宫颈癌的发生的确与HPV病毒的感染有很大的关系,但是,并不是说只要是感染了该病毒就会一定会导致宫颈癌。
给大家一组数据
有研究发现,高达70%的女性一生都感染过HPV病毒,但是宫颈癌的发病率并不是那么高。18岁到25岁的女性是感染该病毒的高峰时期,但是感染期比较短,一般持续8个月左右就会自行转为阴性。且同一种病毒持续感染3年以上才有可能导致宫颈癌。
虽然宫颈癌的发病率越来越年轻化,但是30岁女性免疫力还是很强的,HPV病毒的转阴率也是很高的,发病率还是很低的。且该女性患者的宫颈细胞学的检查是未见任何问题,所以只需要继续观察就可以。而且HPV病毒导致宫颈癌并不是一蹴而就的,是HPV病毒持续感染,然后导致CIN1-CIN2-CIN3,最后才是宫颈癌。所以医生建议每半年复查一次宫颈细胞学和HPV病毒就可以。
那这个女性应该怎么做才能帮助该病毒清除呢?
首先,积极锻炼身体,养成良好的生活作息习惯,增强机体的免疫力。虽然该病毒会导致宫颈癌的发生,但是目前为止尚未研究出抗病毒的药物,只能通过自身清除。
其次,可以外用一些干扰素有助于该病毒的清除,但是并不是直接杀灭该病毒的。洁净且有节制的性生活也是很重要的。
所以我建议首先最重要的是定期复查,不必过于紧张。但是如果是年纪在45岁以上的女性发现HPV病毒的感染就应该多加重视了。
图片来源于网络,如有侵权请联系删除。
-
眼睛周围莫名其妙出现了很多扁扁的小疙瘩,不疼也不痒,也不像粟丘疹,这很有可能是得了扁平疣。
虽说扁平疣不会对身体造成很大的健康影响,但因为它有一定传染性,搔抓后容易引起其它位置的感染,影响皮肤美观。
那这种影响颜值的皮肤病怎么就找上自己了呢,一起来看看吧。

一种低危HPV感染——扁平疣
扁平疣是由人乳头状瘤病毒(又称HPV)感染引起的病毒感染性疾病。
当HPV入侵表皮后,在表皮细胞内进行病毒复制和播散,使颗粒层和棘细胞层细胞发生增生、空泡化。
导致局部角质形成细胞体积增大,数量增多,在皮肤表面形成扁平丘疹。
扁平疣多发于颜面、手背及前臂等处,表现为正常皮色或浅褐色的扁平丘疹,呈圆形或椭圆形,表面光滑。
正常情况下不会感到瘙痒,但爆发期的扁平疣往往伴有明显的瘙痒,若是暴力抓挠,不仅会出现更多的扁平疣,还会造成皮肤损伤。

我怎么会感染扁平疣?
扁平疣感染「三要素」传染源、传播途径、易感人群。
传染源
传染源主要是已经出现疣体的患者,也有可能是感染HPV后还没有出现症状的患者,这个更加隐匿。

扁平疣具有传染性,正常人也可能感染HPV,但很多时候HPV感染不见得会引起疾病。当免疫力足够强大,就可以把HPV扼杀在摇篮里。
传播途径
扁平疣不仅可以自身传染,还可通过间接或直接接触传染给他人,如果有受到某些损伤、摩擦、刺激,扁平疣可能会伺机而动。
● 直接传染
人与人直接传染。当扁平疣患者发作时,局部会有渗出倾向,若周围人群皮肤损伤且接触到了扁平疣或渗出物,便会导致感染。
● 间接传染
通过污染物感染。与扁平疣患者共用生活物品,如毛巾、内衣等物品,可能会导致扁平疣的间接传染。
易感染人群
1. 年龄:可出现在任何年龄段,好发于青少年。
2. 免疫力低下:机体免疫力低下的人比正常人更容易传染到扁平疣。
3. 过度暴晒:过度日光暴露,如室外游泳者。
4. 皮肤损伤:不注重日常皮肤护理,造成创伤或皮肤抵抗力下降,伤口感染,扁平疣病毒也会入侵发作。

别慌,用药可治愈
用药方法
● 药物治疗
由于个体差异大,用药不存在最好、最快,除常用处方药外,应在医生的指导下,选择适合自己的药物,规范用药。

物理治疗
物理治疗主要包括液氮冷冻疗法、电灼疗法、激光疗法。
此类治疗方法一般适用于皮损数目较少或者病史较长且处于稳定期的患者,部分患者可能需要数次治疗才能完全祛除疣体。

预防扁平疣需要注意个人卫生和健康习惯。保持皮肤清洁、避免与感染者接触、增强免疫力都是预防扁平疣的有效方法。
另外,一旦发现自己身上出现了扁平疣,应及时采取治疗措施,避免其扩散和恶化。千万不要尝试用手抠掉扁平疣,以免造成感染和伤口留疤等问题。
如果有需要,一定要寻求专业医生的帮助和指导。

-

宫颈癌是最常见的女性生殖道恶性肿瘤,发病率在女性恶性肿瘤中居第二位,在某些发展中国家甚至位居首位。宫颈癌全球每年新发病例约50万,占所有癌症新发病例的5%,其中80%以上在发展中国家。每年超过26万的妇女死于宫颈癌,主要在低、中收入国家。中国每年新发病例达13.15万,宫颈癌死亡人数每年约5.3万,约占全部女性恶性肿瘤死亡人数的18.4%。可见宫颈癌是危害我国女性健康与生命的重要疾病。
我国宫颈癌的流行病学特点有:发达城市患者初治年龄小,腺癌和其他特殊病理类型占比高;农村患者占比高,腺癌和其他特殊病理类型占比较城市患者低。
那么,宫颈癌的发生与哪些因素有关呢?
第一,宫颈癌的发生与人乳头瘤病毒(HPV)密切相关,特别是高危型HPV16和18,它们会分泌瘤蛋白,导致抑癌基因失活。
第二,宫颈癌的发生与多个性伴侣有关,因为HPV主要通过性接触传播,所以伴侣越多,感染高危型HPV的可能性越大。
第三,宫颈癌的发生与吸烟有关,因为吸烟会导致免疫力下降,更易感染HPV。
宫颈癌被称为女性的红颜杀手,也是女性最常见的恶性肿瘤之一,它是一种严重的子宫颈病变,如果发现不及时,癌细胞很快会发生浸润转移。
所以,作为女性,你一定要了解宫颈癌都有哪些信号。
没有什么特殊不适,但是高危型HPV检查阳性,一定不要忽视这个阶段,它可能是宫颈癌的早期阶段,不一定有很典型的症状。
月经周期延长,经量增多,如果反复频繁出现,有可能是宫颈癌发生了。
接触性出血,很多宫颈癌患者,月经并无异常,只是在同房的时候出现接触性出血。
异常排液,宫颈癌的患者,除了会有出血的表现,还可能出现异常排液,排出的液体常常为米泔水样,有时还会散发特殊的腥臭味。
因为宫颈癌的发生与高危型HPV密切相关,所以要想进行宫颈癌的筛查,也应该进行HPV检查。
长期吸烟的女性,一定要检查HPV。
有多个性伴侣的女性,一定要检查HPV。
宫颈癌的高发年龄是30岁-50岁女性,所以这个年龄段的,无论有无特殊不适,最好也检查一下HPV。

图片来源于网络,如有侵权请联系删除。
-
这——是我们皮肤上常见的“小疙瘩”。
很多地方把其称之为“瘊子”,这其实是HPV病毒感染所致,医学上称之为“病毒疣”。
瘊子其实是HPV感染
HPV病毒目前有200多种亚型,人类普遍易感。
有些HPV病毒属于亲皮肤型, 寻常疣、丝状疣、跖疣都是由亲皮肤型HPV病毒感染引发的。
外伤或皮肤破损是其重要的诱因。
比如像下图的“跖疣”,就经常会长在足部着力点,或者手指部位出现甲沟炎或外伤后,也会出现“跖疣”。
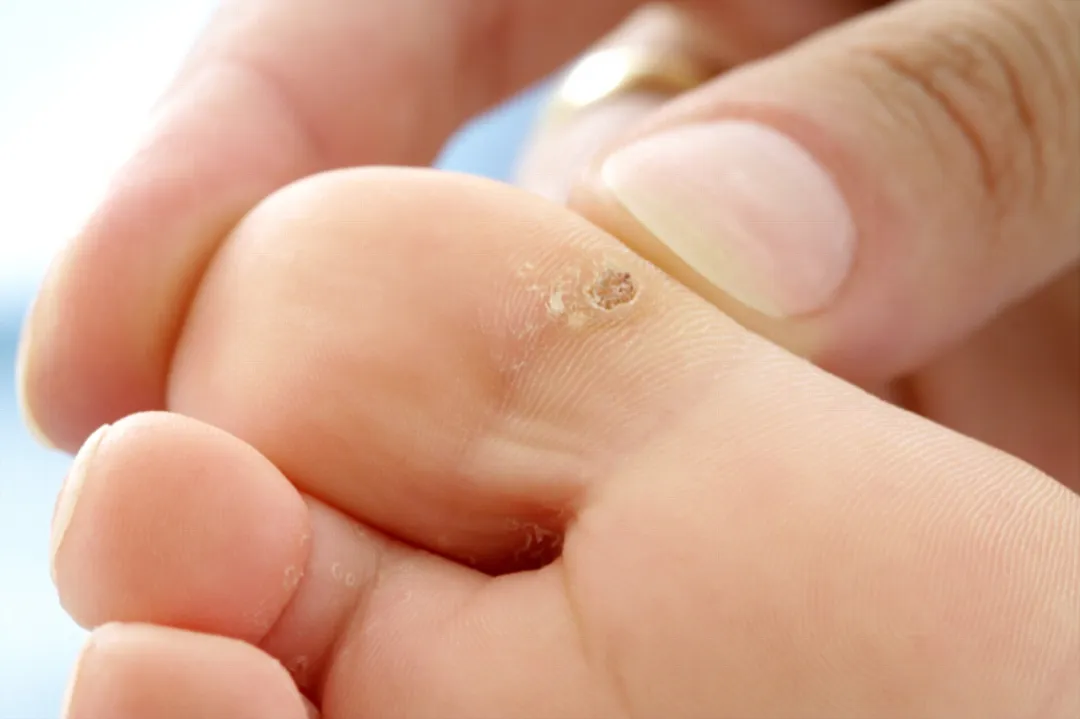
所以,手工作业者出现非生殖器疣的概率多一点。
这类亲皮肤型HPV属于低危型病毒,出现以下情况,才需要治疗:
- 疣长期存在并且越来越多,越来越大;
- 自觉影响美观者;
- 发生在特殊部位(甲周、足底等)容易造成疼痛等症状。
疣不要挠,越挠越多
疣具有传染性,特别是皮肤出现破损的情况下更易感染。有的时候,门诊中会看到患者皮肤上的疣会沿着抓痕分布排列。
因为哪怕是亲皮肤型疣,也会有接触传染的可能性存在。而且,皮肤无法产生抗体,一旦感染,非生殖器疣可能会反复发作。
常见的非生殖器疣有以下4种:
寻常疣
一般是由HPV2和HPV4感染所致,主要发生在手背、足缘、躯干部位。
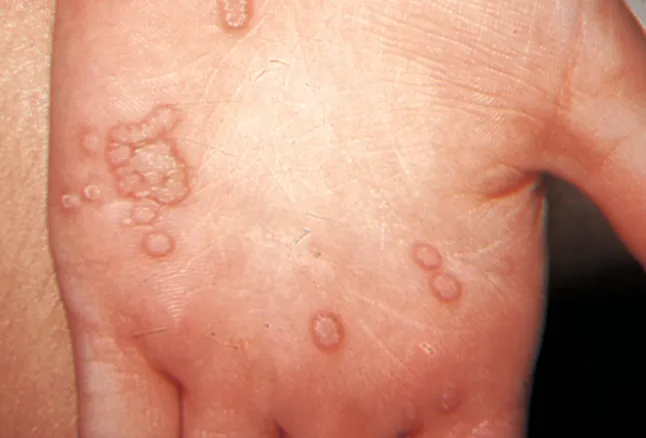
- 特点:皮疹针尖至豌豆大小。
- 形状:呈圆形或多角形,表面粗糙,触之较硬,高出皮面。
- 颜色:正常皮色或棕灰色。
扁平疣
常由于HPV3、HPV10感染,好发于头、脸、颈部、手、手肘及膝盖的扁平疣。
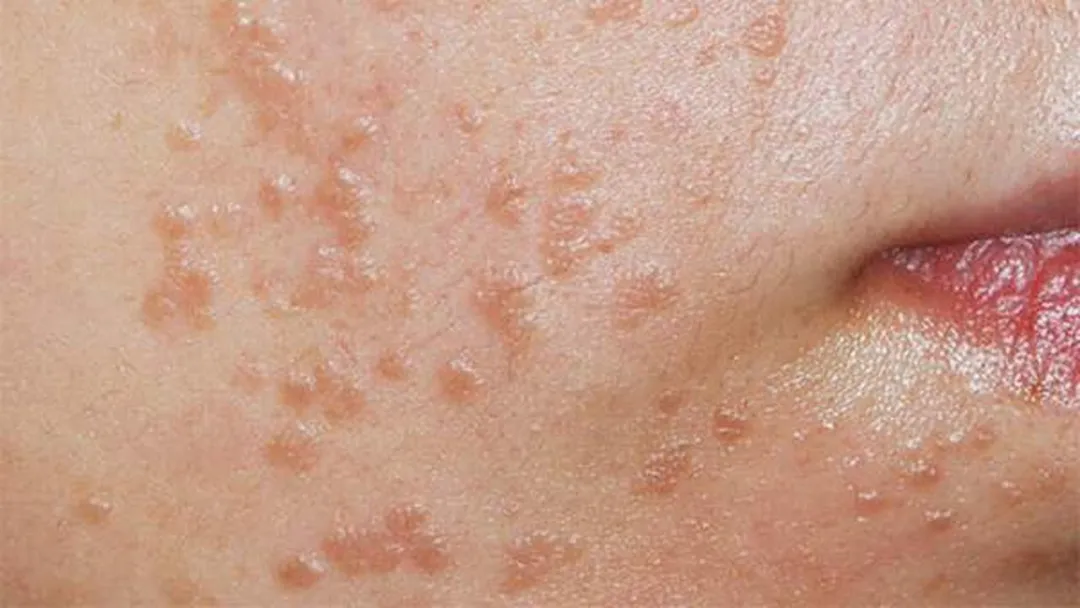
- 形状:米粒至绿豆大小的扁平隆起的丘疹,表面光滑。
- 颜色:浅褐色或正常肤色。
- 形状:圆形、椭圆形或不规则形,数目较多,多数密集。
跖疣
一般由HPV1感染引起,好发于足部,包括足跟、趾间、跖骨头。

- 特点:表现为角化性丘疹,粗糙不平;
- 颜色:灰褐色、灰黄或灰污色,由于有血管增生,所以有时表面可见较多黑点;
- 形状:圆形,边界清楚,周围可以有增厚角质环。
长了疣之后如何处理
大多数人都曾感染过非生殖器疣,相对来讲,非生殖器疣在儿童和青年男性中发生率最高。
大部分的儿童(约2/3)可以在2年之内逐渐自行消退。成人疣相对于儿童而言往往比较缓慢,可能要3-5年,甚至更久。而且还有免疫力低下或者长期使用激素的患者,疣会越来越多。
不过,非生殖器疣也不难去。可以使用液氮冷冻、激光、电灼、手术、光动力、外用药物等去除。
那么既然是HPV病毒感染引发的,通过宫颈癌疫苗能够避免吗?
宫颈癌疫苗能不能治疗疣呢?
宫颈癌疫苗,也就是HPV疫苗。
当接种疫苗后,可以刺激机体免疫系统产生保护性抗体,从而对相应的病毒进行杀灭。
但宫颈癌疫苗也仅仅是预防绝大多数的宫颈癌发生,主要是针对高危型HPV病毒,更不能预防所有的病毒感染,特别是低危型HPV病毒感染。
目前上市的HPV疫苗有三种,即2价(HPV16和HPV18)、4价、9价,“价”代表可以预防的病毒类型,所以价数越多,预防的种类越多。
- 2价疫苗:HPV16、18
- 4价疫苗:HPV6、11、16、18
- 9价疫苗:HPV6、11、16、18、31、33、45、52、58
所以,从以上疫苗所包含的HPV类型看,宫颈癌疫苗仅仅可以预防生殖器疣的发生,对低危型HPV引起的寻常疣、掌跖疣、扁平疣等则无法起到预防作用。
参考文献:
[1] 赵辨. 中国临床皮肤病学.南京:江苏凤凰科学出版社,2011
[2] Johnson ML, Roberts J. Skin conditions and related need for medical care among persons 1–74 years. US Department of Health Education and Welfare Publication,1978; 1660:1-26.
[3] Beliaeva TL. The population incidence of warts. Vestn Dermatol Venerol,1990: 2:55-58
[4] Beth G Goldstein, Adam O Goldstein, Rachael Morris-Jones. Cutaneous warts (common, plantar, and flat warts). Uptodate, Sep 19, 2019.
[5] J Thomas COX, Joel M Palefsky. Human papillomavirus vaccination. Uptodate. Jun 17, 2020
-
什么是Ad5腺病毒载体新冠疫苗?
Ad5腺病毒载体新冠状疫苗全称重组新型冠状病毒疫苗(腺病毒载体),其原理是用经过改造后无害的人5型复制缺陷型腺病毒作为载体,装入新冠病毒的S蛋白基因,即新冠病毒的主要抗原物质,制成的腺病毒载体疫苗。
病毒载体疫苗的优点是快速响应,可同时刺激体液免疫和细胞免疫,接种一剂重组腺病毒载体新冠疫苗后第14天可产生显著的细胞免疫应答,第28天可产生显著的体液免疫应答,提供双重保护。
重组腺病毒载体的构建技术相对成熟,目前美国强生公司,英国牛津/阿斯利康,俄罗斯伽马勒中心,研发的疫苗,均为腺病毒载体疫苗。在中国,康希诺公司研发的也是腺病毒载体疫苗,该疫苗是康希诺生物与陈薇院士团队合作研发的。
疫苗的中文通用名为“重组新型冠状病毒疫苗(腺病毒载体)”,英文通用名(简写)为“Ad5-nCoV”;中文商品名为克威莎TM,英文ConvideciaTM。
与其他疫苗技术相比,Ad5腺病毒载体新冠疫苗有什么不同?
Ad5腺病毒载体新冠疫苗进入人体后,在细胞中合成新型冠状病毒的S蛋白作为抗原,激发机体产生免疫反应。
Ad5腺病毒载体新冠疫苗具有以下优势:
1、安全性好:重组新型冠状病毒疫苗(腺病毒载体)耐受性、安全性良好,I、II期临床受试者未发生严重不良反应。
2、免疫高效:疫苗单剂接种后即可产生显著的体液免疫和细胞免疫,提供双重保护。从各公司已经完成的临床实验结果来看,俄罗斯伽马勒疫苗需要两剂,英国牛津/阿斯利康疫苗需要接种两剂,美国强生和中国康希诺疫苗只需一剂。
3、 使用方便:
①有的腺病毒载体疫苗只需接种1剂,对于短期内需要前往高风险地区的人员(海外工作、留学、国际旅行等)特别适合。
②疫苗稳定性好,常规2-8℃储存运输。
接种腺病毒载体新冠疫苗的有效性怎么样?
虽然不同技术路线的疫苗有效率可能会不同,但是从已公布的相关试验结果来看:
阿斯利康与牛津大学联合开发的ChAdOx腺病毒新冠疫苗AZD1222,根据其最新发布的分析结果,接种两剂疫苗的总体保护效力达到66.7%,预防重症的保护效力达100%;接种一剂能够产生76%的保护效力,第二剂接种间隔在12周以上,疫苗的保护效力达到82%。
强生研发的Ad26腺病毒载体新冠疫苗,接种一剂后对于中重症病例的保护效力为66%,对重症病例的保护效力为85%。
俄罗斯研究所研发的Sputnik-V rAd26+rAd5腺病毒载体新冠疫苗,接种2剂疫苗(间隔21天)的总体保护效力为89.3%,对中重症病例的保护效力为100%。
康希诺生物与军事医学研究院联合开发的Ad5腺病毒载体新冠疫苗目前正在海外进行III期临床试验,其保护效力结果待发布。
Ad5腺病毒载体新冠疫苗打几针?
该疫苗推荐的接种程序是18岁及以上成年人。俄罗斯伽马勒疫苗需要两剂,英国牛津/阿斯利康疫苗需要接种两剂,美国强生和中国康希诺疫苗只需一剂。
Ad5腺病毒载体新冠疫苗接种多久后起效?保护期是多久?
根据该疫苗临床I、II期研究结果,接种一剂重组腺病毒载体新冠疫苗后第14天可产生显著的细胞免疫应答,第28天可产生显著的体液免疫应答。
Ad5腺病毒载体新冠疫苗正在III期临床实验当中,相关保护期等结果即将发布。
针对的年龄段是哪些?
目前推荐的接种人群是18岁及以上的成年人。
接种后还有可能感染吗?为什么?
严格来说,有可能。
1)(任何)疫苗的免疫成功率不是100%,在流行期间还会有较少部分已接种的人可能发病。
2)接种疫苗后不是立即获得对疾病的免疫能力,免疫应答需要一段时间;在此段时间内,仍有可能被感染,接种后依然建议保持良好的卫生习惯,做好个人防护。
3)根据其他已发表的新冠疫苗的临床试验结果,接种新冠疫苗后,即使感染病毒,也能够在一定程度上减轻疾病的症状,降低重症和死亡的风险。
因此,接种疫苗依然是必要的。
针对变异病毒是否有效?并没有发现变异对疫苗的保护效果
初步研究结果显示,疫苗对突变体有免疫作用,但专家建议应尽快让更多的人接种疫苗,减少病毒复制传播,抑制突变风险。世界各地不断出现新的新冠病毒突变体疫情报告,一些突变体很可能对人体免疫系统先前制造的抗体具有抵抗力。
生产疫苗的公司也表示,正在测试疫苗对突变病毒的免疫力,也在研发能够增加保护力的免疫增强剂,消除病毒突变带来的抵抗性作用。
范德比尔特大学卫生政策系预防医学教授William Schaffner说,人类必须不断适应病毒的突变速度,才能追上甚至超越它。
现在本土确诊很少,是否还有必要接种?
有必要。
全球还在大流行期间,仍有感染和传播风险,而且新冠病毒潜伏期长,无症状传播多;达到群体免疫的目标需要人群大规模接种疫苗,在人群中的总体接种率至少达60~70%才能有效阻止病毒传播。因此疫苗的预防接种是紧急且有必要的。
新冠疫苗的副作用有哪些?可能会有哪些不良反应?该怎么办?
接种新冠疫苗后最常见的不良反应是发热、接种部位红、肿、疼痛等,通常在两到三天之内自行缓解,一般不需要特殊处理。如果症状较重或无法自行评判严重程度,应及时就医处理。
可以和其他疫苗同时接种吗?
由于目前缺乏新冠疫苗与其他疫苗同时接种的相关研究,因此,建议在技术指南等文件明确之前,新冠疫苗与其他疫苗还是尽量分开接种,至少间隔14天。
已经感染过还需要接种吗?
中国疾控中心免疫规划首席专家王华庆表示:感染过某个疾病以后人体就会产生一定的免疫力,一般疫苗的说明书上都有一个适应症,既往感染过这个疾病的人群不需要接种。新冠病毒再次感染的病人只是个案,比例非常非常低。这些人群后续是否需要接种疫苗还需要进一步的研究。目前不建议接种。
怀孕,备孕,哺乳期,可以接种Ad5腺病毒载体新冠疫苗吗?
需要根据自身情况,咨询专业医护。目前暂时缺乏相关数据证据。
-
一名年轻小伙因为肛周瘙痒来到诊室,通过检查,医生发现长满了大大小小的菜花样淡红色丘疹,其中有几个已经发生了糜烂,用棉签轻轻一碰,还会有血渗出来。
因为瘙痒不适,所以小伙总是用手挠抓,糟糕的是,破溃的创面还合并了感染,即便医生戴着口罩,还是闻到了一股浓烈的臭味。
说到这,很多人会有这样的困惑,这些密密麻麻的看起来很瘆人的菜花样丘疹,究竟是什么东西?通过进一步检查和确诊,医生说,这是尖锐湿疣。
虽然尖锐湿疣没有艾滋病和梅毒那么名字响亮,但它依然是威胁男女健康的一大恶疾。
是由人乳头瘤病毒(HPV)感染所致的以私密部位增生性损害为主要表现的传播疾病。大多发生于18~50岁的中青年人。大约经过半个月至8个月,平均为3个月的潜伏期后发病。
说到HPV病毒,很多人往往会有这样的反应,导致女性宫颈癌的不也是它吗?
事实上,HPV病毒只是一类病毒的总称,它又包括100多种亚型,其中有些亚型感染会导致宫颈癌的发生风险,也有一些亚型感染,则会导致尖锐湿疣。
医学上,最常引起尖锐湿疣的是HPV6型和11型,而导致宫颈癌的则是HPV16型和18型。
听到自己说自己是尖锐湿疣,年轻小伙顿时目瞪口呆,这样的诊断结果的确让他瞬间崩溃,虽然尖锐湿疣不是一种绝症,但是它复发的倾向非常高,所以一旦感染,病人往往长期饱受困扰,而现有的医学手段,也是有限的。
至于尖锐湿疣为何被称为传染病,就是因为它主要通过性接触传播,少部分患者可因接触病人使用过的物品传播而发病,如内衣、浴巾、澡盆、马桶圈等。如果女性有尖锐湿疣,那么分娩过程中通过产道传播还可以传给婴儿。
听到医生这么说,小伙立刻想到了他最近谈的女友,女友在酒吧上班,对于她的历史,小伙了解的也并不多,很快,在小伙的追问下,女友承认自己的确也确诊了尖锐湿疣,不过治疗了一段时间,以为好了,便没在管了……
女友的话让年轻小伙彻底愤怒,你有病为什么不告诉我……
让你戴套,你就是不听,现在还来怪我!女友反倒显得很无辜。
-
随着科学的进步及人们健康意识的提高,很多女性都知道HPV病毒跟宫颈癌的发生有很大的关系,只要是筛查出来HPV病毒的感染就会很紧张,这个病毒真的有那么可怕的吗?
HPV病毒的全称是人乳头瘤状病毒,它是一种属于乳多空病毒科的乳头瘤空泡病毒A属,是球形DNA病毒,能引起人体皮肤黏膜的鳞状上皮增殖。表现为寻常疣、生殖器疣(尖锐湿疣)等症状。 随着性病中尖锐湿疣的发病率急速上升和宫颈癌、肛门癌等的增多,人乳头瘤病毒(hpv)感染越来越引起人们的关注。
HPV病毒具有高度的宿主特异性,宿主是人体的皮肤、黏膜复层鳞状上皮,适合在潮湿的环境下生存,由此总结,女性宫颈处即是比较适合生存的地方。该病毒的传播方式主要是通过性生活,不排除接触传播的可能。
该病毒分为高危型和低危型。低危型的HPV病毒的感染与生殖道的湿疣及复发性呼吸道的息肉有很大的关系,主要包括6、11、42、43、44等型别。高危型的HPV病毒主要是包括16、18、52、56、66、68等型别,这个与宫颈癌密切相关。但是并不是只要是感染了高危型的HPV病毒就会发生宫颈癌,是长期且持续的该病毒感染才会发生宫颈癌。
由于HPV病毒与宫颈癌的发生有关系,因此很多人只要是查出有HPV病毒的感染就会很紧张,真的有那么可怕吗?
其实并不是。首先人乳头瘤状病毒是比较常见的病毒,有研究发现在公交车的把手上发现过该病毒,所以这是比较常见的病毒。其次,并不是所有人感染该病毒都会发生宫颈癌,18岁到28岁也就是性生活高发期时期是该病毒感染的高峰期,而人体会有自动抵御的功能,一般在感染2到3年后会自动转阴,所以这个时间段一般不给于该病毒的筛查。现在虽然没有对抗该病毒的抗病毒药,但是人体的免疫机制会自动消灭一部分该病毒,只要是每年定期筛查宫颈细胞学的检查就不必太过于担心。去除该病毒感染的高危因素会比一直担心更重要,研究发现:这与不洁的性交、口服避孕药、妊娠都有很重要的关系。
-
妇科的大夫在做妇科检查时一般都会常规性的问病人一句:“你最近一年做过HPV和TCT没有?”TCT就是宫颈防癌筛查,很多患者一听便能明了,对于HPV则需要更详细地去解释,HPV是什么?为什么要做这个检查?要怎么做?如果查出来有问题又该怎么处理?会不会传染?后果是否严重?
HPV是人乳头瘤病毒的名称缩写,是一种小的DNA病毒,其有多种型别,能引起人类皮肤和黏膜的多种良性乳头状瘤或疣,某些型别的HPV感染还具潜在的致癌性。HPV检查则主要检测人是否携带有HPV病毒,可通过染色镜检法、HPV的DNA检测法或血清学试验来检查是否感染了HPV。妇女生殖道HPV感染是一种常见的性传播疾病。性活跃妇女可能有50%感染过至少一种型别的HPV。由于人乳头瘤病毒感染是宫颈癌的病因,因此必须重视这种感染,重视HPV的检查。
关于HPV感染可以引起不同的三种情况
第一、一般感染,不会出现任何症状,很多女性一生中都会感染至少一次,大多数是一过性的,也就是说可以自然消失,不用治疗。
第二、生殖器疣,会出现生殖器官疣状物、肿块等,阳性患者性伴侣进行筛查也是有必要的,尤其是当生殖器、肛周等部位出现疣、增生等异乎寻常的症状时,更需要引起重视。
第三、HPV相关肿瘤,需要及早发现,及早治疗,宫颈部的筛查结合TCT检查,二者均有问题或HPV高危型阳性那就得进一步再次检查,如果TCT没有问题,HPV低危型阳性,可以不予处理进行定期复查,复查发现持续存在同一型病毒感染,需要进行下一步的诊疗处理。
综上所述,HPV感染的确会导致癌症的发生,所以建议大家按时体检,排除不良病变,但却不是绝对的,只有很小一部分人最终会导致癌症,概率很小,所以发现HPV感染千万不要惊慌,应加强营养,多吃水果蔬菜,锻炼身体,放松心情,提高自身免疫力,很有可能靠着自己的免疫力就能将病毒清除掉。同时,尽量不同房,或者说尽量避免与性伴侣的接触,以免传染给对方。
临床上对于HPV病毒其实是没有特效的治疗方法的,对于持续感染者或患者要求尽快清除病毒者,可以使用一些对于病毒清除具有一定的效果凝胶或者栓剂,但正所谓打铁还需自身硬,自身免疫力强,才是王道。图片来源于网络,如有侵权请联系删除。
-
近日有一25岁女性因性生活流血,怀疑自己得了性病来医院检查,有HPV感染, 最后做了宫颈涂片检查和活检,确诊是宫颈癌。得知这个结果,一家人很沮丧,我也比较同情她,毕竟这么年轻。
后来我详细和她谈了谈,得知该患者18岁有了第一次性生活,假设第一次就感染上了HPV病毒的话,至今才7年的时间就癌变了,也太快了。
毕竟以往大家都认为感染这种病毒一般10年,20年之后才会癌变。所以为了广大女性朋友的健康,我认为应该对这种病毒感染重视起来。我想和大家分享一下这方面的知识。
1、HPV是什么?
HPV,叫做人体乳头瘤病毒,是一种嗜上皮性病毒,有高度的特异性,长期以来已知HPV可引起人类良性的肿瘤和疣,德国科学家楚尔.豪森经过几十年研究发现HPV病毒就是导致宫颈癌的罪魁祸首!并因此获得了2008年诺贝尔医学奖。
HPV分为低危险型和高危险型两种,低危险型HPV包括HPV6、11、42、43、44等,常引起外生殖器湿疣等良性病变包括宫颈上皮内低级别瘤变(CIN I)。
高危险型HPV包括HPV16、18、31、33、35、39、45、51、52、56、58、59、68等型别,与宫颈上皮内高级别瘤变(CIN II/III)及宫颈癌的发生相关,尤其是HPV16和18型。HPV16与宫颈鳞癌相关,HPV18宫颈腺癌相关。
2、HPV与宫颈癌的关系
女性中有70%都感染过hpv病毒,大部分感染都是一过性的,而99.7%的宫颈癌的患者都有过hpv的感染,因此宫颈癌与hpv感染有直接的关系。
同一亚型的hpv感染,如果是持续两年以上,那么持续感染的高危型hpv人乳头瘤病毒,就是导致宫颈癌或者是癌前病变的主要因素,因此广大的女性就应该高度的重视hpv的感染。
3、感染HPV多久会产生癌变?
从HPV感染发展到宫颈癌需要经历一个漫长的过程,长达10年、20年,甚至更长时间,且受到多种因素的影响。而且以高危型HPV感染居多,有70%的宫颈癌病人是16型和18型感染,并且是16型对多,约占50%。
因此,感染了高危型HPV病毒并不一定会患宫颈癌。对于高危型HPV感染,如无临床症状,定期检测即可,一般不需要特殊处理。
4、查出了HPV感染应该怎么办?
如果检查出HPV病毒感染,也不要恐慌,有几点需要特别注意①HPV能自行清除②目前没有治疗HPV感染的特效药物,不用过度治疗③查出HPV感染只需定期复查。
在 HPV 家族中,HPV16 型和 18 型是宫颈癌患者中最常见的病毒类型,其中 50% 左右的宫颈患者均为 16 型感染,但并不是感染了 HPV16 或 18 型就会进展为宫颈癌。
多数 HPV 感染,包括高危致癌型 HPV,在 12 个月内可以自行清除,通常为一过性感染。打个比喻,就像是引起普通感冒的病毒,不需要治疗,依靠自身抵抗力就可以将病毒清除。
目前的确是有宣传对 HPV 感染有效的药物,名目繁多,但不论价格高低,这些药物的作用其实并不明确。
基于 HPV 病毒绝大多数可以自行清除,即使在用药过程中发现 HPV 转阴了,也并不能证明是药物的作用,而且 HPV 病毒难以离体培养,这些药物是否有效需要进一步验证。
HPV16/18 型阳性,做阴道镜检查看是否有宫颈异常区域,必要时宫颈活检。其他类型 HPV 阳性,如果细胞学检查正常,一年后复查 HPV 和细胞学检查(TCT)即可;
如果细胞学(TCT)提示非典型鳞状细胞,同样需要做阴道镜,如果没有问题,一年后复查。所以呢,发现 HPV 阳性后不要紧张,平时生活中锻炼身体、营养均衡、规律生活、放松心态、不抽烟、少喝酒,增加自身抵抗力,这样将病毒完全清除的几率就很高了。
5、出现什么情况应该做宫颈癌筛查?
①点滴出血
一般同房以后出现接触性的出血和或是分泌物里面带有少量的血性液体。
②阴道排液
阴道排液早期可能是清亮的液体,中期可能是伴有血性,量比较多,晚期甚至是有阴道出血这样的一个症状。
③继发感染
可能会有异味,或者脓性分泌物,带有血,或者一些的烂肉样的组织,随着这个分泌物的排出。
出现这几种症状就需要做宫颈癌筛查。
6、HPV的感染途径有哪些?
HPV 感染的途径
生殖器官的 HPV 感染被认为是无保护措施插入式性行为,或者有感染部位的皮肤与皮肤密切接触而传播。手指、肛门、阴道的接触,或者皮肤密切接触被污染的衣物、玩具也可能传播该病毒。
虽然,HPV 感染不局限于性生活,但性生活的确是引起大部分感染的途径,据统计,我国女性 HPV 感染率为 16%,70% 左右有性生活的女性在一生中都曾感染过 HPV 病毒。
一项瑞典的研究显示,处女中 HPV 感染率要低得多,仅为 4%,而性生活活跃的女性感染率为 22%。因此,坚持正确使用避孕套可以明显降低感染风险,但并不能完全避免。
需要注意的是,目前 HPV 检测的临床应用仅仅限于宫颈癌和口咽癌的标本检测 ,虽然有其他部位的 HPV 检测用于研究,但目前尚无临床实用性,不推荐没有症状的男性做 HPV 检测,所以,当女性发现 HPV 阳性后,男性伴侣通常不需要检查
7、宫颈癌怎么确诊?
确诊宫颈癌的金标准就是要有病理的诊断。很多时候是可以在筛查的阶段,根据筛查的一些异常,慢慢的最后取到了活检,但也有的病人可能就是症状比较明显,就已经局部形成了病变了,可能就在病变上直接活检,但是确诊都要有病理组织的这样的一个诊断。
8、HPV疫苗是宫颈癌的“终结者”?
还好现在有HPV疫苗,可以预防宫颈癌,目前全球已上市的HPV疫苗有3类,分别是针对HPV16、18型的二价疫苗,针对HPV6、11、16、18型的四价疫苗,针对HPV6、11、16、18、31、33、45、52、58型的九价疫苗。国产疫苗属于二价疫苗。
二价HPV疫苗适用于9岁至45岁的女性,一共需要注射3针,第一次接种后,分别在第一个月和第六个月进行后两次接种,三剂应在一年内完成。
四价HPV疫苗适用于20岁至45岁女性,一共需要注射3次,第一次接种后,分别在第二个月和第六个月进行后两次接种,三剂应该在一年内完成。
九价HPV疫苗适用于16岁至26岁的女性,一共需要注射3次,第一次接种后,分别在第二个月和第六个月进行后两次接种,三剂应该在一年内完成。
9、打了疫苗就可以高枕无忧了吗?
当然不是!
与宫颈癌相关的HPV有16种,目前价数最高的也只是涵盖了9种。即使安防系统全面戒备,也总有那么极少数的漏网之鱼会趁虚而入,要是放松警惕,等作案才发现就损失大了。
因此就算打了HPV疫苗,宫颈癌筛查依旧不能少。在敌人刚入侵还没来得及造成大的伤害时就将他消灭掉,也是保障我们健康的必要手段。
10、宫颈癌怎么预防?
既然宫颈癌是HPV感染引起的,那首先就得预防HPV感染,HPV的主要感染途径就是性接触传播,那就需要大家洁身自好,尽量减少性伴的数量。性伴越少感染几率越低,当然也需要老公从一而终啊!
再就是要定期做宫颈癌筛查,每个国家的要求也不禁相同,推荐几种方案大家了解一下。
美国推荐的宫颈癌筛查:
<21岁,不需要筛查
21~29岁,3年一次细胞学筛查
30~65岁,5年一次HPV检测联合细胞学筛查
>65岁既往正常,可停止筛查
中国两癌筛查学会推荐的宫颈癌筛查步骤:
第一步:人乳头瘤病毒HPV核酸检测
第二步:液基细胞学检测
第三部:阴道镜 +组织活检
-
感染HPV(人乳头瘤病毒)有多可怕,本枝就不再重点强调了。很多仙女们当拿到检查报告单:HPV「阳性」,慌得一批,开始脑补各种感染HPV的可能性......
可是有些人认为,感染HPV是因为“乱搞”?
或许,很多姐妹们对HPV感染途径不太了解,枝枝觉得,很必要跟大家再讲讲HPV感染的途径:
相信大家也知道,HPV病毒主要是通过性接触传播。但这是唯一的途径吗?一起来了解下。
感染HPV,就是性生活混乱吗?
答案:不一定!
HPV感染并不一定是“乱搞”出来的,虽然X生活混乱,会增加HPV感染的风险!但是,感染HPV与X生活混乱,两者之间没有绝对关系!
可以这么说,X生活混乱的人,不一定会感染HPV,X生活规律的人也未必一定不会感染HPV。
X生活不是HPV感染的唯一途径,HPV还可通过皮肤或粘膜接触传播,但是这些传播途径只占少数的。

除了以上这些途径,以下行为也容易被HPV盯上:
- X生活过早:相比过去,现代年轻人的思想更open一些,所以,很多年轻女性过早开始性行为,这也是HPV感染因素之一;
- 多个性伴侣:专家表示:多个性伴侣或老公有多个性伴侣,容易造成感染HPV,甚至是交叉感染;
- 性传播疾病:性传播疾病、妇科疾病发生,加上抵抗力低下时,容易给HPV提供可乘之机;
- 吸烟、吸毒:强大的免疫力有助于清除HPV,不过如果长期吸烟、吸毒会降低人体的免疫力,自然难以对抗HPV。
- 长期服用避孕药:据研究,长期服用避孕药达八年以上,更易感染HPV,并且会增加罹患宫颈癌的风险。
更何况,HPV善于埋伏、乘虚而入。
一般感染HPV时都是没有明显症状的,往往都是通过检测时才发现,所以,很多人总觉得HPV感染总是来得莫名其妙的。
那么,但凡有过X生活的女性,会因为进行X生活时容易造成阴道和宫颈局部的黏膜损伤,这也会让HPV病毒有机可乘。
据研究,有过X生活的人,一生中感染HPV的几率可达80%-90%。
作为一个有正常生理需求的人,迟早会有发生过X生活的,那么,有过X生活意味着有可能会感染HPV!
感染HPV,是男朋友的锅?
后台有些仙女们留言:感染HPV,是男朋友的错?
难道女生感染HPV,就一定是自己男朋友/老公有问题?估计很多“男朋友”都要发声了:这个锅我不背!!
本枝来解释一下:HPV病毒的确可以通过男女X生活时发生交叉感染,但是这不是唯一的传播途径。
80%女生一生中都有可能感染过一次HPV,而感染HPV并不代表着男朋友/老公在外沾花惹草,夫妻之间的信任也很重要哦!!
为什么?理由同上
所以,枝枝也给大家三大建议:
- 保持健康规律的性生活;
- 不抽烟、不吸毒;
- 不能长期服用避孕药。
此外,保持良好的生活习惯,增强免疫力,对抗HPV,远离宫颈癌。
比感染更可怕的是无知
大多数人感染HPV都是一过性的,会在1-2年内会清除掉。
正因如此,很多人却抱着侥幸的心理,认为自己不会轻易感染HPV,甚至认为哪怕是感染HPV也可放任不管?
或许有些仙女们还不知道,宫颈癌与HPV有关。如果持续感染高危型HPV(HPV16和HPV18)就有可能会得宫颈癌。
根据世界卫生组织数据显示,每年新增病例 53 万,约 25万女性死于宫颈癌。
全球约每1分钟,就有1名女性确诊宫颈癌。全球约每2分钟,就有1名女性因宫颈癌死亡!
是不是很阔怕???其实,感染HPV并不可怕,可怕的是“无知”,缺乏健康意识,不把自己的身体当回事~
预防HPV感染,接种HPV疫苗
有关注过HPV疫苗的人都应该知道,现在HPV疫苗真的很!火!爆!打HPV疫苗能预防90%宫颈癌,大大降低感染HPV的风险,所以,越来越多人对打HPV疫苗尤为重视。
HPV疫苗有多重要,枝枝就不再啰嗦了,就简单给大家总结下:
目前HPV疫苗有国产2价、进口2价、4价、9价。
- 2价:可预防70%宫颈癌;
- 4价:可预防70%宫颈癌、90%尖锐湿疣;
- 9价:可预防90%宫颈癌、90%尖锐湿疣、85%阴道癌、95%肛门癌、50%低级宫颈癌病变。
那么,多大的年龄适合打HPV疫苗?未成年可以打吗?
大家可以参考一下目前内地批准的3种HPV疫苗的适用接种年龄:

大家可以根据自身情况而定。
建议大家:如果经济条件允许的,建议优先选择打9价的。
本文转载自其他网站,不可二次转载。文章内容仅供参考,具体治疗请咨询医生或相关专业人士。如有问题,可联jdh-hezuo@jd.com































