文章 非转移性非小细胞肺癌的辅助和新辅助治疗
早期肺癌患者的治疗目标是疾病治愈,多学科讨论手术可切除性和可操作性,以确定最终的局部治疗方式(手术或放疗)和相关的系统治疗方法。证据支持在手术切除后或同步放疗时进行以顺铂为基础的辅助治疗。指南支持采用新辅助化疗代替辅助化疗,对无法使用顺铂治疗的患者采用卡铂为基础的治疗方案。2018年,抗PD-L1抗体德瓦鲁单抗被批准用于同步放化疗后的III期肺癌患者,此后,早期肺癌患者的靶向治疗和免疫治疗的研究迅速扩大。本文探讨了 I-III期非转移性非小细胞肺癌(NSCLC)辅助和新辅助治疗最新动态。
可切除NSCLC的辅助治疗
超过50%的NSCLC患者在单纯手术后会复发。在已手术切除的患者中,最准确的预后因素是病理分期。在进行辅助治疗之前,对肺癌人群进行风险分层的最佳方法是对切除标本和分期进行病理学评估,这是一个金标准。利用手术病理和病理分期,可以评估患者复发的风险,再根据病理分期和患者身体状况来选择辅助治疗方案。使用额外的预测性生物标志物来精准指导辅助治疗还没有进入常规的临床实践,但根据最近报道的辅助奥希替尼试验结果,应对EGFR突变进行常规检测。
化疗方案
对I-III期NSCLC患者进行的随机对照试验表明,手术成功后,术后采用以顺铂为基础的治疗方案可显著降低患者死亡风险,特别是在II期和III期患者中。 细胞毒化疗包括两种基本治疗方案:(1) 基于顺铂的双药组合,在几个月内静脉给药,以消除微转移性疾病; (2)口服抗代谢药物(乌拉莫司汀-替加氟)1-2年,以抑制肿瘤生长。
剂量密集的细胞毒化疗方案会受到耐受性和安全性问题的限制,有明确的证据表明,益处往往被危害或无法完成计划治疗所抵消。例如,使用细胞毒化疗三药方案的临床试验未发现获益,而在没有N2疾病的患者中使用较低剂量的顺铂双药方案的研究结果则很成功。值得注意的是,毒性高的辅助化疗方案也会增加非癌症死亡的风险,对于低风险(IA期)的癌症患者来说,显然是弊大于利。相比之下, 抗代谢药物的长期治疗耐受性良好,甚至对I期患者也有疗效。
靶向治疗或免疫治疗
在某些转移性NSCLC患者中,细胞毒化疗已经被靶向治疗或免疫治疗所取代,然而,目前还缺乏在辅助治疗中可以取代化疗的证据。大多数在非转移性NSCLC辅助治疗中进行的新药试验中,都会联合铂类药物,到目前为止,这些辅助性研究都没有成熟的数据公布。
ADAURA研究中,完全切除的NSCLC患者在完成标准辅助化疗方案后,接受奥希替尼或安慰剂辅助治疗3年,该研究报告称,手术切除后的II-III期EGFR突变NSCLC患者的无病生存期得到了显著改善。其他尝试将TKI药物和免疫疗法用于辅助治疗的试验,还需等待结果的公布。
新辅助治疗
化疗方案
2005年,长达十年的辅助治疗研究的结果导致同时进行的新辅助治疗试验提前结束,因为这些新辅助试验没有将辅助治疗纳入,而辅助化疗已成为新的治疗标准,因此,很少有完成的III期研究可以指导新辅助治疗。
对可切除的IB-IIIA期NSCLC患者使用新辅助治疗或辅助铂类双药化疗的荟萃分析结果表明,这两种方法的5年OS绝对获益率约为5%。新辅助治疗相比辅助治疗,有几个优点,包括在手术前改善患者的耐受性,肿瘤降期,更早的根除微转移的机会,以及在手术前通过扫描或在切除时更快速的评估疗效。新辅助治疗方法还有一个优点,就是可以在术前根据影像学结果,或在术后根据切除标本的病理评估,改变系统治疗的策路。
免疫治疗
针对CTLA4、PD-1及PD-L1的免疫检查点抑制剂改变了晚期NSCLC患者的治疗格局。研究者对新辅助治疗中免疫疗法的优势进行了假设,即在病程早期激发抗肿瘤反应并赋予免疫记忆。 新辅助治疗可能是实现免疫治疗最大临床效益的最佳时间点。
研究显示,在20个切除肿瘤病例中,纳武单抗新辅助治疗带来的完全或主要病理缓解率为45%。在LCMC3多中心研究中,阿特朱单抗新辅助治疗带来的主要病理缓解率为19%,与早期研究中顺铂新辅助化疗方案相当。2020年,一项研究了评估PD-1抑制剂信迪利单抗在37名可切除NSCLC患者中的新辅助治疗作用,研究报告的主要病理缓解率为41%。
虽然上述新辅助免疫治疗试验的结果非常有希望,但很少看到病理完全缓解(pCR),也没有发现有力的预测疗效的生物标志物。II期随机NEOSTAR研究评估了可切除的NSCLC患者中新辅助治疗采用纳武单抗或纳武单抗+伊匹单抗的效果,21名接受纳武单抗+伊匹单抗治疗的患者的主要病理缓解率为38%,其中大多数为pCR。
化疗联合免疫治疗
在围手术期将免疫疗法与化疗相结合可能会进一步提高临床疗效。事实上,化疗可能通过杀死肿瘤细胞、改善T细胞与癌细胞的比例、减少肿瘤释放的免疫抑制物质和释放抗原来与免疫治疗产生协同作用,从而扩大抗癌疗效。化疗也刺激了NSCLC中PD-L1的表达。 在化疗中加入免疫疗法可以改善转移性NSCLC患者的预后。
在可切除的30名NSCLC患者中,阿特朱单抗+卡铂和白蛋白结合型紫杉醇带来了57%的主要病理缓解率,包括33%患者实现了pCR。II期NADIM研究显示,在41名可切除的IIIA(N2)期NSCLC患者中,新辅助治疗采用纳武单抗+卡铂和紫杉醇,有34人获得了主要病理缓解,其中26人获得了pCR,18个月生存率为93.5%。SAKK研究对IIIA期(N2)NSCLC患者使用了德瓦鲁单抗和化疗,显示出相当的病理缓解率。这些研究的结果促使人们对新辅助化疗±免疫疗法进行了多项随机的III期研究,预计其中一些研究的结果将在明年揭晓。
参考文献:
Nat Rev Clin Oncol. 2021. doi: 10.1038/s41571-021-00501-4
京东健康互联网医院医学中心
作者:李延龙,北京协和医学院硕士,专业方向为慢性病的预防与控制。以第一作者或共同作者在国内外期刊发表论文10余篇。

医咖会
文章 免疫治疗新进展
2021 年美国临床肿瘤学会(ASCO)年会将于 6 月 4 日至 8 日在线上举行,作为肿瘤学界规模最大、受众最多的盛会之一,ASCO 年会将向各界学者展示最新的前沿进展。
在非小细胞肺癌(NSCLC)领域,ASCO 年会上更新了 CheckMate 9LA 研究的两年随访数据。结果显示,与单独接受四周期化疗相比,纳武利尤单抗(NIVO)联合伊匹木单抗(IPI)及两周期化疗能够为一线晚期非小细胞肺癌患者带来持久的生存获益。

主治医师厉超
文章 布加替尼(Alunbrig)——ALK阳性非小细胞肺癌新药
布加替尼(Alunbrig)是日本制药公司武田(Takeda)研发的一款新药,已被FDA批准用于治疗间变性淋巴瘤激酶(ALK)阳性的、转移性的、非小细胞肺癌(NSCLC)患者,这些患者对克唑替尼治疗发生进展或对药物不耐受,这也反映了Alunbrig是二线治疗用药。
肺癌在我国是发生率最高的恶性肿瘤,其中,非小细胞肺癌(以下简称NSCLC)占肺癌的80%以上,包括肺腺癌、鳞状细胞癌、大细胞癌3种亚型。
肺癌的发病原因与多种因素相关,可能与呼吸的气体污染有关,如吸烟;也可能与强辐射、肺部感染、遗传等因素有关。
一开始,NSCLC的治疗方法以化疗、放疗和手术为主。这3种治疗对身体产生极大的副作用,杀敌一千自损八百,患者的5年生存率很低,可以说成败在天。人们需要更靠谱的治疗方法,开始用靶向治疗的思路寻找突破口。
靶向治疗是针对肿瘤细胞的某个特定靶点以杀死肿瘤细胞的方法,不会伤害正常细胞,显然比上面3种传统方法更加安全有效。
然而找到这个特异性的靶点难之又难,它要在比人类小得多的分子层面上找出肿瘤细胞与正常细胞不一样的地方,同时,针对这个靶点来研发新药也需要投入大量时间金钱。
布加替尼就是靶向治疗用药,它的靶点为间变性淋巴瘤激酶(ALK)基因阳性突变,这种突变在NSCLC中只占了3%至5%。
所谓ALK阳性,就是ALK基因与另一个叫EML4的基因发生了重排,这种重排引起细胞的异常增殖,导致肺癌。
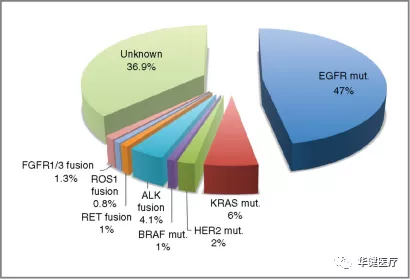
当非小细胞肺癌为ALK阳性时,抑制ALK基因能抑制肿瘤细胞的生长,增加客观缓解率(ORR)和无进展生存期(PFS)。克唑替尼就是全球首个ALK靶向治疗药物,该药上市后极大地改变了ALK阳性的NSCLC的临床治疗。
-
客观缓解率(ORR,Objective Response Rate):指肿瘤缩小达到一定量并且保持 一定时间的病人的比例
-
无进展生存时间(PFS,Progression-Free-Survival):是指肿瘤疾病患者从接受治疗开始,到观察到疾病进展或者发生因为任何原因的死亡之间的这段时间。
克唑替尼是该病的一线用药,治疗过程初期,病情得到很好的缓解。但是,第一,肿瘤很难完全清除,过一段时间又会死灰复燃,病情再次恶化;第二,肿瘤细胞会产生耐药性,可能病情会发展到一线药物无法再次发挥药效,即肿瘤对药物耐受了。事实上,克唑替尼在用药1到2年内就会产生耐药。
这时,要么使用更强力的药物作为二线用药,要么从一开始就选用药效更好更持久的药物作为一线用药。
艾乐替尼(Alectinib)就是ALK阳性的晚期转移性NSCLC的一款二线用药。相比于克唑替尼,其肿瘤缓解率更高,无进展生存期更长。在某些治疗方案中还将其直接作为一线用药,即确诊疾病后就开始使用艾乐替尼治疗了。
布加替尼(Alunbrig)也是ALK阳性的晚期转移性NSCLC的二线用药。在关键临床研究中,对克唑替尼耐药的患者使用布加替尼后,总体反应率已能达48%以上,因此FDA批准其作为克唑替尼耐受后的ALK阳性的NSCLC二线用药。
此外,临床数据显示,布加替尼的颅内总体反应率有42%以上,说明其具有一定的入脑效果,可以用作脑转移癌症患者的治疗,在这方面布加替尼要更优于艾乐替尼。
布加替尼另一项临床研究发现,其针对EGFR基因靶点也有一定的抗癌效果,它是目前唯一可针对EGFR和ALK双靶点的药物。
此外,一项Ⅲ期临床研究开展中,将布加替尼用作ALK阳性NSCLC患者的一线用药,对照组使用克唑替尼,比较客观缓解率和无进展生存期以及其它安全性数据等等。此次研究的结果数据一出,未来布加替尼可能就被批准用于ALK阳性NSCLC患者一线用药了,其适应症将得到扩大。
如有需要请咨询我们
微信号:yaowubaike

药师余培春
文章 二甲双胍对非小细胞肺癌有效吗?来看最新研究有哪些发现
非小细胞肺癌(NSCLC)约占所有肺癌病例的85%,诊断时很多处于晚期,在这种情况下,以铂类为基础的化疗联合60至66Gy胸部常规分割放疗是标准诊疗策略。数据显示,这些患者的5年总生存率(OS)仍然很差,估计23%-32%不等。PACIFIC试验显示,免疫检查点抑制剂疗法大大改善了患者的无进展生存(PFS)和总生存。
二甲双胍是最广泛使用的2型糖尿病降糖药物,有实验显示可以抑制肿瘤的生长。在NSCLC临床前模型中,二甲双胍激活AMPK,诱导P53,抑制哺乳动物雷帕霉素靶点以及肿瘤生长,并可增强肿瘤对放疗和化疗的反应。 这些发现得到了回顾性临床数据的支持,即在接受二甲双胍治疗的糖尿病患者中,局部晚期非小细胞肺癌(LA-NSCLC)患者的生存率得到提高。
有研究者假设,二甲双胍可能会改善无糖尿病患者的生存状况,可为标准同步放化疗方案提供安全经济的辅助治疗。近日,《JAMA·肿瘤学》刊登了一项研究(OcoG-ALMERA研究),探讨了 二甲双胍联合同步放化疗对晚期非小细胞肺癌的疗效。
该研究是一项多中心2期随机临床试验,共招募了96名未手术切除的局部晚期非小细胞肺癌患者,均没有糖尿病。试验从2014年9月24日至2019年3月8日进行。最终有26名患者被分配到同步放化疗+二甲双胍治疗组,28名患者被分配到单独的同步放化疗治疗组。
患者的治疗情况
在54名随机接受治疗的患者中,30名为女性(55.6%),24名为男性(44.4%);平均年龄为65.6岁。大多数患者(39[72.2%])接受了顺铂+依托泊苷巩固治疗。
二甲双胍组中25名接受放疗的患者中,有5名(20.0%)没有完成方案规定的化疗,其中3名患者因治疗相关毒性住院。对照组中,所有接受放疗的27名患者都按方案接受了60至63Gy/30日的分割放疗。
二甲双胍组的25名患者中,有14名(56.0%)按计划完成了2个周期的化疗;4名患者接受了2个周期的化疗,但减少了剂量;其他7名患者只接受了1个周期的化疗。只有6名患者按照方案完成了整个1年的二甲双胍治疗。
对照组的27名患者中,21人(77.8%)按计划完成了2个周期的化疗;4名患者没有接受最后一周的化疗。对照组的7名患者和二甲双胍组的4名患者接受了德瓦鲁单抗的免疫治疗。
研究的主要发现
在随机化治疗后的12个月内,二甲双胍组有18名(69.2%)患者发生过一次事件,包括:2人出现局部进展,10人出现远处转移,1人出现局部和远处转移,3人退出,2人在发现进展事件前死亡。对照组有12名(42.9%)患者发生过一次事件,包括:2人有局部进展,7人有远处转移,1人有新的原发疾病,2人退出。
二甲双胍组的一年无进展生存率为34.8%,对照组为63.0%。与对照组相比,二甲双胍组患者的一年总生存率更差(85.2% vs 47.4%)。
不良事件:二甲双胍组共有14名(53.8%)患者,对照组有7名(25.0%)患者经历了至少1次≥3级的不良事件。食管炎(5例[19.2%])和肺部感染(6例[23.1%])是二甲双胍组患者最常见的不良事件。
讨论分析
实验室研究表明,二甲双胍可抑制NSCLC细胞和肿瘤的生长并提高其对放疗和化疗的敏感性。基于这些发现,研究者假设二甲双胍可以改善局部晚期非小细胞肺癌患者的预后。在这项试验中,二甲双胍在细胞毒化疗期间作为同步放化疗方案的增敏剂,之后作为巩固治疗。
这项研究不仅没有证明添加二甲双胍可以提高疗效,反而就患者结局而言,二甲双胍组不如对照组。虽然该试验的主要结果不是传统的时间-事件终点,但在所有次要疗效指标上,包括传统的无进展生存和总生存,二甲双胍组都具有劣势。
二甲双胍被广泛用于糖尿病患者,通常耐受性良好。本试验中观察到的毒性反应增加是出乎意料的。与对照组患者相比,有更多的二甲双胍组患者至少出现一次3级或更高等级的不良事件。食管炎和肺部感染是报告的主要不良事件,此类事件在标准放化疗方案中并非不典型。
一项随机2期试验(NRG-LU001)也调查了二甲双胍用于局部晚期非小细胞肺癌的疗效,剂量为2000mg/d,但只是在细胞毒性化疗期间使用。该研究没有发现二甲双胍导致毒性增加,二甲双胍是在治疗期的头126天内使用。值得注意的是,本研究报告的大多数不良事件发生在头84天内。这两项研究之间的一个重要区别是,NRG-LU001中主要使用的是卡铂与紫杉醇巩固化疗,本试验中主要使用顺铂治疗方案。推测与卡铂+紫杉醇治疗相比,顺铂与二甲双胍联合使用时,其毒性可能更大。
目前还不清楚为什么观察到治疗方案中添加了二甲双胍后,治疗失败事件更多。可以推测,在二甲双胍患者中观察到的毒副作用增加限制了患者接受规定剂量的同步放化疗的能力。平均而言,二甲双胍组患者的总肿瘤体积和放疗靶区更大,这种差异没有统计学意义,但可能有助于观察到的治疗失败和毒副作用的增加。
二甲双胍会发生乳酸酸中毒,但比较少见。尽管本研究中没有明显的乳酸酸中毒病例,但可以推测,接受二甲双胍治疗的患者发生亚临床乳酸酸中毒风险增加,可能导致代谢失调。本试验规模的很小,潜在混杂因素(如使用了免疫疗法)的组间差异可能部分解释了结果。
总结
OCOG-ALMERA试验显示,放化疗联合二甲双胍治疗的患者,相比那些单独接受放化疗的患者,前者的疗效更差,毒副作用更大。基于这些研究结果,尚不建议对没有糖尿病、要进行同步放化疗的局部晚期非小细胞肺癌患者使用二甲双胍。
参考文献:
JAMA Oncol. 2021;7(9):1333-1341.
京东健康互联网医院医学中心
作者:毛息花,肯塔基大学公共卫生硕士。主要研究方向为癌症流行病学与慢性病流行病学。

医咖会
文章 cyfra21-1升高的原因
cyfra21-1是肿瘤标志物的一种,与非小细胞肺癌的关系比较密切,但是特异性差。cyfra21-1偏高的原因有很多,可能与饮食、环境因素或者患者合并前列腺增生、肝炎、胰腺炎、肺炎等良性病变有关。如果cyfra21-1升高的比较明显,还可能表示发生了非小细胞肺癌、原发性肝癌、甲状腺乳头状癌、膀胱癌、食管癌、鼻咽癌、宫颈癌等恶性肿瘤。

主任医师王晓莉
文章 小细胞肺癌是不治之症吗?
以前什么病导致我们人类死亡最多?是心脑血管疾病。
而近几年根据我国发布的最新数据来看,癌症已经超过这心脑血管疾病,成为我们国家城镇居民死亡的第一原因,而且在那么多癌症种类当中,肺癌不管是从发病率,还是死亡率上都是排在第1位的。每年我们国家新增的400多万癌症患者,肺癌就占了差不多1/5,而且从过去二三十年之中,肺癌的死亡率直接上升了465%!
因此,不管是我们医生,还是个人,从健康角度,都应该把肺癌的防治放在首位,而且我可以告诉大家其中小细胞肺癌是最好防的肺癌之一。今天我就跟大家一起来聊一聊“肺癌”!

提到小细胞肺癌,不得不提肺癌的“分类”!
我们人的整个肺部解剖结构分为左肺和右肺,其中左肺只有上叶和下叶2个肺叶,而右肺则分为上、中以及下叶3个肺叶,而在这个肺的标本里面,大家也可以看到还有很多气管和支气管!
其中如果我们这个人的肿瘤,长在这个支气管上面,临床上把它称之为“中心性肺癌”;
但假如这个人的肿瘤是长在这个刚刚提到的肺叶里面,那就叫做“周围性肺癌”。
其中,中心性肺癌由于肿瘤是长在我们人的气管上面的,因此它相对容易出现一些早期的呼吸道症状而且更通过纤维镜被检查发现;而周围性肺癌往往就不行,长的比较隐蔽,早期基本上没有任何症状。
当然,中心型肺癌和周围型肺癌都是按照病变发生的部位来划分的,而大家平时听到最多的还有一种分类就是小细胞肺癌和非小细胞肺癌,这是按照病理来分类的!
所谓的病理分类,就是大家熟悉病理检查得出的,就是我们医生通过手术或钳取以及活检取得病变处的组织,然后进行切片,然后在免疫组化分析和电子显微镜下对病理组织进行观察,从而判断病变的良恶性及分类。临床上通过病理把肺癌分为小细胞肺癌和非小细胞肺癌!
一般情况下,如果是得了小细胞肺癌,都相对比较严重,不管是生长速度方面,还是转移方面,都要比非小细胞癌要快。像我们临床上就会看到有很多得了小细胞肺癌病人,在早期就有不少出现了脑部、骨骼以及肺外转移,而非小细胞癌相比之下,恶性程度就发展没那么快,但它不是只有一种癌,而是包括了肺腺癌、肺鳞癌、大细胞癌以及相对比较少见的类癌!
所以,如果只是做一个简单的比较,发现非小细胞癌的要比得了小细胞癌的人要好那么一点,而且确实在肺癌病人当中,非小细胞肺癌占了大多数,大概在87%左右。
但提到不治之症,就不得不跟大家科普一下肺癌的“分期”
不谈肺癌具体分期,直接说得了肺癌就是不治之症,这跟不谈剂量就谈药物毒性一样的,都属于耍流氓!
早期肺癌,大部分都能被治愈,而且哪怕到了中晚期,得了肺癌虽然很多时候无法治愈,但也并不等于不需要治疗。
肺癌的临床分期很重要,不仅仅决定不同的治疗策略,还影响预后,五年生存期。假如我们发现的是早期肺癌,那肯定首选外科治疗,切除;但如果是中晚期肺癌,这时候可能还需要在手术基础上加上放化疗,甚至有些病人直接就没有手术机会了。
目前,临床上对于肺癌,主要采用的是TNM分期,T代表的是肿瘤大小,N代表是否有淋巴结转移,M代表是有无其他远处转移,分为Ⅰ、Ⅱ、Ⅲ、Ⅳ期,I,II,III期里有时还会分A和B,比如IIA,IIIB期等。只有先分期再治疗,不管你是小细胞肺癌也好,还是非小细胞肺癌也罢,都要先分期再治疗,不同的分期有不同的治疗办法,带来的治疗疗效也是不一样的。
所以,并不是所有的人得了肺癌都是不治之症。虽然非小细胞肺癌和小细胞肺癌不太一样,但是现在临床上为了更好沟通交流,用的都基本上是0期、I期、II期、III期或者IV期这套分期系统,其中I,II,III期里有时还会把它分A和B,比如IIA,IIIB期等。
其中如果你被发现的肺癌只是一个在0期或I期的,那被根治几率是非常高的,90%以上,这时候根本不存在所谓的不治之症说法,得了小细胞肺癌没有被治愈的?这想想也不可能!
当然,假如你发现的是其他期肺癌,尤其是IV期,即肺癌晚期,这时候癌细胞已经发生转移,在很多组织或器官都能找到细胞,能不能被治愈?确实概率非常低,五年生存率大概在10%左右,这时候你说不治之症,我也不反对,但是这就不用治了吗?
也不是!我们可能无法延长患者多长的生命,但是在生命宽度,即质量上,是可以的,尤其是在现代医学的帮助下,已经有了很多治疗肺癌的新方法,比如分子靶向药物,像导弹那样精准治疗,都在一定程度上提高了肺癌的治疗能力。
而且哪怕治不好,肺癌带来的癌痛等其他不适症状,我们医学上也有很多缓解办法,这对于晚期肺癌病人治疗都是非常有必要的,让晚期肺癌患者长期高质量与癌共存,并不是一件天方夜谭的事。包括小细胞肺癌在内的肺癌,早就不是大家以前认为的传统意义,得了就不要治了,反正治不好的的不治之症了。事实上,越来越多的肺癌病人在现代医学治疗手段下,是完全可以实现虽然没把肺癌根治,但可以长期与其共存的疾病了。
所以得了肺癌,不能算是得了不治之症,更不是说得了绝症。
避免肺癌“不治之症”,如何早期发现早期肺癌是关键!
其实大家可以这样理解,肺癌分期,刚刚提到了很重要,从0期、I期、II期、III期,再到IV期,越来严重,五年生存率是呈非常明显下降趋势。这其实就好比我们打仗,在敌人人数最少,比如只有几个人,或者一个班、一个排,刚刚部署时候,我们就发现它,然后直接用成倍兵力给敌人一锅端了,那是不是特别容易,治疗效果肯定是最好的?
但是,假如我们等到敌人都已经一个师、甚至几个师了,这时候你在想消灭敌人,很显然是一件非常困难事情。
所以,怎么尽快的发现早期肺癌,是关键所在!像我们以前做的胸透,拍的胸片,做的体检筛查,其实都是很难在敌人没有呈气候情况下发现它的,有发现都是要么局部晚期或者晚期肺癌了。
但是随着医学技术发现,尤其是胸部CT出现,可以说颠覆了整个肺癌的防治历史,拍CT可以在肺癌只有几个人,或者一个班,一个排时候就发现它,尤其是对于隐秘性比较强,占了整个肺癌80%以上的周围型肺癌,拍CT是可以发现这种长在肺叶里面的肺癌的。
所以,在临床上有病人问我们发现肺癌靠什么?我们基本上都会推荐低剂量螺旋CT检查,如果再结合纤维气管镜或者无痛气管镜检查,基本上可以发现80%以上肺癌。
最后,提肺癌的“防”,不得不说这“五气”
五气缠身,肺癌高发,绝对不是一句危言耸听的话!
而对于小细胞肺癌,我最想跟大家提到的第一气就是这个“烟气”,大家都懂,说的就是吸烟,二手烟气。
门诊,总是有人想“为难”我们医生,让他戒烟,他说他家或者他亲戚,他邻居谁谁谁,一辈子不抽烟58岁就去世了,而另一个人吸了一辈子的烟,照样活到88,从而得到吸烟不会引起肺癌的结论!
医学小侦探在这里可以明确告诉大家:这是谬论,是谣言,我要辟谣!文章最开头我已经说过了,肺癌分为很多种类型,但是并不是所有的肺癌都跟吸烟密切相关,像非小细胞癌里面的肺腺癌就跟吸烟没什么多大关系,但是像鳞癌、小细胞肺癌等这些一般长在我们气管上面的癌症,那它就与我们肺癌是密切相关的。因为像一般二手烟的颗粒PM是在0.35-0.45之间,不单单可以通过我们的气管、支气管,还可以通过我们的肺泡进入到我们血液当中,从而影响我们的心脑血管,从而也导致了一部分中心型肺癌发生!
而为什么不吸烟的人,肺癌发病率看起来也很高?很简单,那是因为存在肺腺癌等这些与吸烟没有关系的肺癌。

所以,戒烟,远离二手烟,对于减少小细胞肺癌的发生,绝对是有用的!
第二气就是我们的“大气”,也就是空气污染,尤其是北方雾霾天气PM2.5,带口罩、减少外出等等是非常有必要的;
第三是影响我们很多女性肺癌发病率的“厨房油烟气”,不仅仅有做饭炒菜时候挥发在大气中的致癌物,还有有些厨房又小,还不装抽油烟机的,这样也一样会对我们的肺产生影响!
第四是一些挥发性气体,尤其是在我们新房装修或者从事某一些工业行业时候,很容易碰到像“氡”、笨、甲醛等一类致癌物质。
第五是人人都要避免的“生气”。像有一些人,性格不仅内向,遇到事情还喜欢憋在心里,不与人沟通,动不动就生“闷”气,这其实就是一种癌性性格,从总体肺癌患者比例来看,是占了更多数的!
所以,如果预防肺癌,减少肺癌的发生,大家可以做的,比较容易做的就是尽量避免接触或者发生这“五气”。

医学小侦探
文章 如何正确选择肺癌治疗科室?
肺癌一般分为:非小细胞肺癌和小细胞肺癌
1.非小细胞肺癌(腺癌 or 鳞癌):
- I 期、II 期,首选手术(胸外科),不能耐受手术可选择 SBRT(放疗科);
- 可切除的 III 期:选择手术切除和术后辅助性放、化疗(胸部肿瘤内科+胸外科+放疗科);
- 不可切除 II 期:选同步放化疗,可考虑序贯放化疗(放疗科+胸内科);
- IV 期:内科化疗为主,EGFR-TKI/克唑替尼/含铂的药等(胸部肿瘤内科);
2.小细胞肺癌(内科为主)
- I 期,可手术+化疗(胸部肿瘤内科+胸外科);
- II 期、III 期,放化疗(放疗科+胸部肿瘤内科);
IV 期:内科化疗为主(胸部肿瘤内科)。

副主任医师陈麦林
文章 III期非小细胞肺癌的治疗,“太平洋”海啸来袭
III 期非小细胞肺癌的治疗,“太平洋”海啸来袭
肺癌患者中约 85%为非小细胞肺癌(NSCLC),而 1/3 的 NSCLC 患者在确诊时处于 III 期。其中,有大约一半的患者由于局部发展较晚而无法手术切除。但这类患者疾病并未发生远处转移,在病情发展上与转移性 IV 期患者依然存在本质区别。在过去 30 年,III 期不可手术的 NSCLC 的治疗进展缓慢,标准治疗只有同步放化疗,治疗疗效已经进入瓶颈期,中位生存期为 20.3 ~ 28.7 个月。
在传统手段无法进一步改善 III 期 NSCLC 患者预后的时候,近年来免疫治疗逐渐改变了临床实践。度伐利尤单抗的出现,给这些 III 期肺癌患者,带来了希望的曙光。度伐利尤单抗是一种单克隆程序性死亡配体 1(PD-L1 )抗体,可以阻断 PD-L1 与 PD-1 及 CD80 的结合,对抗肿瘤的免疫逃逸,并触发机体的免疫反应。
研究设计
PACIFIC 是一项与安慰剂对照的多中心、随机、双盲Ⅲ期临床研究。研究入组的患者均为不可手术的、接受了根治性同步放化疗后疾病稳定的 III 期 NSCLC 患者,一共包含来自 26 个国家 235 家医院的 713 名患者,按照 2: 1 的比例分组。实验组接受的是度伐利尤单抗,10mg/kg,2 周一次,最长 1 年的治疗。对照组接受的是安慰剂治疗。
研究结果
无进展生存期 同步放化疗后度伐利尤单抗巩固治疗组的无进展生存期显著优于安慰剂组(中位 PFS17.2 个月 vs5.6 个月,HR=0.52,P<0.001),无进展生存期整整延长了 3 倍。
总生存期 中位生存期 47.5 个月,相比安慰剂组的 29.1 个月,延长了 18.4 个月,并降低了 29%的死亡风险(HR=0.71;95%CI: 0.57~0.88 )。1 年的生存率分别为 83.1% vs66.3%,2 年的生存率分别为 75.3% vs55.6%,3 年生存率分别为 57% vs43.5%,4 年的生存率分别为 49.6% vs36.3%,5 年生存率分别为 42.9% vs33.4%。
安全性 与安慰剂治疗组相比,度伐利尤单抗巩固治疗组患者最常见的药物不良反应(AE )包括咳嗽(35.4% vs25.2%),肺炎、放射性肺炎(33.9%vs24.8%), 乏力(23.8% vs20.5%), 呼吸困难(22.3% vs23.9%)以及腹泻(18.3% vs18.8%)。3 级或 4 级 AE 在度伐利尤单抗巩固治疗组和安慰剂对照组分别为 29.9%和 26.1%。度伐利尤单抗巩固治疗组中,有 15.4%的患者因不可耐受的 AE 而停止治疗,而在安慰剂对照组中,这一比例为 9.8%。
结论与评价
PACIFIC 治疗模式显著地延长了 III 期不可切除非小细胞肺癌的无进展生存和总生存期,安全性和耐受性良好。研究分别在 2017 年及 2018 年 2 次登上顶级医学期刊《新英格兰杂志》,引发 III 期不可切除非小细胞肺癌治疗的“太平洋海啸”。度伐利尤单抗已在美国、日本、中国、欧盟和其它多个国家获批用于以根治为目的的放化疗后Ⅲ期不可切除非小细胞肺癌治疗。
不足之处
PACIFIC 治疗模式要求的是接受同步放化疗的病人,然而在 III 期不可切除非小细胞肺癌治疗中,大多数病人因身体情况原因选择的是续惯放化疗。亚组结果分析显示,PD-L1 表达≥1%人群无论是无进展生存期还是总生存期均获益,而 PD-L1 表达<1%尽管无进展生存期获益,但总生存期并未益。在 EGFR/ALK 突变的这部分人群,无论是无进展生存期还是总生存期均未获益。

副主任医师徐清华
文章 I期非小细胞肺癌的治疗与预后
首先我们来了解一下什么是 I 期(早期)非小细胞肺癌(NSCLC)?
I 期(早期)NSCLC 分为 IA 期和 IB 期。
按照第八版 AJCC 分期,IA 期指 T1N0M0,T1 指肿瘤肿瘤最大径≤3cm。IB 期是指 T2aN0M0,T2a 是指肿瘤最大径>3cm,≤4cm;或者肿瘤大小<3cm,但具有以下任何一种情况:累及主支气管但未及距隆突;累及脏层胸膜;伴有部分或全肺肺炎、肺不张。N0 就是没有淋巴结转移,M0 就是没有远处脏器转移。
① 早期 NSCLC 的标准治疗手段为肺叶切除术(微创/常规)加纵隔淋巴结清扫术,不能耐受手术或不愿意手术患者推荐行立体定向放射治疗。
② IA 期 NSCLC 术后不需要接受术后化疗的。既往研究发现 IA 期患者接受辅助化疗并无获益,故而 IA 期 NSCLC 患者术后不推荐进行辅助化疗。另外,大部分 EGFR-TKI 作为辅助靶向治疗的研究中并未纳入 IA 期 NSCLC 患者,目前并无充分循证依据支持在 EGFR 突变阳性 IA 期 NSCLC 患者中使用辅助靶向治疗。
③ EGFR 突变阳性的 IB 期 NSCLC 患者肿瘤完全切除术后,可考虑应用奥希替尼辅助治疗。ADAURA 研究是奥希替尼辅助靶向治疗的多中心随机临床试验, 结果显示奥希替尼组的中位无进展生存期同样显著优于安慰剂组(未达到 vs 27.5 个月,HR=0.20,P<0.001)。 两组的 1 年、2 年和 3 年 DFS 率分别为 97% vs 69%、89%vs 53%和 79% vs 41%,奥希替尼辅助治疗组的患者获益明显 。但亚组分析发现,相比于 II/IIIA 期 HR 为 0.12-0.17),IB 期的 HR 仅为 0.50。建议对于 EGFR 突变阳性的 IB 期 NSCLC 术后密切随访也是为一种合理的选择。
④ EGFR 突变阴性的 IB 期 NSCLC 患者,肿瘤完全切除术后常规不推荐辅助化疗,对于其中存在高危因素的患者,推荐进行多学科综合评估,结合评估意见以及患者的一般身体情况、血常规及生化情况、意愿等,可考虑术后辅助化疗。这些高危因素包括:低分化肿瘤(包括微乳头型腺癌、神经内分泌肿瘤等,但不包括分化良好的神经内分泌肿瘤)、脏层胸膜侵犯、脉管侵犯、脉管癌栓、气腔内播散等。
⑤ 至于术后辅助免疫治疗, IMpower010 研究对于 PD-L1 TC≥1%的 II-IIIA 期 NSCLC 患者中取得阳性结果,但在 IB 期 NSCLC 中并为发现获益,故不建议在 IB 期术后使用辅助免疫治疗。
NSCLCI 期生存率如何?
临床上常用 5 年生存率来评估肿瘤群体某个分期的预后。5 年生存率是指某种肿瘤经过各种综合治疗后,患者生存 5 年以上的比例。肿瘤患者如果随访 5 年没有任何复发转移征象,那就可以评估为临床治愈。对于 NSCLC 分期为 IA-IB 期患者,2017 年国际肺癌研究协会的报道其 5 年生存率,IA1 期为 90%,IA2 期为 85%,IA 3 期为 80%,IB 期为 73%。肺癌术后生存期的长短与手术是否规范、分期是否规范、术后治疗是否规范、患者的一般情况、术后病理类型、分化程度及基因状态等多个方面密切相关。
如有疑问,欢迎到上海市肺科医院放疗中心咨询。每周二下午、周五上午专家

副主任医师徐清华
文章 II期非小细胞肺癌的治疗选择
首先我们来了解一下什么是 II 期非小细胞肺癌(NSCLC)?
按照第八版 AJCC 分期,II 期 NSCLC 分为 IIA 期和 IIB 期。
T1 肿瘤最大径≤3cm,周围包绕肺组织或脏层胸膜,支气管镜见肿瘤侵犯未超出叶支气管(未侵及主支气管)。 T1a(mi ) 微浸润性腺癌:肿瘤最大径≤3cm,以贴壁为主以及浸润灶最大径≤5mm; T1a 肿瘤最大径≤1cm,肿瘤浅表、任何大小、侵犯局限于支气管壁的,可延长至近主支气管,也可归类于 T1a,但是这些肿瘤罕见; T1b: 1cm<肿瘤最大径≤2cm; T1c: 2cm<肿瘤最大径≤3cm。
T2: 3cm<肿瘤最大径≤5cm;或有以下特征之一: ①侵犯主支气管,但未侵及隆突; ②侵及内脏层胸膜; ③累及肺门的阻塞性肺炎或者部分或全肺不张。 T2a: 3cm<肿瘤最大径≤4cm; T2b: 4cm<肿瘤最大径≤5cm;
T3: 5cm<肿瘤最大径≤7cm;或者侵及以下任何一个器官,包括:胸膜、胸壁、膈神经、心包;或者同一肺叶出现孤立性癌结节。
N0 就是没有淋巴结转移,M0 就是没有远处脏器转移。
IIA 期包括 T2bN0M0,IIB 期包括 T1(a-b-c)N1M0,T2(a-b)N1M0,T3N0M0。
① II 期 NSCLC 的标准治疗手段为肺叶切除术(微创/常规)加肺门及纵隔淋巴结清扫术,不能耐受手术或不愿意手术患者推荐行根治性同步放化疗。
② II 期 NSCLC 术后需要接受 3-4 周期含铂双药辅助化疗。
③ EGFR 突变阳性的 II 期 NSCLC 患者肿瘤完全切除术后,在辅助化疗后可考虑用奥希替尼或埃克替尼辅助靶向治疗,如果不能耐受化疗可以直接考虑奥希替尼或埃克替尼辅助靶向治疗。
④ EGFR 突变阴性的 II 期 NSCLC 患者,肿瘤完全切除术后常规推荐辅助化疗,不推荐术后辅助放疗。
⑤ 术后辅助免疫治疗, IMpower010 研究显示,对于 PD-L1 TC≥1%的 II-IIIA 期 NSCLC,阿替利珠单抗对比最佳支持治疗显示出无病生存期(DFS)获益,故推荐在 PD-L1 TC≥1%的Ⅱ~ⅢA 期患者中,在化疗后有条件的患者可以使用阿替利珠单抗辅助免疫治疗。
II 期 NSCLC 术后 5 年生存率如何?
对于 NSCLC 术后分期为 IIA-IIB 期患者,2017 年国际肺癌研究协会的报道其 5 年生存率,IIA 期为 65%, IIB 期为 56%。肺癌术后生存期的长短与手术切除是否规范、分期是否规范、术后治疗是否规范、患者的一般情况、术后病理类型、分化程度及基因状态等多个方面密切相关。
如有疑问,欢迎到上海市肺科医院放疗中心咨询。每周二下午、周五上午专家门诊(本部)。

副主任医师徐清华

沈晔华
主任医师
肿瘤内科
复旦大学附属肿瘤医院

王箭
主治医师
胸外科
复旦大学附属中山医院

钱瑞琴
主任医师
中医内科





