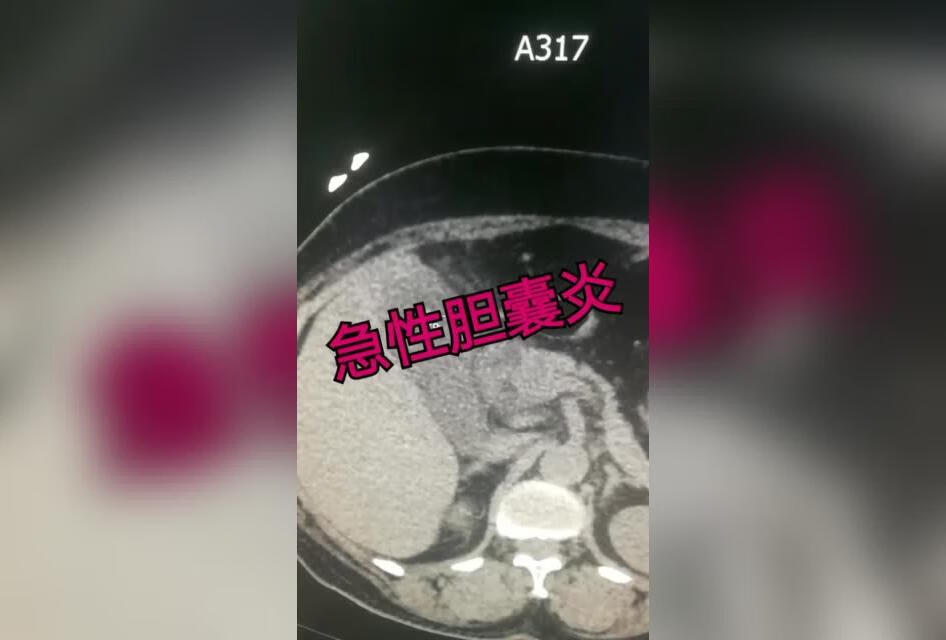
胆囊结石伴急性胆囊炎

放射科宋医生带你一起学习急性胆囊炎CT 诊断要点,你学会了吗?

急性和慢性胆囊炎哪个危害更大?


一块腐肉 and 一坨烂泥? 错!这是手术切除感染的胆囊和结石。右侧:因标本需从1公分小孔取出,肿大增厚的胆囊只有剪碎后取出;左侧:胆囊内的多发结石。
手术没有大小之分,都面临着一定风险,即使手术再小一旦遇到就是100%,故外科医生一定要抱有敬畏之心。
胆囊切除是肝胆外科最简单的手术之一,也是最“坑人”的手术。简单的时候可以五到十分钟结束战斗,复杂起来一两个小时还摸不清方向。此处不详谈,本节重点在于哪些患者需要考虑行胆囊切除手术。

简单粗暴的总结归纳:大、小、满、厚 + 特殊情况
大--急性炎症发作
这类患者具有典型的胆囊炎症状,表现为右上腹的疼痛,常常因进食油腻食物诱发。医生体检时常伴有典型的右上腹压痛,严重的还有反跳痛(按住疼痛部位松手那一刻有剧烈疼痛)或Murphy征(按住胆囊区深呼吸,因疼痛突然停止吸气),当毒素吸收入血时出现发热等全身症状。
超声或其他影像学检查常提示胆囊明显肿大,胆囊壁明显水肿增厚,多伴有结石,常为结石嵌顿颈部导致胆囊内胆汁排空障碍,诱发绞痛(程度十分剧烈)。

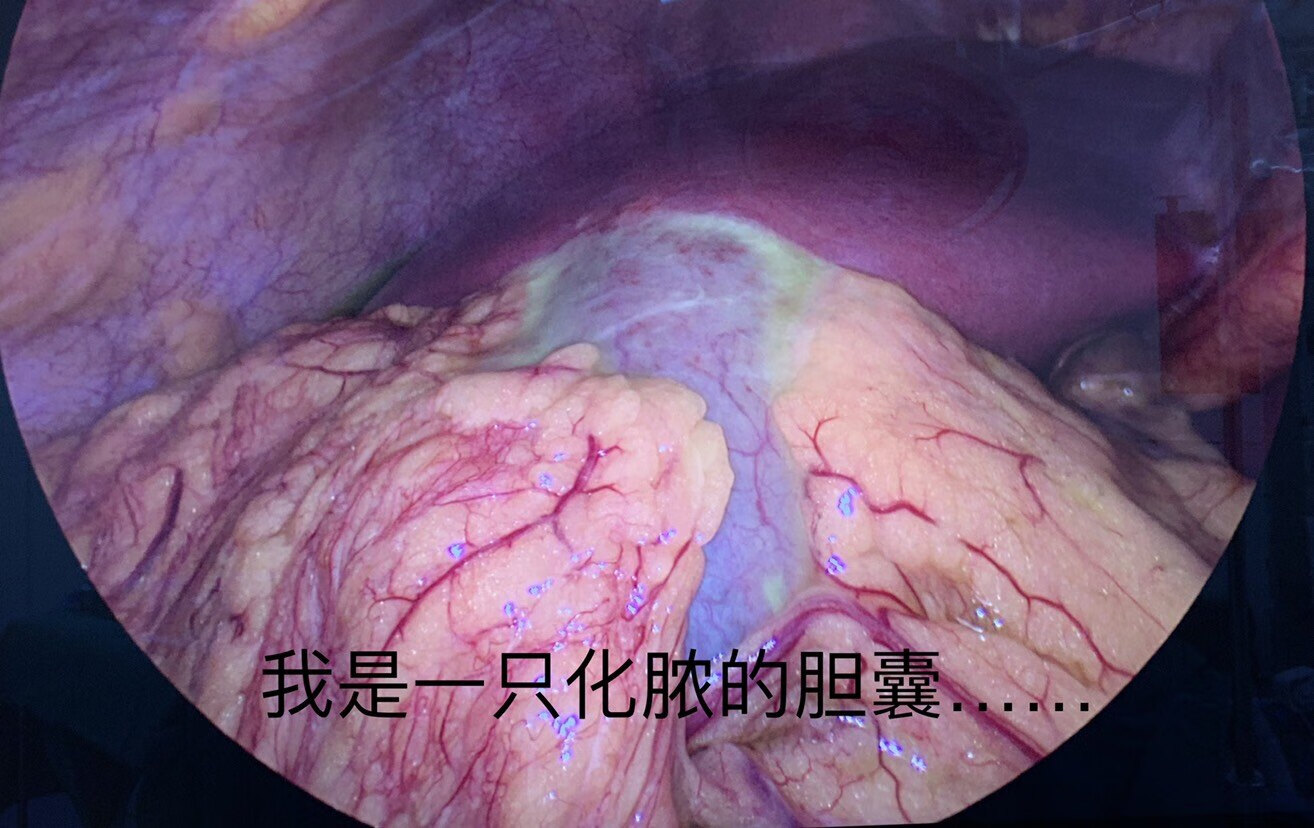
两例急性胆囊炎病例。后者为感染持续存在,保守无效,术中可见胆囊肿大十分明显,部分区域已经发黑,随时可能破溃,一旦发生大量脓性胆汁流入腹腔,就会引起严重的腹腔感染,若救治不及时会危及生命。
小--胆囊萎缩、瓷化
这类患者往往没有任何临床症状:患者感觉不疼,医生查体没有任何体征。
Why?不可思议!那医生怎么发现这个胆囊生病了?常常是因为体检发现,但追问病史很多患者以前都有过胆囊炎或者“胃病”,那为什么现在反而没有任何不适了呢?是因为,胆囊现在已经不工作、不上岗!也就是说胆囊已经没有功能,已经没有储存过胆汁,也没有排泄过胆汁,所以就不会再有刺激引起疼痛。
“太好了,那我再也不用担心它了,不用手术了!”大错特错!这一类是最危险的,因为一旦出现不舒服,可能就已经变为癌了(请看下回细解),由一个简单的疾病变为一个复杂的疾病--胆囊癌!

两例胆囊萎缩、缩小的病例。前者已缩小只有花生大小,内部结石全部填充。后者整体实化,术后本想用刀切开,但是我失败了,因为胆囊壁变的异常坚硬,就像陶瓷一样。
满--慢性炎症、多发结石
这类患者常常因为有上腹部不适就诊,说不出哪里有十分的不舒服,但就是觉的右上腹有不自在,尤其是在大油食物之后会加重;医生腹部查体时也没有阳性体征。这也正好符合多发结石或填满结石的胆囊丧失了部分功能的特征,也就是说胆囊已经“出工不出力”,所以症状反而不那么明显。但是一旦出现结石嵌顿导致胆汁排泄受阻,合并细菌感染时,也会合并急性炎症,出现急性胆囊炎的表现。
影像学检查常常提示胆囊壁明显增厚,壁毛糙,内部有多发的结石,甚至已被结石完全填满。这类患者最大的危害有三种情况:一、常年累月的炎症刺激,胆囊周围的组织结构已不清晰,甚至和旁边的胆管、胃、十二指肠或横结肠烂穿了,小手术变成了大手术;二、胆囊腔内的大块结石,长期摩擦刺激胆囊癌,最后演化为肝胆系统的致命杀手--胆囊癌(预后极差,治疗手段有限);三、胆囊腔内的多发小结石,随着胆囊收缩、胆汁排泄,可能会掉进胆总管,从而诱发急性胆管炎或者急性胰腺炎,这两种情况不能有效控制,可能危及生命。

两例多发/填满结石的病例。
厚--恶变的信号
这种情况的“厚”和前面讲述的“厚”不一样,上述的是胆囊壁整体增厚,而这里是局部增厚。可能为胆囊息肉、胆囊腺肌症、胆囊腺瘤,抑或发现较早的、“个头不大”的胆囊癌,有两种情况需要高度警惕:一、胆囊局部增厚、单发、基底部宽大、>1公分的实性病变;二、在短期内实性病变有增大趋势,不能排除肿瘤。
这种情况只有一种建议,就是尽早手术!!!而且必要时需要术中鉴别是否已经癌变。

胆囊单发结石,在胆囊底部有局部增厚,剖开后有菜花样新生物,术中快检提示胆囊腺癌(下方颗粒样组织,就是脱落的新生物)。
特殊情况
除了上述情况,在临床中还会遇到一些特殊病人,比如合并有复杂的心脏疾病、肺部疾病、神经系统疾病、需长期服用抗凝药物的疾病,或年龄>70岁,这些患者一旦确诊都建议积极手术处理,因为胆囊结石没有特效药物,不会随着时间延长而结石缩小,慢性炎症也不会消退。如果急性炎症发作,往往这部分患者身体条件有限,在没有充足时间准备情况下实行手术,手术风险将会翻倍。
此外,年轻女性在备孕阶段,也应排查是否有胆囊结石。在临床中,我们常常遇到怀着宝宝,胆囊炎发作十分被动,保守需要用药物且大量毒素吸收入血,是否会对胎儿产生影响?积极手术,全麻和手术本身风险是否会导致流产?人财两空?总体建议:如果符合上述条件,即使没有任何症状,也应孕前积极手术处理!
后记:单纯胆囊切除是一个小小的手术,背后却有太多的故事,莫让小事情变成大故事。
一块腐肉 and 一坨烂泥? 错!这是手术切除感染的胆囊和结石。右侧:因标本需从1公分小孔取出,肿大增厚的胆囊只有剪碎后取出;左侧:胆囊内的多发结石。
手术没有大小之分,都面临着一定风险,即使手术再小一旦遇到就是100%,故外科医生一定要抱有敬畏之心。
胆囊切除是肝胆外科最简单的手术之一,也是最“坑人”的手术。简单的时候可以五到十分钟结束战斗,复杂起来一两个小时还摸不清方向。此处不详谈,本节重点在于哪些患者需要考虑行胆囊切除手术。

简单粗暴的总结归纳:大、小、满、厚 + 特殊情况
大--急性炎症发作
这类患者具有典型的胆囊炎症状,表现为右上腹的疼痛,常常因进食油腻食物诱发。医生体检时常伴有典型的右上腹压痛,严重的还有反跳痛(按住疼痛部位松手那一刻有剧烈疼痛)或Murphy征(按住胆囊区深呼吸,因疼痛突然停止吸气),当毒素吸收入血时出现发热等全身症状。
超声或其他影像学检查常提示胆囊明显肿大,胆囊壁明显水肿增厚,多伴有结石,常为结石嵌顿颈部导致胆囊内胆汁排空障碍,诱发绞痛(程度十分剧烈)。

两例急性胆囊炎病例。后者为感染持续存在,保守无效,术中可见胆囊肿大十分明显,部分区域已经发黑,随时可能破溃,一旦发生大量脓性胆汁流入腹腔,就会引起严重的腹腔感染,若救治不及时会危及生命。
小--胆囊萎缩、瓷化
这类患者往往没有任何临床症状:患者感觉不疼,医生查体没有任何体征。
Why?不可思议!那医生怎么发现这个胆囊生病了?常常是因为体检发现,但追问病史很多患者以前都有过胆囊炎或者“胃病”,那为什么现在反而没有任何不适了呢?是因为,胆囊现在已经不工作、不上岗!也就是说胆囊已经没有功能,已经没有储存过胆汁,也没有排泄过胆汁,所以就不会再有刺激引起疼痛。
“太好了,那我再也不用担心它了,不用手术了!”大错特错!这一类是最危险的,因为一旦出现不舒服,可能就已经变为癌了(请看下回细解),由一个简单的疾病变为一个复杂的疾病--胆囊癌!

两例胆囊萎缩、缩小的病例。前者已缩小只有花生大小,内部结石全部填充。后者整体实化,术后本想用刀切开,但是我失败了,因为胆囊壁变的异常坚硬,就像陶瓷一样。
满--慢性炎症、多发结石
这类患者常常因为有上腹部不适就诊,说不出哪里有十分的不舒服,但就是觉的右上腹有不自在,尤其是在大油食物之后会加重;医生腹部查体时也没有阳性体征。这也正好符合多发结石或填满结石的胆囊丧失了部分功能的特征,也就是说胆囊已经“出工不出力”,所以症状反而不那么明显。但是一旦出现结石嵌顿导致胆汁排泄受阻,合并细菌感染时,也会合并急性炎症,出现急性胆囊炎的表现。
影像学检查常常提示胆囊壁明显增厚,壁毛糙,内部有多发的结石,甚至已被结石完全填满。这类患者最大的危害有三种情况:一、常年累月的炎症刺激,胆囊周围的组织结构已不清晰,甚至和旁边的胆管、胃、十二指肠或横结肠烂穿了,小手术变成了大手术;二、胆囊腔内的大块结石,长期摩擦刺激胆囊癌,最后演化为肝胆系统的致命杀手--胆囊癌(预后极差,治疗手段有限);三、胆囊腔内的多发小结石,随着胆囊收缩、胆汁排泄,可能会掉进胆总管,从而诱发急性胆管炎或者急性胰腺炎,这两种情况不能有效控制,可能危及生命。

两例多发/填满结石的病例。
厚--恶变的信号
这种情况的“厚”和前面讲述的“厚”不一样,上述的是胆囊壁整体增厚,而这里是局部增厚。可能为胆囊息肉、胆囊腺肌症、胆囊腺瘤,抑或发现较早的、“个头不大”的胆囊癌,有两种情况需要高度警惕:一、胆囊局部增厚、单发、基底部宽大、>1公分的实性病变;二、在短期内实性病变有增大趋势,不能排除肿瘤。
这种情况只有一种建议,就是尽早手术!!!而且必要时需要术中鉴别是否已经癌变。

胆囊单发结石,在胆囊底部有局部增厚,剖开后有菜花样新生物,术中快检提示胆囊腺癌(下方颗粒样组织,就是脱落的新生物)。
特殊情况
除了上述情况,在临床中还会遇到一些特殊病人,比如合并有复杂的心脏疾病、肺部疾病、神经系统疾病、需长期服用抗凝药物的疾病,或年龄>70岁,这些患者一旦确诊都建议积极手术处理,因为胆囊结石没有特效药物,不会随着时间延长而结石缩小,慢性炎症也不会消退。如果急性炎症发作,往往这部分患者身体条件有限,在没有充足时间准备情况下实行手术,手术风险将会翻倍。
此外,年轻女性在备孕阶段,也应排查是否有胆囊结石。在临床中,我们常常遇到怀着宝宝,胆囊炎发作十分被动,保守需要用药物且大量毒素吸收入血,是否会对胎儿产生影响?积极手术,全麻和手术本身风险是否会导致流产?人财两空?总体建议:如果符合上述条件,即使没有任何症状,也应孕前积极手术处理!
后记:单纯胆囊切除是一个小小的手术,背后却有太多的故事,莫让小事情变成大故事。

肝胆相照 披肝沥胆 侠肝义胆 每一位敢于面对疾病并积极配合治疗的患者都是英雄,我们的胆囊切除患者则是“无胆英雄”。
很多患者在门诊或术前沟通时,会问:“医生,我以后是不是没胆了?”冷不丁给你一个灵魂拷问三连击,当然这确实是一个应该讲清楚的问题……

* 胆囊切除后还有“胆”吗?准确地说,没了,生病的胆囊已经被摘除;
* 胆囊切除后真的没有“胆”吗?科学地说,还有,食物消化所需的胆汁仍能正常的生成、排出;
* 胆囊切除后是不是我就没“胆”了?负责地说,一分钱关系都没有,您的胆量和有没有摘除胆囊没有任何关系。
其实,绝大部分患者询问的意思是:胆囊切除后胆汁是否还正常产生,本节就围绕这个问题展开。
胆囊有哪些生理功能?
其实,我们每天产生的胆汁是来自于肝脏,75%是肝细胞分泌,25%是胆管细胞分泌,总量大约800~1200毫升,混合后经肝内胆管系统排出进入肝外胆管,而胆囊就是这个管道系统中的一个囊状的袋子,生成的胆汁临时储存在这里面。也就是,胆囊最主要的功能就是“储存”作用。
小小的袋子并装不下这么多的胆汁(容量大约30~60毫升),即使按照三餐平均分配也无法容下。但是,小小的胆囊却做到了,是因为它具有另一个功能--“浓缩”作用,吸收胆汁中的水分和部分胆红素,让胆汁变得更粘稠和高浓度。其次,胆囊粘膜还具有“分泌”功能,可以分泌粘液,成为最终胆汁的组成部分。储存在胆囊的胆汁,在进食后由神经和激素调控触发胆囊收缩,将胆汁“排出”进入肠道和食物混合,以帮助消化和吸收脂肪类物质。
胆囊切除后有哪些影响?
由上可知,胆囊切除并不会导致没有胆汁产生,主要的影响是胆囊的储存和浓缩功能。而实际上,很多慢性胆囊炎患者的胆囊已经在逐渐丧失功能,而人体也随着这一变化逐渐去适应没有胆囊的生活。也就是说,人体的代偿机制会弥补这一缺陷,就像“放钱的左边口袋坏了,我会想办法把钱放进右边的口袋”一样。
胆囊切除后,分泌的胆汁会储存在胆管内,因此术后会出现肝外胆管的代偿性扩张,同时调节“排出”功能,从而保持胆汁的正常生理功能。
当然,有部分胆囊功能完好且胃肠道功能较弱的患者,术后可能因为胆汁排出习性改变,短期内可能出现进食油腻食物后发生腹泻等不适,但随着人体调节代偿,绝大部分患者会逐步缓解恢复。
纪存:中秋前的急诊胆囊手术
后记:致敬每一位“无胆英雄”!
tips:1. 遥望明月寄相思 记中秋夜奔波于荆州,没有陪伴亲爱的家人们,心心念;2. 部分图片来源于网络。
肝胆相照 披肝沥胆 侠肝义胆 每一位敢于面对疾病并积极配合治疗的患者都是英雄,我们的胆囊切除患者则是“无胆英雄”。
很多患者在门诊或术前沟通时,会问:“医生,我以后是不是没胆了?”冷不丁给你一个灵魂拷问三连击,当然这确实是一个应该讲清楚的问题……

* 胆囊切除后还有“胆”吗?准确地说,没了,生病的胆囊已经被摘除;
* 胆囊切除后真的没有“胆”吗?科学地说,还有,食物消化所需的胆汁仍能正常的生成、排出;
* 胆囊切除后是不是我就没“胆”了?负责地说,一分钱关系都没有,您的胆量和有没有摘除胆囊没有任何关系。
其实,绝大部分患者询问的意思是:胆囊切除后胆汁是否还正常产生,本节就围绕这个问题展开。
胆囊有哪些生理功能?
其实,我们每天产生的胆汁是来自于肝脏,75%是肝细胞分泌,25%是胆管细胞分泌,总量大约800~1200毫升,混合后经肝内胆管系统排出进入肝外胆管,而胆囊就是这个管道系统中的一个囊状的袋子,生成的胆汁临时储存在这里面。也就是,胆囊最主要的功能就是“储存”作用。
小小的袋子并装不下这么多的胆汁(容量大约30~60毫升),即使按照三餐平均分配也无法容下。但是,小小的胆囊却做到了,是因为它具有另一个功能--“浓缩”作用,吸收胆汁中的水分和部分胆红素,让胆汁变得更粘稠和高浓度。其次,胆囊粘膜还具有“分泌”功能,可以分泌粘液,成为最终胆汁的组成部分。储存在胆囊的胆汁,在进食后由神经和激素调控触发胆囊收缩,将胆汁“排出”进入肠道和食物混合,以帮助消化和吸收脂肪类物质。
胆囊切除后有哪些影响?
由上可知,胆囊切除并不会导致没有胆汁产生,主要的影响是胆囊的储存和浓缩功能。而实际上,很多慢性胆囊炎患者的胆囊已经在逐渐丧失功能,而人体也随着这一变化逐渐去适应没有胆囊的生活。也就是说,人体的代偿机制会弥补这一缺陷,就像“放钱的左边口袋坏了,我会想办法把钱放进右边的口袋”一样。
胆囊切除后,分泌的胆汁会储存在胆管内,因此术后会出现肝外胆管的代偿性扩张,同时调节“排出”功能,从而保持胆汁的正常生理功能。
当然,有部分胆囊功能完好且胃肠道功能较弱的患者,术后可能因为胆汁排出习性改变,短期内可能出现进食油腻食物后发生腹泻等不适,但随着人体调节代偿,绝大部分患者会逐步缓解恢复。

纪存:中秋前的急诊胆囊手术
后记:致敬每一位“无胆英雄”!
tips:1. 遥望明月寄相思 记中秋夜奔波于荆州,没有陪伴亲爱的家人们,心心念;2. 部分图片来源于网络。
一般情况下,片仔癀是不可以直接用于治疗胆囊炎的。片仔癀是一种临床常用的中成药物,主要由牛黄、麝香、三七、蛇胆等组成,具有清热解毒,消肿止痛等功效,可用于热毒血瘀引起的急慢性病毒性肝炎,痈疽疔疮,跌打损伤等病症,而胆囊炎多因胆囊结石引起梗阻以及感染所致,片仔癀没有直接治疗作用,因此此药物不能直接用于治疗胆囊炎。
胆囊炎患者主要出现为上腹部或右上腹疼痛不适,并伴有恶心、呕吐等症状。可遵医嘱使用山莨菪碱、消炎利胆片、克林霉素等药物进行治疗,必要时通过胆囊切除术、胆囊造口术等方式进行治疗。建议及时就医检查,积极配合医生的治疗,在生活中注意休息,保证睡眠充足,同时注意病情监测,定期复查。

通常情况下,急性胆囊炎不一定要手术治疗,一般要视疾病的类型及严重程度而定。急性性胆囊炎分为急性结石性胆囊炎和急性非结石性胆囊炎。大部分的急性结石性胆囊炎患者如果经药物治疗48~72小时病情无改善者或者并发胆囊穿孔,可行急诊胆囊切除术;而对于急性非结石性胆囊炎,这类胆囊炎因易坏疽穿孔,一经诊断,建议及早手术治疗,可行胆囊切除术或者胆囊造口术等。而对于少部分急性结石性胆囊炎患者,可采取保守治疗的方式,患者可遵医嘱应用熊去氧胆酸片、消旋山莨菪碱片、消炎利胆片等药物来止痛、保肝治疗。急性胆囊炎多为胆囊管梗阻和细菌感染导致,患者可出现右上腹部剧烈绞痛、发热、恶心呕吐等症状,如果患者出现急性胆囊炎的症状,建议及时就医检查,遵医嘱规范治疗。

胆囊炎是急性胆囊炎和慢性胆囊炎的统称,常见症状有上腹部疼痛、恶心、呕吐等,急慢性存在一定差异。其治疗方法主要包括药物和手术。
1.症状:
- 急性结石性胆囊炎:常于夜间发作,开始时仅有上腹部胀痛不适。疼痛剧烈时,可放射到右肩、肩胛以及背部;常伴有恶心、呕吐、厌食和便秘等消化道症状。
- 急性非结石性胆囊炎:症状和急性胆囊炎类似,但更容易发生胆囊坏疽、穿孔等重症情况,可表现为寒颤、高热以及严重的腹痛。
- 慢性胆囊炎:症状一般不典型,多在饱餐、进食油腻食物后可出现上腹胀痛不适,腹痛程度因人而异,可能会牵涉到右肩背部。可伴有恶心、呕吐等不适症状。
2.治疗:
- 药物治疗:对于急性胆囊炎,如果出现痉挛和疼痛等不适,可以采用解痉镇痛药物进行治疗,如阿托品肌内注射、哌替啶等;为了预防菌血症和化脓性并发症,可采用抗生素药物进行治疗,如氯林可霉素、氨基苄青霉素等。对于慢性胆囊炎,可服用利胆药物进行治疗,如 50%硫酸镁口服、去氢胆酸片口服等。由胆固醇结石引起的胆囊炎,可采用熊去氧胆酸或鹅去氧胆酸进行溶石治疗。
- 手术治疗:对于药物治疗效果不佳,或者病情加重,可通过手术进行治疗,如胆囊切除术、部分胆囊切除术、胆囊造口术等。具体的治疗方法,以及药物的使用,需在专业医生的指导下,根据患者的病情进行合理选择。

拉肚子是指腹泻。胆囊炎并不会引起腹泻,腹泻的原因可能和腹部受凉、急性胃肠炎有关。胆囊炎是由于胆囊结石或其他原因而引起的胆囊内急慢性炎症反应,患者主要会出现上腹部胀痛、恶心呕吐、高热寒战以及黄疸症状,并不会引起患者出现腹泻现象。造成患者出现腹泻的另一种原因,可能和不注意腹部保暖,腹部在受凉后会引起胃肠蠕动加快,进而会出现腹泻的症状。此外,还有可能和急性胃肠炎有关,主要是由于胃肠道受到细菌或者病毒寄生虫感染所致。建议患者可及时前往医院就诊,配合医生明确腹泻的原因,然后再给予治疗。对于胆囊炎现象,也要根据自身症状,遵医嘱给予规范治疗,不可私自用药或延误病情。

急性胆囊炎属于临床上常见的消化道疾病,主要由胆囊管梗阻、化学刺激、细菌感染等因素导致。
其症状主要包括上腹部疼痛、发热等。可通过一般治疗、药物治疗、手术治疗等方法进行合理治疗。
1.症状:
- (1)上腹部疼痛:患者主要表现为右上腹疼痛,开始时仅见上腹部胀痛,可逐渐发展为阵发性绞痛。夜间发作常见,常由饱餐、进食油腻食物等因素诱发。
- (2)发热:病人常出现轻至中度发热,通常无寒战,如有畏寒、高热等恶化表现,说明病情加重,可能出现胆囊化脓坏疽、穿孔等情况。
2.治疗方法:
- (1)一般治疗:对于急性胆囊炎患者,首先需要禁食禁水,对于出现呕吐、腹胀的患者,需要进行胃肠减压处理,同时需要及时静脉补液,以便纠正电解质紊乱。
- (2)药物治疗:可在医生指导下,合理采用抗生素药物进行治疗,一般可选择头孢菌素类药物,如头孢他啶片、头孢曲松钠等。如果感染比较严重,必要时还需通过碳青霉烯类药物进行治疗,如厄他培南、美罗培南等。如果疼痛比较剧烈,可谨遵医嘱,服用颠茄片、熊去氧胆酸片达到解痉止痛、消炎利胆的作用。
- (3)手术治疗:对于反复发作,或者伴随着胆囊结石的患者,则需要通过手术进行治疗,如胆囊切除术。具体的治疗方法,需在专业医生的指导下进行,所以一旦出现急性胆囊炎需尽快到医院就诊和治疗。
展开更多








