
虽然儿童的乳牙迟早要替换,但是它有一个自然规律,如果因为乳牙龋坏、意外损伤、炎症等原因,引起乳牙牙根缺失和乳牙早失,将会出现一系列更严重的问题:
影响咀嚼功能
乳牙早失,最直接的影响是导致孩子的咀嚼功能得不到充分的发挥。由于食物得不到充分的咀嚼,大块的食物进入胃部,胃部负担加重。因此宝宝营养吸收将会受到一定影响。
影响替换恒牙
每一颗乳牙的牙根下面都有恒牙的牙胚,同时乳牙对恒牙起到一个向导的作用。乳牙早失会使恒牙“迷失方向”,最后长得歪歪斜斜的。并且由于没有了乳牙的“阻力限制”,恒牙可能会过早萌出。而这种“提前上岗”的恒牙的牙根通常处于未发育完善的状态,这也是日后恒牙容易脱落的原因。
影响牙生长
乳牙早失而恒牙还没有萌出,空缺位久了,旁边的牙齿就会向空缺位倾斜,对应牙也会伸长,影响邻牙和咬合功能。随着邻牙倾斜程度的加强,原本恒牙萌出的位置间隙变小,使恒牙没有足够的正常空间顺利萌出,只好“另辟蹊径”,最终导致牙列畸形、牙列拥挤、咬合关系不良等后果。

孩子不掉牙的原因包括以下几个方面:第一个方面就是个体差异,孩子乳牙的脱落有一定的时间规律,通常6到7岁左右开始换牙,到12岁左右完成20颗乳牙的替换,但是不同的孩子在换牙时间上会有一定的个体差异,有早一点的也有晚一点的,在临床上换牙的顺序,更有临床价值。另外换牙的对称性也有参考价值,如果一边的牙齿替换了,另外一边对称的牙齿,一般在三个月之内应该完成替换。第二个原因就是恒牙的先天缺失会造成对应乳牙迟迟不能替换,迟迟不掉。第三个原因是乳牙如果牙根经常发炎,会造成乳牙的滞留,迟迟不掉,同时,乳牙根尖经常发炎,也会造成恒牙萌出位置方向异常,这样进一步造成乳牙不掉。还有一些比较少见的情况,包括全身发育方面的问题,颌骨内的病变,囊肿、多生牙、牙瘤等情况,造成孩子的牙齿不掉。所以如果出现孩子的牙齿迟迟不掉,一定要到医院去进行临床检查,拍片检查,明确原因,再进行对症处理。换牙期间定期口腔检查很重要!

婴儿口腔保健教育
- 儿童乳恒牙形成,钙化,萌出,替换的常识,乳牙列的功能及作用等生理学知识。
- 基本的口腔卫生常识,如用奶瓶喂养婴儿时,注意遵循正常的喂养姿势,避免应奶瓶低压上颌,避免婴儿含奶瓶入睡;尽量在牛奶与饮料中少加或不加糖等;2-3 岁以上的儿童应知道吃糖过多,不讲口腔卫生易患龋齿;多吃对牙齿保健有益的食品,如五谷杂粮,牛奶,蔬菜,鱼肉,水果,蛋等,少吃或不吃零食;儿童每人每天用糖量不超过 30g 为宜,用糖的次数每天不超过 3 次,提倡只在正餐时食用,食后立即漱口或刷牙。
- 口腔清洁。注意儿童的口腔清洁,尤其在每次进食以后。牙齿萌出后,家长应当用温开水浸润消毒纱布,棉签或指套牙刷轻轻擦洗婴儿牙齿,每天 1-2 次。当多颗牙齿萌出后,家长可选用婴幼儿牙刷为幼儿每天刷牙 2 次。3 岁以后,家长和幼儿园老师可开始教儿童自己选用适合儿童年龄的牙刷,用最简单的“画圈法”刷牙,其要领是将刷毛放置在牙面上,轻压使刷毛屈曲,在牙面上画圈,每部位反复画圈 5 次以上,牙齿的各个面(包括唇颊侧,舌侧及咬合面)均应刷到。此外,家长还应每日帮儿童刷牙 1 次(最好是晚上),保证刷牙的效果。当儿童学会含漱时,建议使用儿童含氟牙膏
- 对于有口腔不良习惯的儿童,以健康教育为主,家长和幼儿工作者,通过心理诱导方法,劝说和帮助儿童自行纠正包括吮指,吐舌,咬唇或咬物,口呼吸,偏侧咀嚼等口腔不良习惯,以预防各种错颌畸形。
- 定期进行口腔检查,儿童应该在第一颗乳牙萌出后 6 个月内,家长选择具备执业资质的口腔医疗机构检查牙齿,请医生帮助判断孩子牙齿萌出情况,并评估其患龋齿的风险。此后每半年检查一次牙齿。

婴儿是指小儿出生后4周到1岁阶段,这个阶段乳牙在牙床里继续矿化,并开始萌出。这个时期宝妈们最容易忽视的就是宝宝的口腔卫生问题,自以为此时宝宝没有牙也就不需要刷牙,或者刚长出几颗牙齿没必要刷牙。事实并非如此,此时的宝宝免疫力低而且乳牙矿化程度不高,不注意口腔卫生,很容易得鹅口疮和龋齿。
那如何维护婴儿的口腔卫生呢?
牙齿萌出前: 用手指缠上清洁纱布或用乳胶指套擦洗牙龈和上腭,清除粘附在黏膜上的奶渍,并按摩牙床。
牙齿萌出后: 同样用手指缠上清洁纱布或用指套牙刷蘸清水擦洗牙面,清除食物残渣及牙菌斑 。
这个阶段也有很多常见口腔问题宝妈们需要了解,如下
1、鹅口疮
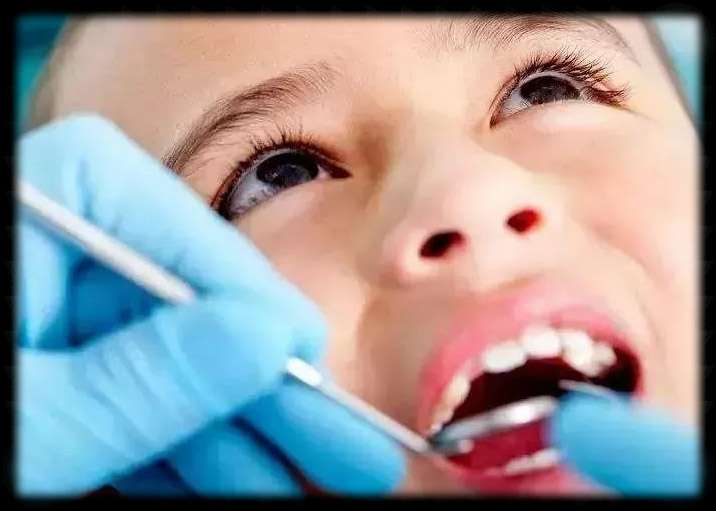
又名“雪口病”,在口腔粘膜上为白色的斑膜,是 白色念珠菌感染 引起的口炎。 这种情况可以用碳酸氢钠溶液或制霉菌素涂擦,并消毒宝宝所有的器具防止复发。
2、牙齿萌出时间异常
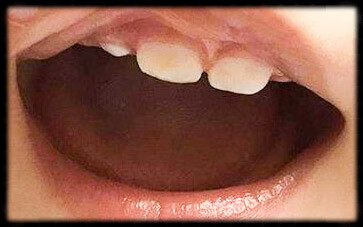
一般情况下6月龄左右的宝宝开始萌出第一颗乳牙,部分宝宝可早至3月龄就会萌出第一颗乳牙,而部分宝宝可晚到12月龄才能萌出第一颗乳牙,但 1岁半仍未萌出就要去医院检查。
3、诞生牙和新生牙
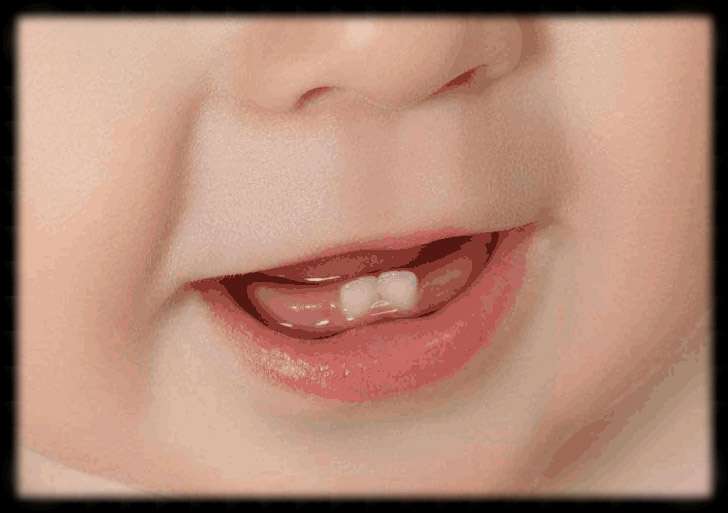
宝宝出生时就有牙齿萌出,称为诞生牙;出生后一个月内就有乳牙萌出,称为新生牙。此两者都是正常乳牙,因过早萌出,牙根尚未发育,所以它们多数没有牙根或者牙根短小且软,有的 极度松动影响哺乳或者有被婴儿吸入气管的可能,则应及时拔除。如果不松动则应保留。
4、马牙
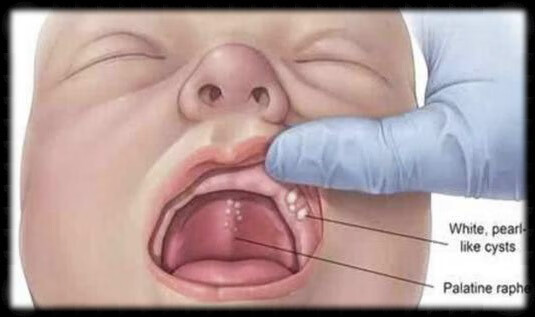
马牙不是牙,医学上叫上皮珠,无正常的牙形态,是牙龈边缘出现的米粒大小的黄白色颗粒,它在 数月内会脱落,即使不脱落也没有影响,所以无需治疗处理。
这些情况都是婴儿期(4周到1岁)可能出现的常见口腔相关问题,不能涵盖所有情况,所以出现问题不要慌张,可以点击下方的 去问诊 或者 及时就医 。当萌出第一颗乳牙的时候建议带宝宝去看一次牙医,请医生帮助判断儿童乳牙萌出情况并评估其患龋病的风险,提供有针对性的口腔卫生指导并建立婴儿的口腔健康档案。
那如何维护婴儿的口腔卫生呢?
牙齿萌出前: 用手指缠上清洁纱布或用乳胶指套擦洗牙龈和上腭,清除粘附在黏膜上的奶渍,并按摩牙床。
牙齿萌出后: 同样用手指缠上清洁纱布或用指套牙刷蘸清水擦洗牙面,清除食物残渣及牙菌斑 。
这个阶段也有很多常见口腔问题宝妈们需要了解,如下
1、鹅口疮

又名“雪口病”,在口腔粘膜上为白色的斑膜,是 白色念珠菌感染 引起的口炎。 这种情况可以用碳酸氢钠溶液或制霉菌素涂擦,并消毒宝宝所有的器具防止复发。
2、牙齿萌出时间异常

一般情况下6月龄左右的宝宝开始萌出第一颗乳牙,部分宝宝可早至3月龄就会萌出第一颗乳牙,而部分宝宝可晚到12月龄才能萌出第一颗乳牙,但 1岁半仍未萌出就要去医院检查。
3、诞生牙和新生牙

宝宝出生时就有牙齿萌出,称为诞生牙;出生后一个月内就有乳牙萌出,称为新生牙。此两者都是正常乳牙,因过早萌出,牙根尚未发育,所以它们多数没有牙根或者牙根短小且软,有的 极度松动影响哺乳或者有被婴儿吸入气管的可能,则应及时拔除。如果不松动则应保留。
4、马牙

马牙不是牙,医学上叫上皮珠,无正常的牙形态,是牙龈边缘出现的米粒大小的黄白色颗粒,它在 数月内会脱落,即使不脱落也没有影响,所以无需治疗处理。
这些情况都是婴儿期(4周到1岁)可能出现的常见口腔相关问题,不能涵盖所有情况,所以出现问题不要慌张,可以点击下方的 去问诊 或者 及时就医 。当萌出第一颗乳牙的时候建议带宝宝去看一次牙医,请医生帮助判断儿童乳牙萌出情况并评估其患龋病的风险,提供有针对性的口腔卫生指导并建立婴儿的口腔健康档案。

小孩正常换门牙时一般新的门牙三个月之内会萌出。正常情况下,下面的门牙往往是新的门牙先萌出对应的乳牙逐渐松动最后脱落。上面的门牙经常会出现乳牙脱落之后,三个月之内新的门牙再萌出。乳牙脱落之后,牙龈可能比较厚可能一时不能萌出来,可以考虑拍片看一看新的门牙生长发育情况,可以进行切开牙龈帮助门牙萌出。有些情况下,如果是外伤等原因造成的乳牙过早脱落门牙萌出还需要更长的时间。孩子的门牙替换年龄是在6~7岁左右,会有一些个体差异。顺序是先换下面的然后再换上面的门牙,两边会对称性的萌出,可以参考这些基本规律看门牙萌出是否正常。

1.什么情况下乳牙要做根管治疗?
乳牙的急性、慢性牙髓炎;急性、慢性根尖周炎;等等。根管治疗是最佳最有效的治疗方法。尽管乳牙是要替换的,如果需要还是要做根管治疗的。
2.乳牙根管治疗会影响恒牙(换牙)吗?
根管治疗本身是不会影响的,如果有影响那也是乳牙自身的病变,尤其是严重的乳牙根尖病变。乳牙根管治疗是可以减轻或避免乳牙病变对恒牙(换牙)的负面影响的。所以该做的还得做。不要错怪了"好人"!
3.以前牙没疼过也要做根管治疗吗?
是的,完全有可能!乳牙龋发展快,有时很隐蔽,患儿表述不清等,都可能出现虽然无症状,也已波及牙髓而需要做根管治疗。
4.做了根管治疗(牙髓已去除)牙齿还会痛吗?
会的!根管治疗后,牙髓被去除了,牙髓性疼痛是没有了,但还可能发生根尖周炎等疼痛。
5.乳牙根管治疗痛苦吗?孩子能承受吗?
根管治疗对儿童来说还是有些痛苦的,恐惧、疼痛、长时间张嘴巴等都会带来不适和痛苦。大部分孩子是能承受的。
6.根管治疗时患儿不配合怎么办?
遇到不配合治疗的患儿时,首先要做好安抚工作,尽量让其配合。第二就是强制下治疗,这样治疗会有许多风险,治疗也不能到位,现在已不再提倡。第三就是全麻下治疗,许多家长已经能够接受。全麻下一次完成所有牙齿的治疗。建议家长酌情选择治疗方法。
7.乳牙根管治疗几次可以完成?
一般在2--3次完成,根据病情和患儿配合情况有时也可一次完成。
8.根管治疗也有一定的失败概率,可能发生根尖炎症,需要重做根管治疗或者拔掉乳牙等。
"上医治未病",祝家长孩子门都能做好龋病预防,定期口腔检查,尽可能地少做不做根管治疗!

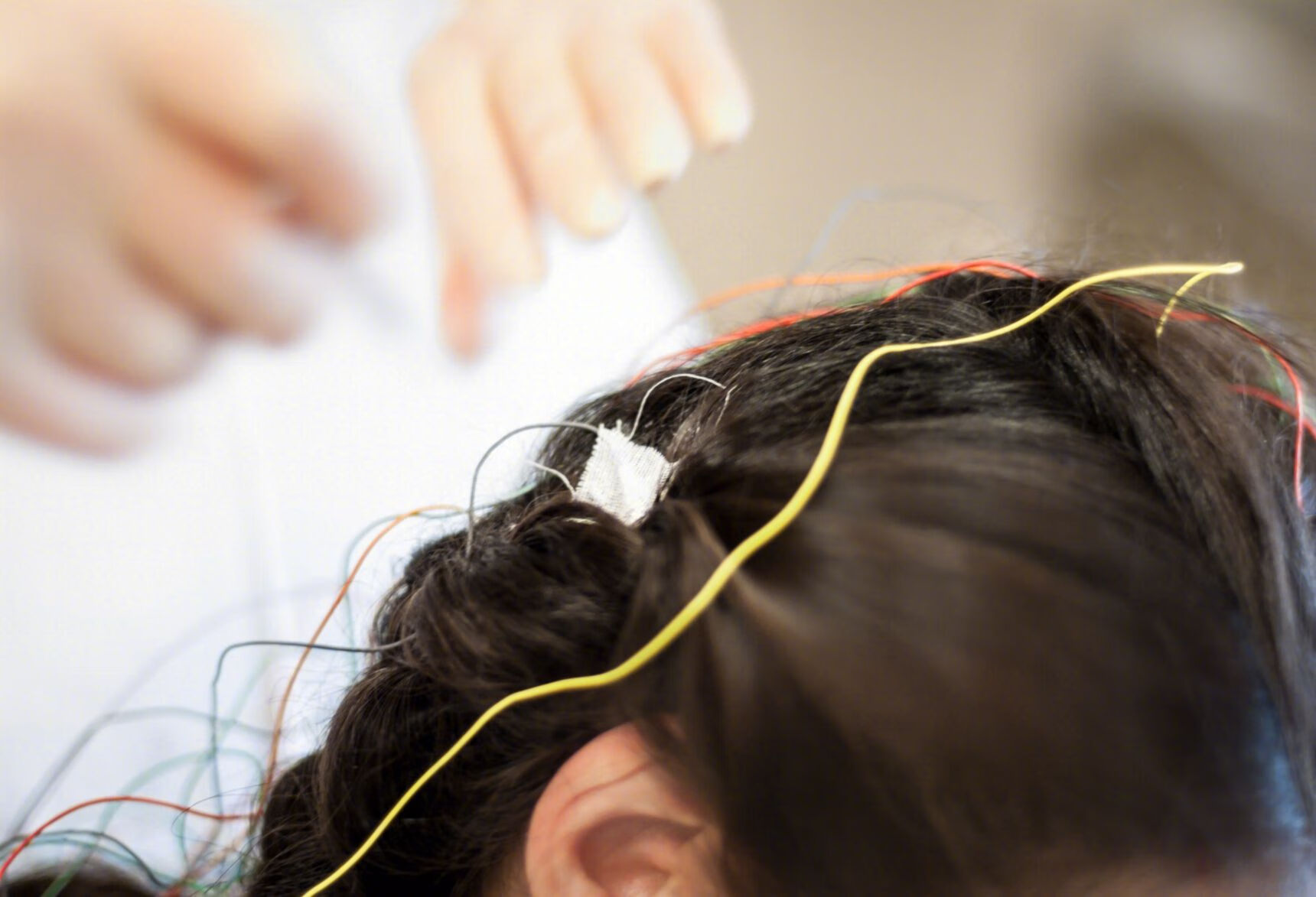
在脑电图上,我们可以看到不同形态的波形,包括α波、β波、θ波、δ波等。而当大脑出现异常放电时,便会产生特殊的波形,其中最为常见的便是尖慢波。
尖慢波,顾名思义,是由尖锐的波峰和缓慢的波谷组成的波形。这种波形在脑电图上表现为一个尖锐的上升支和一个缓慢的下降支,通常在癫痫发作间期和发作期都会出现。那么,尖慢波是不是痫样波呢?
实际上,尖慢波是痫样波的一种。痫样波是指在脑电图上表现为异常放电的波形,包括尖慢波、棘波、棘慢波等。尖慢波是其中较为典型的一种,它反映了大脑神经元在异常放电过程中的一种特定状态。当大脑出现异常放电时,神经元会过度兴奋,产生尖慢波。
那么,为什么尖慢波会成为癫痫诊断的重要指标呢?这是因为,尖慢波的出现与癫痫的发作密切相关。在癫痫患者的大脑中,异常放电的神经元会形成一个异常兴奋的网络,这个网络中的神经元会同步放电,产生尖慢波。通过捕捉到这些尖慢波,我们可以判断患者是否患有癫痫,以及癫痫的发作类型。
值得注意的是,尖慢波并非癫痫的专属产物。在一些非癫痫性疾病中,如脑炎、脑肿瘤等,也可能出现尖慢波。因此,在诊断癫痫时,我们不能仅凭尖慢波的存在就轻易下结论。需要结合病史、临床表现和其他检查结果,进行全面分析。
了解了尖慢波与癫痫的关系后,我们不禁要问:为什么大脑会出现异常放电呢?实际上,癫痫的发病机制尚未完全明了,但研究表明,遗传、脑损伤、感染、代谢紊乱等因素都可能导致大脑神经元异常放电。这些因素会破坏大脑神经元之间的正常平衡,导致神经元过度兴奋,产生尖慢波。
总之,尖慢波是痫样波的一种,它在癫痫诊断中具有重要意义。通过了解尖慢波,我们可以更好地认识癫痫这一疾病,为患者提供更准确的诊断和治疗方案。然而,尖慢波并非癫痫的专利,我们在诊断过程中要综合考虑多种因素,以确保诊断的准确性。在未来的研究中,我们期待揭开更多关于癫痫波形的秘密,为患者带来更有效的治疗。
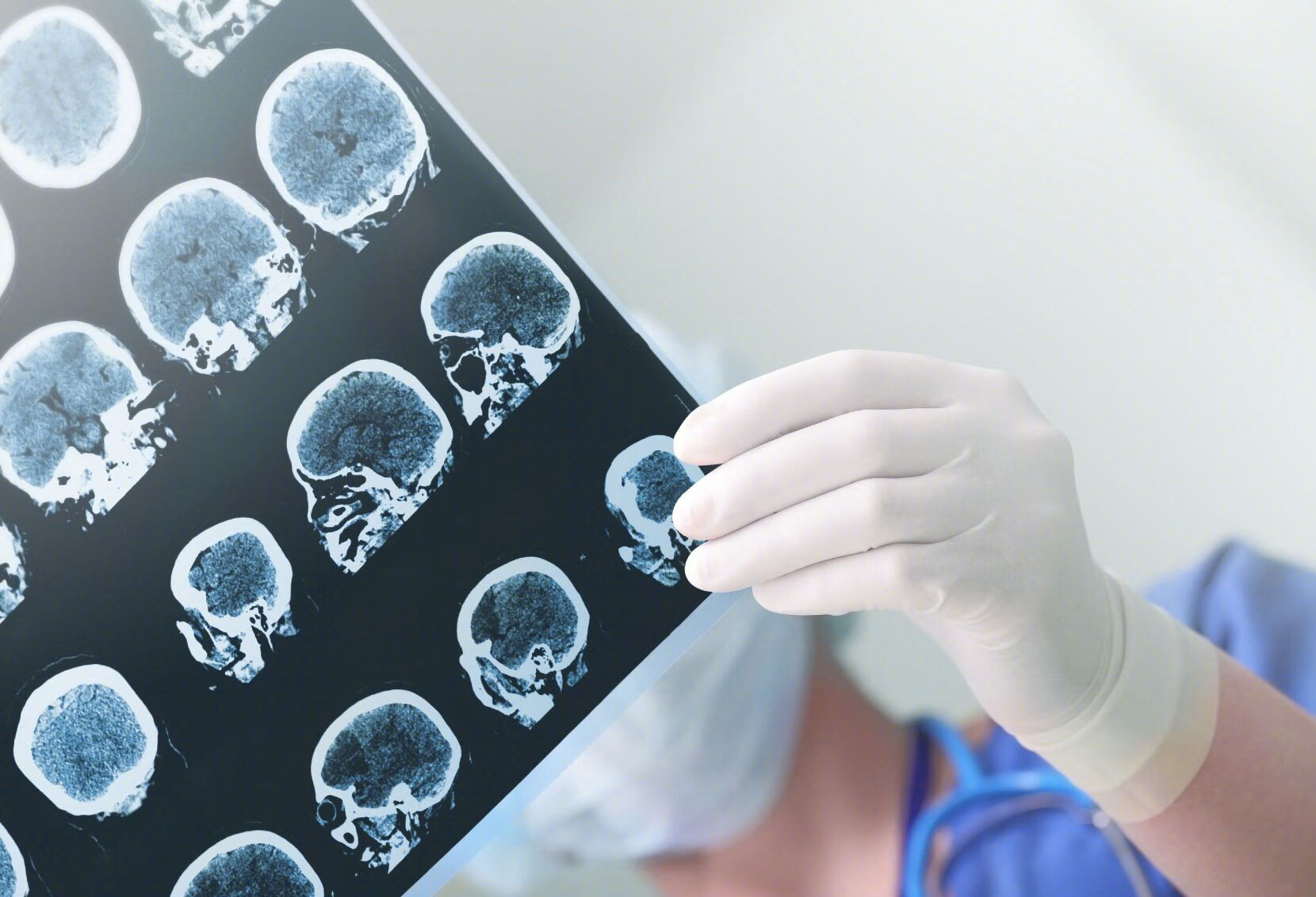
首先,我们需要明白癫痫的复杂性。癫痫并非单一的疾病,而是一组具有多种病因、临床表现和预后的综合症。在治疗癫痫的过程中,开颅手术通常被视为一种最后的手段,适用于那些药物控制不佳,且生活质量受到严重影响的患者。
开颅手术的目的在于切除或隔离脑内引发癫痫发作的异常区域,以期减少或消除发作。这种手术通常分为两种:一种是切除致痫灶,另一种是切断脑内异常放电的传播途径。在手术前,医生会通过详尽的神经电生理检查和影像学评估来确定手术方案。
然而,开颅手术并非万能。手术的效果因人而异,取决于多种因素,如癫痫的类型、病史的长度、脑内病变的范围以及患者的年龄等。有些患者术后癫痫发作明显减少,甚至完全停止;而有些患者则可能没有明显的改善,甚至可能出现新的神经功能障碍。
手术的风险也不容忽视。任何手术都有可能带来并发症,开颅手术更是如此。这包括感染、出血、脑水肿、神经功能障碍等。因此,在决定是否手术时,医生和患者必须仔细权衡手术的潜在好处与风险。
在情感层面上,患者及其家属对手术的期望往往很高,他们希望通过手术彻底摆脱癫痫的困扰。然而,作为医生,我们有责任提供真实的信息,帮助患者建立合理的预期。我们鼓励患者保持乐观的态度,同时也要做好长期斗争的准备。
在手术前后,患者需要接受全面的护理和支持。这包括药物治疗、心理支持、康复训练等多方面的综合治疗。家属的支持和理解对患者来说至关重要,他们的陪伴和鼓励可以为患者带来巨大的力量。
开颅手术是治疗癫痫的一种有效方法,但它并非适用于所有患者,也并非总是能达到预期的效果。每一个决定都需要基于详细的病例分析、患者需求和医生的专业判断。在追求治疗效果的同时,我们必须尊重生命的复杂性和个体的差异性。癫痫的治疗是一个长期、多维度的过程,需要医患双方共同的努力和耐心。
癫痫发作的前兆,医学上称之为“先兆期”,是指患者在癫痫发作前所体验到的一系列异常感觉或症状。这些前兆通常发生在大脑放电开始前几秒到几分钟内,每个患者的前兆体验都有所不同,但它们通常是大脑异常活动的直接体现。
在先兆期,患者可能会感受到一些非特异性的症状,如情绪波动,可能是突如其来的焦虑、恐惧或欣快感。这种情绪的起伏,虽然不具有特异性,但对于习惯了自己日常情感状态的患者来说,可能是一种警示。
另一种常见的前兆是感觉异常。患者可能会感受到一种无法言喻的陌生感,或者身体某部位的麻木、刺痛或电击感。这些感觉异常通常是大脑局部神经元异常放电的结果,可以局限在身体的某个特定区域,也可能遍及全身。
视觉和听觉上的异常也是癫痫前兆的常见症状。患者可能会看到闪光或几何图形的幻觉,或者听到不存在的声音。这些幻觉是大脑视觉和听觉处理区域异常活动的产物,通常预示着癫痫的即将发作。
而在认知方面,患者可能会出现短暂的记忆丧失或困惑状态。这种认知障碍可能表现为对周围环境的陌生感,或者是一种无法集中注意力的感觉,这同样是大脑功能暂时紊乱的标志。
需要注意的是,并非所有癫痫患者都会体验到这些前兆,且这些前兆并不一定每次都会出现。有些患者可能在长期无发作后突然失去前兆,这增加了对癫痫发作预测的难度。
了解癫痫发作的前兆对于患者和家属来说至关重要。尽管这些前兆并不能完全预测癫痫的发作,但它们提供了一种潜在的预警机制,有助于患者及时采取防护措施,减少发作时的伤害。同时,对前兆的观察和记录也有助于医生更好地理解患者的病情,制定个性化的治疗方案。在科学的探索与关爱中,我们希望能为癫痫患者带来更多的安宁与希望。

癫痫,是一种由大脑神经元异常放电引起的慢性脑部疾病。它的发作形式多样,从短暂的意识丧失到严重的肌肉抽搐,都可能对患者的生活造成影响。虽然癫痫的病因复杂,包括遗传、脑部损伤、感染、代谢障碍等多种因素,但遗传因素在其中扮演的角色尤为引人关注。
首先,我们需要明确的是,并非所有的癫痫都与遗传有关。遗传性癫痫是指由遗传因素导致的癫痫,这类癫痫约占所有癫痫病例的10%。遗传性癫痫通常是由特定的基因突变引起,这些基因突变可能会从父母遗传给子女。然而,即使存在遗传倾向,也不是所有子女都会发展为癫痫。遗传只是增加了患病的可能性,而不是绝对的因果关系。
在实际临床中,我们观察到,如果一个家庭中有人患有癫痫,那么其他家庭成员患病的风险会有所增加。但这并不意味着癫痫一定会遗传给下一代。遗传性癫痫的遗传模式通常为多因素遗传,这意味着除了遗传因素外,环境因素也在发病过程中起到了重要作用。例如,孕期感染、出生时的脑部损伤等因素都可能导致癫痫。
对于担心癫痫遗传风险的家庭,我们可以通过基因检测来评估遗传可能性。基因检测可以帮助我们了解是否存在特定的基因突变,从而为患者及其家庭提供更准确的遗传咨询。然而,值得注意的是,基因检测并不能完全确定癫痫是否会遗传,因为遗传只是众多因素中的一个。
在这个过程中,患者和家庭的情感需求不容忽视。面对癫痫的遗传风险,他们可能会感到焦虑、恐惧甚至内疚。作为医生,我们需要提供专业的支持和理解,帮助他们正确看待遗传因素,减少不必要的心理负担。
在实际生活中,我们应该鼓励患者和家庭成员采取积极的生活方式,如保持良好的睡眠习惯、避免过度劳累、合理饮食等,这些都有助于降低癫痫发作的风险。同时,对于那些已经患有癫痫的患者,我们应该提供全面的治疗方案,包括药物治疗、手术治疗等,以提高他们的生活质量。
总之,癫痫的遗传问题是一个复杂而重要的议题。虽然遗传因素在癫痫发病中起到了一定作用,但并不意味着癫痫一定会遗传给下一代。通过专业的基因检测和心理咨询,我们可以为患者及其家庭提供更准确的遗传风险评估和情感支持,帮助他们更好地面对这一挑战。在这个过程中,医学的进步和人文关怀的结合,是我们不断追求的目标。
展开更多







