
肝脏通常在晚上11点开始新陈代谢,进行排毒和修复。如果此时不睡,肝脏就很难得到充分休息。此外,熬夜还会加重自身免疫性肝病,主要包括自身免疫性肝炎、原发性胆管炎等。避免劳累及熬夜、按时作息、早睡早起、保持良好心态、适度锻炼、忌酒以及慎食油腻、辛辣和刺激食物等措施,有助预防自身免疫性肝炎。

(一)免疫抑制剂治疗
1 药物的选择及适应证:
①最常用的免疫抑制剂为泼尼松,可单独也可以与硫唑嘌呤联合应用。合理治疗的缓解率达60%~80%,甚至可以逆转肝纤维化,而且对合并黄疸,食管静脉曲张破裂出血以及腹水的活动性失代偿期肝硬化患者也有效。免疫抑制剂对非活动性肝硬化患者效果不佳。
②对骨质疏松,未控制的高血压和糖尿病或者既往有精神失常病史者,在权衡利弊并且能严密观察病情的前提下也可以选用泼尼松治疗。
③不能耐受泼尼松者的预后差。对近期内拟行肝移植的患,只要有疾病活动,也应该进行治疗。
④对AIH/PBC重叠综合征患者可以加用熊去氧胆酸(UD~CA)
⑤对硫唑嘌呤治疗前或者治疗过程中出現血细胞减少的AIH患者,建议应该先分析血清TPMT活性,或者对TPMT编码基因亚型进行分析。
⑥治疗前存在严重血细胞或者血小板减少者(白细胞<2.5×10+09/L或者血小板<50×10+09/L),或者TPMT活性完全缺乏,或者存在TPMT编码基因杂合子及纯合子变异者,应该禁用硫唑嘌呤。对治疗失败者也可以试用环孢素,甲氨蝶呤,普乐可复(Fk506)或者吗替考酚酯(骁悉)。
⑦新型皮质类固醇布地奈德以及UDCA可提高AIH疗效。

2 治疗方案及疗程:
① 初始治疗选用泼尼松30㎎/d单独应用,或者与硫唑嘌呤50~100㎎/d〈1㎎/(㎏.d)〉联合应用。
②当血清ALT降至正常值2倍以内时将泼尼松逐渐减量,直至ALT在正常范围内的最低剂量后维持治疗。通常是泼尼松5~10㎎/d与硫唑嘌呤1㎎/(㎏.d)联合治疗,24个月后通过肝活检对肝脏炎症进行评价。若已有明显的组织学缓解或者仅有轻微炎症,则可长期以最低剂量维持治疗,否则需要调整剂量或者治疗方案。
③多数患者于最初治疗的几周内症状迅速缓解,血清生化学指标逐渐恢复,但是也有部分患者需要经过数月治疗后才能显示出疗效。
④虽然有观点认为当血清ALT及IgG持续正达2年以上时,可以考虑停用泼尼松及硫唑嘌呤,但是目前的国际共识还是推荐采用上述最低剂量,长期维持治疗为妥。肝组织学检查有助于评价疗效,但并非必须进行。
⑤长期应用硫唑嘌呤应该警惕骨髓抑制和并发肿瘤的风险。

3 复发及治疗失败后的处理:
①80%的患者在停药数月或者数年后复发,但是当再次实施初始剂量的免疫抑制剂治疗后通常仍可获得较好疗效。
②对经常规方案治疗后病情无缓解且进行性加重者可采用大剂量的免疫抑制剂。泼尼松单独应用的剂量可增至60mg/d,与其他免疫抑制剂联合应用时剂量可减半,硫唑嘌呤的剂量可以增加至2mg/(㎏.d),当重新诱导肝脏炎症缓解后,再逐渐减量直至维持ALT正常的最低剂量。
4 对可疑AIH患者的试验治疗:
①对高度疑似AIH患者,可以采用1㎎/(㎏.d)泼尼松试验治疗。
②若患者无应答,基本上可排除AIH。
③对应答者逐渐减量,若在减量或者停药后复发,基本上可确诊AIH。
④减量或者停药后无复发者,AIH的可能性很小。

(二)肝移植
多数AIH患者对免疫抑制剂的反应较好,进入终末期AIH患者并不常见。一旦因治疗失败出现肝功能失代偿时,肝移植是最佳的治疗方法,且成功率高,5年生存率在90%以上。对于起病时即出现肝功能失代偿,尤其是以暴发性肝衰竭起病者,也应该考虑行肝移植。
预后:
AIH的自发缓解率低,但是经过糖皮质激素及免疫抑制剂诱导缓解后,可长期保持良好的生活质量。10年生存率在90%以上。
导语:根据临床表现结合血清转氨酶,r~球蛋白,自身抗体以及组织学特征一般诊断并不难。

鉴别诊断
应该注意与PBC,PSC及慢性病毒性肝炎相鉴别,此外也应注意与遗传性肝脏疾病(Wilson病,∝1抗胰蛋白酶缺乏及血色病),药物性肝病以及系统性红斑狼疮性肝损伤的鉴别。
1 与PBC及PSC的鉴别
①由于AIH的汇管区炎症一般不侵犯胆管系,故除重叠综合征外,AIH通常较易与PBC及PSC鉴别。
②当疾病进一步进展,肝小叶结构被破坏而伴有胆汁淤积及生化改变(ALP,r~GT升高)时鉴别有一定的难度。
③若AMA阳性和或者组织学有典型改变即可诊断PBC;
④若胆管造影可见狭窄或者扩张以及与正常胆管相间的串珠样改变并可除外肿瘤,结石,创伤,手术等继发原因即可诊断PSC。
⑤对于不具上述典型表现的病人,则需要依赖组织学特征及进一步的自身抗体分析进行鉴别。
⑥ 胆管损伤,胆管周围纤维化及汇管区胆管消失更常见于PBC及PSC。

2 与慢性病毒性肝炎的鉴别:
①虽然所有嗜肝细胞病毒都可以诱发自身免疫反应,但是HC∨较其他肝炎病毒感染更易出现肝外自身免疫紊乱表现,约占HCV感染者的三分之一。
② HC∨除可诱发肝外自身免疫反应外,本身也是AIH的诱发因素,两者之间存在交叉,而且很难鉴别。HC∨RNA阳性是确证HCV感染的最可靠指标。

(一)血清生化学检测:
AIH患者AST,ALT水平一般较胆红素和ALP升高更明显。血清r球蛋白,尤其是IgG升高是主要特征之一,可见于85%的患者。
(二)自身抗体检测:
自身抗体检测对AIH的诊断具有重要价值。其效价代表自身免疫反应的强度,分析某些抗体的动态变化水平有助于评价病情和指导治疗。
1 ANA及SMA:
1型AIH的特征性抗体。ANA可与多种细胞核抗原反应,其单独出现率为13%,与SMA的共同出現率达54%。SMA可与多种细胞骨架成分反应,包括肌动蛋白及非肌动蛋白,其单独出现率为33%。
ANA及SMA除见于1型AIH外,也可以见于PBC,PSC,慢性病毒性肝炎,药物性肝损伤,酒精性和非酒精性肝病以及某些自身免疫病。
2 anti~LKM1
2型AIH的特异性抗体,一般不与ANA及SMA同时出现。该抗体于体外可识别CYP2D6的4个特定重组性序列。
约5%慢性丙型肝炎患者血清中也可以存在低水平的anti~LKM1,其原因可能是HC∨核心区与CYP2D6存在分子模拟现象。
3 anti~actin
较SMA对1型AIH的诊断更具特异性,但敏感性不如SMA,故不能替代SMA。
4 anti~SLA/anti~LP
对1型AIH的诊断具有高度特异性。
5 anti~LC1
对2型AIH的诊断较特异,而且监测血清变化规律还有助于评价病情及指导治疗。该抗体很少见于丙型肝炎,因此,有助于AIH与丙型肝炎的鉴别。
6 pANCA
见于绝大多数ANA及SMA阳性AIH,但不具有诊断特异性,可见于多种疾病。
在对上述自身抗体进行分析时,也可以先对最具有诊断价值的ANA,SMA和anti~LKM1进行常规检测,若尚不能明确诊断则可进行补充检测,即进一步分析anti~actin,anti~SLA/anti~LP,anti~LC1和pANCA。
由于血清生化及免疫学检测对于诊断AIH缺乏特异性,因此国际AIH协作组推荐对任务可疑AIH患者都应该行肝活体组织学检查,除非存在并发症或者禁忌证。
肝活检不仅对于AIH诊断有着重要价值,而且对疗效评估以及疾病的预后判断也有重要作用。

导语:AIH起病多缓慢,类似慢性病毒性肝炎,仅约30%的病例类似急性肝炎,但是急性肝功能衰竭少见。若病情未得到控制,也可以逐渐进展为肝硬化,甚至并发肝癌 。当患者合并甲状腺炎,炎症性肠病和类风湿关节炎等肝外自身免疫性疾病时,多提示疾病处于活动期。依据血清中存在的自身抗体,目前将AIH分为两个主要类型。

1型:常见,分布无地域差异,特征性抗体为抗核抗体(ANA)及平滑肌抗体(SMA),肌动蛋白抗体,可溶性肝抗原抗体,肝胰抗原抗体也可以呈阳性。
①发病年龄有双峰性,10~30岁发病者多见于HLA~DR3阳性者,30岁以后发病者多见于HLA~DR4阳性者。
②女性与男性的比例为3:1。
③ 1型AIH通常对免疫抑制剂疗效好,停药后不易复发。

2型:相对少见,主要分布在欧洲和南美,特征性抗体为1型肝肾微粒体抗体,1型肝细胞溶质抗原抗体也可阳性。
①此型患者多见于儿童和青少年,女性与男性比例为10:1。
②患者易伴随肝外自身免疫病,通常需要长期治疗,预后不如1型。

3型:除了上述两型外,约10~30%AIH患者血清存在可溶性肝抗原抗体,肝胰抗原抗体,但是不具有ANA及SMA,过去有人将此类患者命名为3型。由于患者的临床表现酷似1型,对免疫抑制剂治疗反应良好,故最新国际共识将其归为1型。核周型中性粒细胞胞浆抗体 (pANCA)也可以见于1型AIH,但是由于缺少特异性,临床价值有限。
AIH的重叠综合征:(主要是与PBC,PSC的重叠)
(1)AIH/PBC重叠综合征:
指血清AMA阳性,但是肝组织学检查既可有PBC,也可有AIH的特征。
(2)AIH/PSC重叠综合征:
指血清可检测到类似AIH的自身抗体,但是肝组织学检查以及胆管造影显示PSC的特征。
(3)AMA阳性AIH:
指血清AMA阳性,但是肝组织学检查显示AIH的病理特征。本型对免疫抑制剂治疗反应好,不发展为PBC。


自身免疫性肝炎除了轻型炎症外,几乎所有AIH都存在不同程度的纤维化,若疾病未得到控制,还可以进展为肝硬化。其主要病理特征为:
①汇管区大量淋巴细胞和浆细胞浸润,并向周围肝实质侵入形成界板炎症是其主要病理特征;
②肝小叶内可见点状或者碎片状坏死,病情进展时也可以出现桥接坏死甚至多小叶坏死,有时还可见由炎细胞和塌陷网状支架包绕变性肝细胞而形成的"玫瑰花结"。
③汇管区炎症一般不侵犯胆管系统,也无脂肪变性及肉芽肿。
④除轻型炎症外,几乎所有A工H都存在不同程度的纤维化,若疾病未得到控制,还可进展为肝硬化。

导语:自身免疫性肝炎(AIH)是以自身免疫反应为基础,以血清IgG升高和存在多种自身抗体为特征的肝脏炎症性病变。汇管区大量浆细胞浸润并向周围肝实质侵入形成界板炎症是典型的病理组织学特征。本病多见于女性,任何年龄均可发病。适当的免疫抑制剂治疗,可以使疾病长期处于缓解状态。
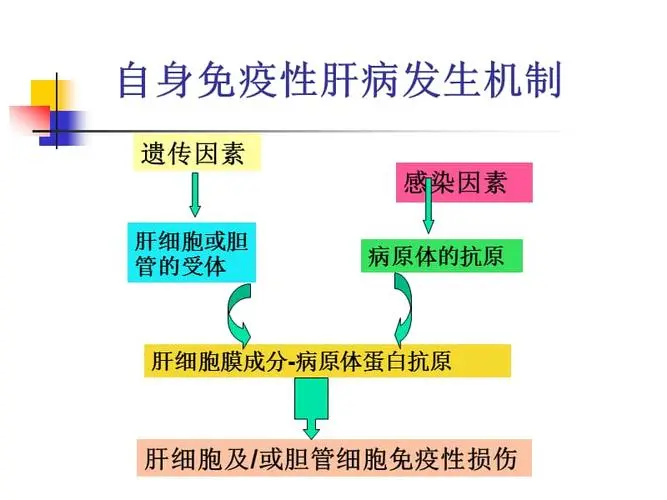
遗传易感性被认为是主要病因,病毒感染,酒精和药物被认为是在遗传易感基础上的促发因素。
(一)AIH的抗原及激发的免疫反应
表达在肝细胞表面的肝特异性膜蛋白~去唾液酸糖蛋白受体(ASGP~R)以及微粒体细胞色素P450 2D6(CYP 2D6)目前被认为是相对接明确的激发AIH的抗原。
①抗原在遗传和诱发因素作用下激活CD4+T细胞(包括Th1和Th2),其通过细胞间的黏附因子及释放的细胞因子刺激B细胞产生多种非器官特异性自身抗体。
②此外,细胞因子还通过激活CD8+T细胞介导的细胞毒效应杀伤肝细胞,激活TNF或Fas系统介导肝细胞调亡,激活星状细胞促进肝纤维化的发生。AIH患者多表现Ts功能到缺陷,其逃逸免疫耐受的机制尚不明确。
(二)遗传因素
位于HIA~ II类分子DRB多肽链第67~72位氨基酸序列,尤其是是71位氨基酸,与AIH的抗原提呈及激发的免疫反应密切相关。编码该氨基酸序列的MHC等位基因在不同地域的人群间存在着差异。

(三)诱发因素
相当于一部分AIH患者存在病毒感染的血清学及病毒学证据,其中以HCV感染相对常见。
①病毒抗原与肝细胞抗原的某一决定簇由于存在‘分子模拟’现象而诱导交叉免疫反应,进而导致自身免疫性肝炎。
②此外,干扰素,米诺环素等特殊药物以及某些化学,生物物质和酒精等都可能是AIH的诱发因素。

视频简介
作者信息:首都医科大学附属北京佑安医院肝病科副主任医师陈杰
自身免疫性肝炎的治疗包括这样几个部分:
第一、一般治疗,所有感染性肝病都需要注意休息,合理锻炼,注意清淡饮食,避免饮酒。
第二、药物治疗,对自身免疫性肝炎,特别重要的就是给予免疫抑制剂治疗。
针对病因的免疫治疗,主要是包括这样几种:
第一、中度以上炎症活动的免疫性肝病患者,血清氨基转移酶大于3倍正常值,IgG>1.5倍正常值。
第二、急性的自身免疫性肝炎,包括谷丙转氨酶>10倍,谷草转氨酶>4倍也算,和重症的凝血异常的国际标准化比值INR>1.5,就应该立即启动免疫抑制剂治疗,从肝组织学的角度来判断,给予免疫抑制剂治疗。
还有一种情况就是中末期肝病已经到肝硬化阶段,而且到肝硬化晚期阶段,到中末期肝病阶段,这种病人可以考虑肝移植治疗。另外就是出现急性肝衰竭,通常发生急性或亚急性肝衰竭,在短期糖皮质激素效果不明显的时候,也要要考虑肝移植治疗。

视频简介
作者信息:首都医科大学附属北京佑安医院 肝病科 副主任医师 陈杰
糖皮质激素的应用,不良反应就是水钠储留,水钠储留的基础上,好多患者出现体重增加,甚至出现水肿。
还有就是糖皮质激素,可能对食欲的刺激导致患者体重增加,这两方面原因都是可能会存在的。当然存在这样的情况,首先对于这类患者还是病因治疗,就是免疫抑制治疗的时候,尽量采用联合治疗的方案,在联合治疗方案的时候,尽可能的减少糖皮质激素的剂量,并且最终过渡到以硫唑嘌呤单药维持的方案上面来,这样就可以把糖皮质激素能够停掉,糖皮质激素停药之后,它引起的肥胖或者是水钠储留,可以得到恢复。之后可以比如合理控制饮食,相对吃更多蛋白质更高的食物,减少主食,避免过多的脂肪的形成,对患者因为这些因素导致的肥胖有一定的控制作用,也可以适当增加一些运动,增加消耗的情况下来控制肥胖。
但最重要的因素就是尽可能的采取联合治疗,尽量过渡到以硫唑嘌呤单药来控制,并且这样会避免因为糖皮质激素引起的肥胖。

视频简介
作者信息:首都医科大学附属北京佑安医院 肝病科 副主任医师 陈杰
自身免疫性肝炎的病因,目前没有确定的答案,只是和某些因素有密切相关。
第一个因素就是遗传,自身免疫性肝炎有一定的家族聚集性,在家族中如果有自身免疫性的肝炎患者,其他家族成员发生自身免疫性肝炎的概率相对比较高,在研究中发现,和自身免疫性肝炎发生密切相关的一些易感基因。
第二个方面可能和感染有关系,有一部分自身免疫性肝炎,在发生自身免疫性肝炎之前,有病毒感染的诱因,这些因素有肝炎病毒,有单纯疱疹病毒,有麻疹病毒等。可能是一个诱发因素,或者是一个引起的高危因素,但是不一定有明确的因果关系。
第三个是药物,在一部分自身免疫性肝炎的发病过程中,可以明确发现它或某些药物引起的,药物性肝损伤有比较密切的关系,这些药物比如米诺环素、美洛昔康等。
展开更多











 莆田市涵江区医院
莆田市涵江区医院
 安阳市心血管病医院
安阳市心血管病医院
 莒县人民医院
莒县人民医院
 江西省长征医院
江西省长征医院
 武汉市武昌区中南路街第一社区卫生服务中心
武汉市武昌区中南路街第一社区卫生服务中心
 成都双流京东互联网医院
成都双流京东互联网医院
 成都双流京东互联网医院
成都双流京东互联网医院
 成都双流华府医院
成都双流华府医院
 北京弘医堂中医医院
北京弘医堂中医医院
 京东互联网医院育婴师团队
京东互联网医院育婴师团队




