文章 血氧仪测量结果93和106正常吗?

我还记得那天晚上,手指夹上的血氧仪显示出两个数字:93和106。我的心一下子提到了嗓子眼,手也开始微微颤抖。作为一个普通人,我对这些数字的含义一无所知,只知道它们看起来不太对劲。
我急忙打开手机,搜索“血氧仪测量结果93和106正常吗?”结果让我更加不安。网上的信息五花八门,有的说是轻微缺氧,有的说是心脏问题,还有的说可能是肺部疾病。我越看越害怕,脑海中浮现出各种可怕的疾病画面。
我决定寻求专业的医疗帮助。通过京东互联网医院,我很快联系到了医生**。在详细描述了我的症状和担忧后,医生告诉我,正常人体动脉血的血氧饱和度为98%,静脉血的血氧饱和度为75%。而我的血氧饱和度93%属于轻度低氧血症,需要及时就医。
医生还解释说,心率106次/分也略高于正常范围,可能是因为供氧不足引起的。听到这里,我不禁感到一阵窒息,仿佛自己的身体正在向我发出警告。
医生建议我立即去医院进行详细检查,并在等待就医的过程中使用吸氧仪吸氧。虽然我知道这是正确的做法,但内心的恐惧和焦虑仍然让我犹豫不决。
在医生的耐心劝说下,我最终下定决心,前往医院进行检查。经过一系列的测试和诊断,医生告诉我,我的情况并不是很严重,只是因为最近工作压力大,生活不规律导致的身体机能下降。他们开了一些药物给我,并建议我调整生活习惯,多休息,多运动。
回想起那段经历,我深深地感激京东互联网医院和医生**。如果不是他们的及时帮助和专业指导,我可能会因为恐惧和无知而延误治疗,导致病情加重。现在,我已经恢复了健康,也学会了如何更好地照顾自己的身体。
如果你也遇到了类似的情况,不要犹豫,及时寻求专业的医疗帮助。健康没有小事,平日里我们也要多注意身体,出现不适要及时就医,不方便的话就去京东互联网医院,真的方便!


未来医疗领航员
文章 新型冠状病毒肺炎患者心肌损伤标志物升高的临床价值
原创作者:陈步星 京东健康 心脏中心专家 ▏北京中医药大学东直门医院心血管科
首发专栏:医学中心
2020年新年伊始,新型冠状病毒(coronavirus disease 2019,COVID-19) 引起的新型冠状病毒肺炎(novel coronavirus pneumonia,NCP) 在湖北省武汉市暴发,并迅速蔓延至全国,现已开始在全球大流行,成为全球重大公共卫生问题,世界各国均在积极防控疫情,但目前还没有迹象表明国外疫情已经达到有效控制,全球发病例数早已超过百万例。尽管新型冠状病毒肺炎最早在我国暴发流行,但在政府的强力有效干预下,新型冠状病毒肺炎疫情在我国得到有效控制,积累了一定经验。
针对新型冠状病毒肺炎疫情,国家卫生健康委不断更新新型冠状病毒肺炎防控方案和诊疗方案,目前已经发布新型冠状病毒肺炎防控方案(第六版)和新型冠状病毒肺炎诊疗方案(第七版),对于指导疫情防控和治疗新型冠状病毒肺炎具有重要价值。由于新型冠状病毒肺炎病情发展迅速,重症及危重症患者比例较多,死亡率高,合并有心血管疾病及其危险因素(如高血压、糖尿病)患者更易发展为重症和危重症,加上当前是心血管疾病高发季节,因此,在积极防治新型冠状病毒肺炎的同时,也需要对合并心血管急危重症患者的救治高度关注。
中华医学会心血管病学分会于2020年2月13日在《中华心血管病杂志》网上预发表新型冠状病毒肺炎疫情防控期间心血管急危重症患者临床处理原则的专家共识,对我国COVID-19疫情防控期间合并心血管急危重症患者的救治起到了很好的指导作用[1]。该共识英文版于3月28日在美国心脏协会(AHA)官方杂志Circulation正式上线[2]。与新型冠状病毒肺炎相关的心血管疾病问题引起国内外心血管病专家的高度重视。随着对新型冠状病毒肺炎临床资料的积累,与新型冠状病毒肺炎有关,反映心肌损伤标志物的升高日益得到心血管科医师的关注。
一、 新型冠状病毒肺炎患者可伴有心肌损伤标志物的升高
COVID-19病毒感染可累及人体多个器官系统,对于重型/危重型新型冠状病毒肺炎,除了肺脏严重受损外,还会累及心血管系统,尤其是造成严重的心肌损伤,从而加重病情、影响预后。新型冠状病毒肺炎患者的尸检报告显示心肌细胞可见变性、坏死,间质内可见少数单核细胞、淋巴细胞和(或)中性粒细胞浸润[3],说明COVID-19病毒可直接损害心肌细胞。随着临床资料的积累,发现COVID-19引起新型冠状病毒肺炎患者并发心肌损伤并不少见,且心肌损伤越重,预后越差,死亡率更高。
心肌损伤的生化标记物主要包括肌钙蛋白、肌红蛋白、肌酸激酶、肌酸激酶同工酶。心肌肌钙蛋白是心肌损伤的敏感标志物,在发生急性心肌梗死4~6 h内即可检测到cTnI升高,24 h后达到峰值,约1周后降至正常,血清cTnI具有高的敏感度和良好的重复性,一般认为肌钙蛋白超过正常参考人群正常上限的第99%分位数就考虑有心肌损伤。肌钙蛋白在临床上广泛应用于早期心肌损伤特别是急性心肌梗死的诊断。除了心肌梗死外,还有其他原因可以造成心肌损伤,从而使cTnI升高。新出现的心肌肌钙蛋白上升或下降意味着心肌损伤处于急性期,心肌肌钙蛋白持续性升高则意味着心肌损伤是慢性的。
现有资料显示此次新型冠状病毒肺炎患者发生心肌标志物升高的比例为7.2%~19.7%[4-7]。不同临床类型的新型冠状病毒肺炎患者,其心肌标志物升高的程度也是不一样的,重型及危重型的新型冠状病毒肺炎患者,其血清心肌损伤生化标记物的水平明显高于轻型、普通型患者[8] 。有一组对54例重型/危重型COVID-19患者的研究显示,合并心肌损伤的重型患者占44.4%[9]。 对于危重症,几乎所有患者心肌标志物均明显升高,个别危重症患者肌钙蛋白升高可达数十倍。有关新型冠状病毒肺炎引起的肌钙蛋白升高和下降规律并不清楚,需要进一步临床研究。
新型冠状病毒肺炎所致心肌损伤的机制目前尚不明确。可能的原因:
第一,COVID-19病毒通过血管紧张素转换酶2相关信号通路直接造成心肌细胞损伤造成病毒性心肌炎[10]。
第二,重型/危重型COVID-19患者往往由于弥漫性肺泡损伤和肺透明膜形成影响气血交换,迅速进展至严重ARDS,导致低氧状态[11],而持续低氧血症则引发酸中毒,进一步导致细胞内氧自由基增加、细胞内钙超载,造成心肌损伤[12]。
第三,免疫反应失调,细胞因子风暴也可能导致心肌损伤。研究发现在COVID-19感染过程中,白细胞介素(IL)-1β、干扰素-γ、干扰素诱导蛋白-10和单核细胞趋化蛋白-1等促炎因子的升高可能导致了辅助性T淋巴细胞1(adaptive T helper1,Th1)的激活[4]。而且与轻症COVID-19患者相比,重症患者血浆中粒细胞集落刺激因子、干扰素诱导蛋白-10、单核细胞趋化蛋白和肿瘤坏死因子-α浓度更高,提示细胞因子风暴与疾病严重程度密切相关。另有一项对123例COVID-19确诊患者的研究发现,与轻症患者相比,重症患者血浆中IL-6、10浓度更高,CD4+T和CD8+T细胞更低[13]。由COVID-19感染引发的细胞因子风暴可能是心肌损伤的重要机制之一,并且也可能是免疫失衡引发多器官衰竭的重要机制。
第四,对于重型/危重型新型冠状病毒肺炎患者,由于使用众多药物治疗和非药物治疗,包括大量使用抗病毒、抗菌药、激素以及中药,部分病人使用免疫球蛋白,因严重低氧血症机械通气及其它机械辅助治疗,这些因素均可能加重心肌损伤。
二、 新型冠状病毒肺炎患者心肌标志物升高的临床意义
新型冠状病毒肺炎可同时伴有心肌损伤标志物升高,这些心肌标志物升高与住院期间死亡率有直接相关。早期资料显示46%院内死亡的COVID-19感染患者,其hs-cTnI异常升高,远高于未发生院内死亡者[14]。随后临床报告54例重型/危重型COVID-19患者的资料显示,合并心肌损伤的重型患者占44.4%,其院内死亡率明显高于未出现心肌损伤患者(75.0%比26.7%,P=0.001)[9]。在一组较大样本416例COVID-19患者中,有19.7%的患者合并心肌损伤,这部分患者出现急性呼吸窘迫综合征(ARDS)、急性肾损伤、凝血功能障碍等合并症的比例更高,且死亡率明显增加(51.2%比4.5%,P <0.001),回归分析显示合并心肌损伤者死亡风险为无心脏损伤者的3.41倍(95%CI:1.62-7.16)[6]。在对68例新型冠状病毒肺炎死亡患者的研究显示,有7%的患者死因为循环衰竭,有33%死于呼吸和循环衰竭,这也表明急性心脏损伤可能是造成COVID-19患者死亡的直接病因[15]。现有临床资料提示应重视对COVID-19患者心肌损伤标记物,尤其是hs-cTnI的动态持续监测,并及时、准确、有效地应用现有支持手段进行救治,减少COVID-19患者合并心功能不全的直接和间接死亡[16]。 有关新型冠状病毒肺炎合并心脏损害的远期预后并不清楚,期待未来有更多长期随访资料结果提示心肌损伤标志物升高对于患者长期存活的影响。
参考文献
1 中华医学会心血管病学分会,中华心血管病杂志编辑委员会. 新型冠状病毒肺炎疫情防控期间心血管急危重症患者临床处理原则的专家共识. 中华心血管病杂志, 2020,48(03) : 189-194.
2 Han YL,Zheng HS,Jiang H,et al. CSC Expert Consensus on Principles of Clinical Management of Patients with Severe Emergent Cardiovascular Diseases during the COVID-19 Epidemic. 10.1161/CIRCULATIONAHA.120.047011
3 刘茜,王荣帅,屈国强,等. 新型冠状病毒肺炎死亡尸体系统解剖大体观察报告.法医学杂志,2020,36(1):21-23.
4 Huang C, Wang Y, Li X, et al. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China [J]. Lancet, 2020, 395(10223): 497-506.
5 Wang D, Hu B, Hu C, et al. Clinical characteristics of 138 hospitalized patients with 2019 novel coronavirus-infected pneumonia in Wuhan, China[J/OL]. JAMA, 2020[2020-02-15]. https://jamanetwork.com/journals/jama/fullarticle/2761044.DOI: 10.1001/jama.2020.1585. [published online ahead of print February 7, 2020].
6 Shi S, Qin M, Shen B, et al. Association of Cardiac Injury With Mortality in Hospitalized Patients With COVID-19 in Wuhan, China . JAMA Cardiol, 2020 Mar 25. doi: 10.1001/jamacardio.2020.0950. [Epub ahead of print]
7 陈晨,陈琛,严江涛,等. 新型冠状病毒肺炎危重症患者心肌损伤及患有心血管基础疾病的情况分析. 中华心血管病杂志, 2020,48:网络预发表.DOI: 10.3760/cma.j.cn112148-20200225-00123
8 Lippi G, Lavie C J, Sanchis-Gomar F. Cardiac troponin I in patients with coronavirus disease 2019 (COVID-19): Evidence from a meta-analysis. Prog Cardiovasc Dis. 2020 Mar 10. pii: S0033-0620(20)30055-4. doi: 10.1016/j.pcad.2020.03.001. [Epub ahead of print]
9 贺行巍, 赖金胜, 程佳,等. 重型/危重型新型冠状病毒肺炎患者合并心肌损伤对预后的影响. 中华心血管病杂志, 2020,48:网络预发表. DOI: 10.3760/cma.j.cn112148-20200228-00137
10 Zheng YY, Ma YT, Zhang JY, et al. COVID-19 and the cardiovascular system. Nat Rev Cardiol. 2020 Mar 5. doi: 10.1038/s41569-020-0360-5. [Epub ahead of print] .
11 Xu Z,Shi L,Wang Y,et al.Pathological findings of COVID-19 associated with acute respiratory distress syndrome[J].Lancet Respir Med,2020.DOI:10.1016/S2213-2600(20)30076-X
12 Allen DG, Orchard CH. Myocardial contractile function during ischemia and hypoxia[J].Circ Res,1987,60(2):153-168.
13 Wan SX, Yi QJ, Fan SB, et al. Characteristics of lymphocyte subsets and cytokines in peripheral blood of 123 hospitalized patients with 2019 novel coronavirus pneumonia (NCP)[DB/OL]. medRxiv, 2020[2020-02-28]. https://doi.org/10.1101/2020.02.10.20021832.
14 Zhou F, Yu T, Du R, et al. Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China: a retrospective cohort study [J]. Lancet. 2020 Mar 28;395(10229):1054-1062. doi: 10.1016/S0140-6736(20)30566-3. Epub 2020 Mar 11.
15 Ruan Q, Yang K, Wang W, et al. Clinical predictors of mortality due to COVID-19 based on an analysis of data of 150 patients from Wuhan, China。 Intensive Care Med. 2020 Mar 3. doi: 10.1007/s00134-020-05991-x. [Epub ahead of print]
16 Xiong T-Y, Redwood S, Prendergast B, et al. Coronaviruses and the cardiovascular system: acute and long-term implications . Eur Heart J. 2020 Mar 18. pii: ehaa231. doi: 10.1093/eurheartj/ehaa231. [Epub ahead of print]
【专家介绍】
陈步星,医学博士,主任医师, 教授,博士研究生导师。1984年福建医学院大学本科毕业,1996年北京医科大学(现北京大学医学部)博士毕业,荣获医学博士学位。曾在北京大学人民医院心血管内科学习工作10年。2002年至2009年任北京电力医院副院长及心血管内科主任,2010年至2019年6月任首都医科大学附属北京天坛医院心血管内科主任,首都医科大学心脏病学系副主任。2019年7月任北京中医药大学东直门医院心血管科三区主任。长期从事心血管内科临床医疗和科研工作,擅长冠心病心肌梗死介入性诊断和治疗,以第一作者或通讯作者在国内外发表论文70余篇,主编或副主编学术专著10部。目前是中国医师协会心血管内科分会委员、北京医师学会心血管内科专科医师分会常务理事、中华医学会医疗鉴定专家库成员、北京医学会心血管病学分会常务委员、中国康复医学会心血管病专业委员会委员、中国老年学学会心脑血管病专业委员会常务委员、北京卫生局健康科普专家、北京市心血管介入质量控制与改进中心专家委员会委员、国家卫生计生委能力建设和继续教育心血管病学专家委员会委员、美国心导管和介入治疗学会会员(SCAI)、欧洲心脏病学会会员(FESC)、中华中医药学会介入心脏病学分会副主任委员、《中华心血管病杂志》、《中华老年心脑血管病杂志》、《中华心血管病杂志(网络版)》等多家杂志编委,是《Laser in medical science》等多家国外医学英文杂志审稿人。

京东医生
文章 心律失常的原因(二)
3 、 正常 人 身体疲惫时也可出现心律失常的状况,若过 度疲劳,或饮浓茶,或手烟酒刺激,或情 绪波动较大等身体或精神上的刺激都可造成 心律失常。一般情况下,这种心律失常无危 险,但仍应引起注意,避免过分伤害心脏。 这也属于导致心律失常的原因。4、神经、内分泌系统调节紊乱,心脏的神经和内分泌 系 统调节紊乱、心脏的平衡失调等;除心脏因 素外其他各种原因引起的 低氧血症 介导的心肌乏氧、全身及心脏局部酸碱平衡的调节障碍等,具备了心律失常的和代谢所必备的基 础,形成心律失常的条件因素,因而常常诱 发心律失常的发生。

住院医师王淼东
文章 什么是肝肺综合征?该如何治疗?
1. 定义:
肝肺综合征是指肝功能不全引起肺内血管扩张、肺泡气体交换障碍导致的低氧血症及其一系列的病理变化和临床表现,多见于肝硬化病人。
2. 临床表现:
临床上患者多有杵状指、发绀、蜘蛛痣等。
3. 治疗:
- 治疗方面首先要积极改善肝功能,保肝降黄,改善肝脏微循环,加强肝脏解毒,促进肝细胞再生。
- 同时给予病人充足氧供,及时予以吸氧,积极地预防与控制感染。
- 当然,目前的内科治疗对于肝肺综合征效果不佳,及时进行肝移植可挽救生命。

主治医师毛家玺
文章 睡眠检测,你知多少?

副主任医师孙华启
文章 关于氧疗,这 6 个要点你不可不知!
在呼吸科临床实践中,氧疗是很常用的一个治疗措施,看似简单,实则有很多讲究。不恰当的氧疗会导致很多不良后果,或达不到预期治疗效果,或引起氧中毒、加重原有呼吸衰竭、增加肺部感染风险等。本文简单阐述了临床中氧疗的一些要点。
01 缺氧与低氧血症的概念
低氧血症是指 PaO2 降低的生理状态。
缺氧是指氧的供给不能满足机体的代谢需要或由于氧化过程障碍,机体不能正常利用氧的病理生理状态。根据发生的原因和血氧变化特点可以分为四种类型(见图 1)。
不同原因引起的缺氧,对于吸氧治疗的反应不同。对于伴 PaO2 降低的低张性缺氧,氧疗的效果较好;而对于严重贫血、急性失血、组织细胞中毒等无 PaO2 降低的缺氧,氧疗效果欠佳。
02 什么时候需要吸氧?
氧疗的具体适应证为:
- PaO2<60 mmHg 的急性低氧血症;
- PaO2<55 mmHg 的慢性低氧血症,或 PaO2 在 55~60 mmHg 伴有慢性肺动脉高压导致的右心衰竭或继发性红细胞增多症或活动后 PaO2 明显下降;
- 睡眠性低氧血症或睡眠呼吸暂停低通气综合征。
03 SaO2 越高越好吗?
氧疗的目的是纠正低氧血症带来的代谢障碍和生理紊乱,一般吸氧后达到 PaO2≥ 60 mmHg 或 SaO2≥ 90% 即可;对于合并慢性高碳酸血症者,可适当降低氧合目标,达到 PaO2≥ 55 mmHg 或 SaO2≥ 85% 即可。在达到此目标的基础上,应该尽量降低吸氧浓度,以避免高浓度氧疗的危害。
片面追求 SaO2 的改善,甚至要求 SaO2 达 100%,是很不可取的。因为此时处于氧离曲线的平坦段,PaO2 的显著升高才能带来 SaO2 的小幅度增高。
正常人的 SaO2≈97%,如果使 SaO2= 100%,需要 PaO2 达到 150 mmHg,而对于呼吸功能本来就受损的患者来说达到 SaO2= 100% 需要的可能 PaO2 会更高,甚至达到 500 mmHg。
一般把 PaO2≥ 120 mmHg 称为高氧血症,高氧血症会危害生命,已有多项研究证实患者病死率与高氧血症有关,因此 SaO2 并不是越高越好。
04 如何选择合适的吸氧浓度?
根据吸入氧浓度 FiO2 的高低可以分为低浓度氧疗(<40%,一般不超过 30%),中浓度氧疗(40%~60%),高浓度氧疗(>60%)以及纯氧吸入。不同浓度的氧疗适应证不同,要根据患者病情合理选择:
- 低浓度氧疗:适用于伴有 CO2 潴留的慢性低氧血症患者,主要是 COPD 患者或家庭氧疗,有助于避免高碳酸血症加重。
- 中高浓度氧疗:适用于单纯低氧血症而无明显 CO2 潴留即通常所说的Ⅰ型呼吸衰竭患者。但应避免长时间高浓度氧疗,否则容易导致吸收性肺不张、肺部感染、氧中毒。
- 纯氧吸入:一般用于建立人工气道前后,或机械通气过程中吸痰前后,以减少操作过程中发生的低氧血症。对于致死性低氧血症患者,严重、顽固性低氧血症患者也应给予高浓度或纯氧治疗,以挽救生命,待病情好转后逐渐降低 FiO2。
为什么 Ⅱ 型呼吸衰竭要低流量/低浓度吸氧?
COPD 或 Ⅱ 型呼吸衰竭的患者伴 CO2 潴留,高浓度吸氧会导致肺泡通气量降低、加重 CO2 潴留,其发生的机制有两种观点:
- 一种认为伴 CO2 潴留的慢性低氧血症患者,主要靠低氧血症的刺激兴奋呼吸中枢,高浓度吸氧后,低氧血症解除、对于呼吸兴奋的作用减弱,从而导致自主呼吸抑制、通气量减少、CO2 潴留进一步加重。事实上,PaO2 只有在<60 mmHg 时才起兴奋呼吸的作用,一旦超过此水平呼吸兴奋的作用很弱,因此这种观点不符合临床实践。
- 另一种观点是吸入高浓度氧后,解除了低氧导致的肺血管收缩,导致通气血流比失调加重,生理无效腔增加、肺泡通气量降低,PaCO2 进一步升高。这是高浓度氧疗导致高碳酸血症加重的重要原因。
05 吸氧装置有哪些?
鼻导管或鼻塞吸氧:是临床上最常用的吸氧方式,好处是简单、方便,不影响病人咳痰、进食;缺点是吸氧浓度不恒定,容易受患者呼吸影响,且达不到高浓度吸氧。鼻导管或鼻塞吸氧的氧浓度与氧流量的关系密切,也就是所谓的吸氧浓度公式:
FiO2(%)= 21+4×吸氧流量 (L/min )
面罩吸氧:包括普通吸氧面罩、吸氧浓度可精确调节的文丘里面罩、带有储气囊的部分重复呼吸面罩、带有单向活瓣的非重复呼吸面罩。相比鼻导管或鼻塞,面罩吸氧可提供更高的氧浓度,需要注意的是不同面罩特点不同,应合理选择。且面罩吸氧有无效腔,吸氧流量应不低于 4L/min。

住院医师牛旭辉
文章 了解呼吸衰竭,尽早治疗
呼吸衰竭简称呼衰,是指各种原因引起的肺通气和(或)换气功能严重障碍,使静息状态下亦不能维持足够的气体交换,导致低氧血症伴(或不伴)高碳酸血症,进而引起一系列病理生理改变和相应临床表现的综合征。其临床表现缺乏特异性,明确诊断有赖于动脉血气分析:在海平面、静息状态、呼吸空气条件下,动脉血氧分压(PaO2)低于60mmHg,伴或不伴二氧化碳分压(PaCO2)高于50mmHg,可诊断为呼吸衰竭。

一、呼吸衰竭有哪些分类?
在临床实践中通常按动脉血气、发病急缓及发病机制进行分类。
1、按照动脉血气分类
Ⅰ型呼吸衰竭:即低氧性呼吸衰竭,血气分析特点是Pa02<60mmHg,PaC02降低或正常,主要见于肺换气功能障碍,如严重肺部感染性疾病、间质性肺疾病、急性肺栓塞等。
Ⅱ型呼吸衰竭:即高碳酸性呼吸衰竭,血气分析特点是PaO2<60mmHg,同时伴有PaCO2>50mmHg,是肺泡通气不足所致。若伴有换气功能障碍,则低氧血症更为严重,如慢阻肺。
2、按照发病急缓分类
急性呼吸衰竭:某些突发的致病因素,如严重肺疾患、创伤、休克、电击、急性气道阻塞等,可使肺通气和(或)换气功能迅速出现严重障碍,短时间内即可发生呼吸衰竭。因机体不能很快代偿,若不及时抢救,会危及患者生命。
慢性呼吸衰竭:一些慢性疾病可使呼吸功能的损害逐渐加重,经过较长时间发展为呼吸衰竭,如慢阻肺、肺结核、间质性肺疾病、神经肌肉病变等,其中以慢阻肺最常见。
3、照发病机制分类
通气性呼吸衰竭:也称为泵衰竭,驱动或调控呼吸运动的中枢神经系统、外周神经系统、神经肌肉组织以及胸廓统称为呼吸泵,这些部位的功能障碍引起的呼吸衰竭称为泵衰竭。通常泵衰竭主要引起通气功能障碍,表现为Ⅱ型呼吸衰竭。
换气性呼吸衰竭:也称为肺衰竭,气道阻塞、肺组织和肺血管病变造成的呼吸衰竭称为肺衰竭。肺实质和肺血管病变常引起换气功能障碍,表现为Ⅰ型呼吸衰竭。严重的气道阻塞性疾病影响通气功能,造成Ⅱ型呼吸衰竭。

二、哪些人好发呼吸衰竭?
既往存在慢性呼吸系统疾病者:如慢性阻塞性肺疾病终末期患者、重度或者危重的哮喘患者、肺部恶性肿瘤中晚期患者,以及各种原因导致的急性肺水肿、肺血管疾病或者气胸等疾病。
颅脑疾病患者:脑梗死后遗症患者卧床多年,急性颅内感染、脑出血患者可以直接或者间接抑制呼吸中枢,可能会引起呼吸衰竭。
营养不良、神经肌肉传导系统障碍患者:重症肌无力、有机磷农药中毒或者颈椎受伤可以引起神经传导系统损伤,引起肺通气不足,易导致呼吸衰竭的发生。这类患者要及时到医院做全面的检查,明确病因之后及时采取治疗,才能控制病情。

脊柱康复陈医生
文章 什么是长期氧疗,长期氧疗的指征
1.慢性呼吸衰竭稳定期 稳定期COPD患者,休息状态下存在动脉低氧血症,即呼吸室内空气时,其PaO2〈55mmHg或SaO2〈88%。这是长期氧疗最主要的适应症。
2.运动性低氧血症 运动可使低氧血症加重,缺氧反过来又限制活动。由于可携氧装置的发展和应用,为运动性低氧血症的治疗提供了条件,是这类患者亦成为长期氧疗的对象。一系列的研究结果表明,养料可以提高肺心病患者的运动耐受性。目前认为仅在运动时出现低氧血症,而在休息状态时消失的患者,进行运动实验如6min行走距离(6MD)测验结果发现吸氧比呼吸空气为好,则只在运动时给予吸氧即可。

主任医师梁新峰
文章 儿童肺炎的基本病理生理改变
肺炎的基本病理生理
- 低氧血症(最最基本的改变)
- 管腔狭窄,使进出交换的气体量↓
- 炎症时呼吸膜增厚,导致气体弥散障碍
- 有效进行气体交换的肺泡数下降,通气/血流比值<0.8
高碳酸血症
- 气道阻塞→CO2 排出↓→血中 CO2↑→高碳酸血症
毒血症
- 病原体毒素入血→毒血症→表现出感染中毒症状
重症肺炎的病理生理
- 呼吸系统
- 呼吸衰竭
- 循环系统
- 中毒性心肌炎
- 心力衰竭(右心衰)
- 微循环障碍
- 中枢神经系统
- 中毒性脑病
- 脑水肿
- 消化系统
- 中毒性肠麻痹
- 消化道出血
- 酸、碱、电解质失衡
- 酸中毒(代谢性 呼吸性 混合性)
- 稀释性低钠血症

主治医师李艳丽
文章 神奇的指脉氧监测
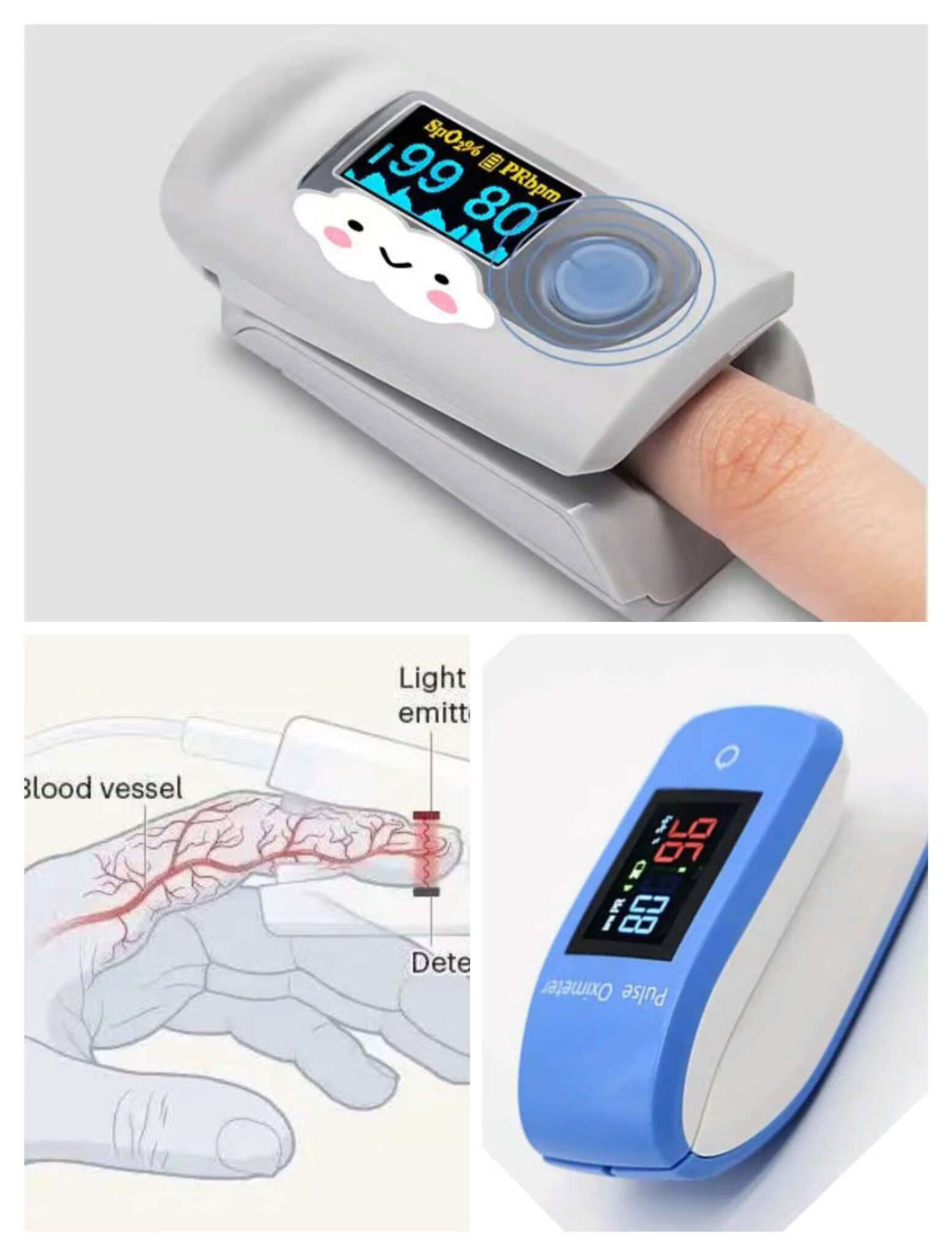
指脉氧监测,用一个很精巧的设备套在手指头上就可以了。这是采用的双光光谱法。其技术的原理是血红蛋白在含氧量不同的情况下,吸收光线的能力也有所变化,使用发光二极管发射出波长660纳米的红光,以及波长940纳米的红外光,然后测定血红蛋白和氧合血红蛋白对这两种测定光线的吸收度,进而可以计算出动脉血的血氧饱和度。当然一定要注意,严重缺氧和皮肤油脂过多等是不适合这种方法的,此时抽动脉血检测是最为可靠的。平时使用中,成人动脉血血氧饱和度大于95%时,表示血氧水平在正常范围里;一旦低于95%就应该引起我们的警惕了;如果低到90%以下,绝对是需要到医院就诊的。

主任医师杜江平

王虹
副主任医师
血液科
苏州大学附属第一医院

刘兴东
主任医师
中医内科
长沙市中医医院

丁辉
主任医师
血液科




